BS CK1 PHẠM XUÂN TÍN
Mục tiêu học tập
– Nhận diện được tiếng thở rít trên lâm sàng
– Ứng dụng được cơ chế của tiếng thở rít để xác định vị trí tắc nghẽn
– Ứng dụng được lưu đồ tiếp cận để chẩn đoán một số nguyên nhân gây thở rít thường gặp ở trẻ em
1. Định nghĩa
– Thở rít là một tiếng thở âm sắc cao, đơn âm, thô ráp và nghe rõ nhất ở vùng trước cổ, thường ở thì hít vào. Nguyên nhân của tiếng thở rít là do tắc nghẽn đáng kể đường dẫn khí lớn (khí quản, phế quản gốc), làm dòng khí qua chổ hẹp đó bị xoáy theo nguyên tắc Bernoulli, khiến đường thở bị rung và nhờ đó ta nghe được.
2. Sinh lý bệnh
Về mặt giải phẩu, đường dẫn khí lớn có thể được chia làm 2 khu vực
2.1 Đường dẫn khí ngoài lồng ngực: cũng gồm 2 phần
– Trên thanh môn, gồm các cấu trúc: mũi hầu, nắp thanh môn, thanh quản thượng thanh môn (nếp phễu thanh thiệt, hai thanh thất. Cấu trúc nâng đỡ vùng này chủ yếu là mô mềm, cơ, ít sự hổ trợ của sụn. Do đó vùng này khi bị tắc nghẽn thường dễ bị xẹp,và từ đó diễn tiến nhanh.
– Thanh môn và dưới thanh môn: vùng thanh môn đã bắt đầu có sự tham gia hổ trợ của sụn, và phần thanh quản hạ thanh môn được bao quanh bởi sụn nhẫn chính là phần hẹp nhất của đường dẫn khí lớn, đường kính khoảng 5 – 7 mm lúc sinh và đạt khoản 20mm lúc trưởng thành. Khí quản được được cấu tạo chính bởi các vòng sụn (3/4 trước là sụn, 1/4 sau là cơ trơn). Một khi đường thở đoạn này bị hẹp sẽ làm tăng đáng kể kháng lực đường thở, theo tính toán kháng lực đường thở tỷ lệ nghịch lủy thừa 4 bán kính đường thở.
Thở ra
Hít vào
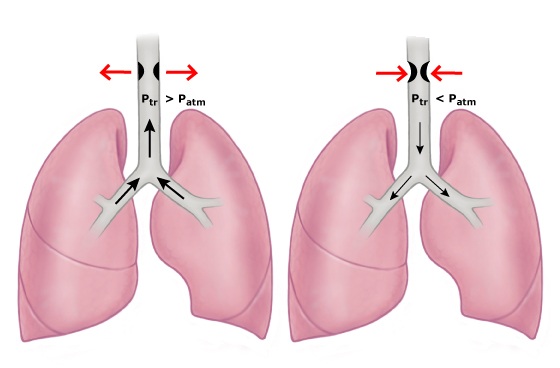
Ảnh hưởng của áp lực khí quyển đến đường dẫn khí ngoài lồng ngực
– Ptr: Áp suất trong lồng khí quản
– Patm: áp suất khí quyển
2.2 Đường dẫn khí trong lồng ngực
– Bao gồm đoạn khí quản trong lồng ngực, 2 phế quản gốc. Tắc nghẽn đoạn khí quản phía trên gây ra tiếng thở rít ở thì thở ra, trong khi tắc nghẽn khí quản đoạn dưới, 2 phế quản gốc gây tiếng khò khè rõ hơn là thở rít.
Hít vào
Thở ra
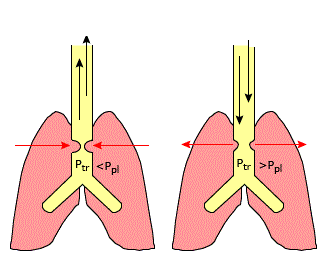
Ảnh hưởng của áp lực màng phổi đến đường thở trong lồng ngực
– Ptr: Áp suất trong lồng khí quản
– Ppl: áp suất màng phổi
Kết quả ta có được
– Thở rít thì hít vào cho thấy vị trí tắc nghẽn là đường dẫn khí ngoài lồng ngực
– Thở rít thì thở ra cho thấy vị trí tắc nghẽn là đường dẫn khí trong lồng ngực
– Thở rít 2 thì cho thấy tình trạng tắc nghẽn đường dẫn khí lớn cố định, vị trí có thể trong hoặc ngoài lồng ngực.
3. Nguyên nhân
Thở rít
Không sốt
Sốt
Khởi phát cấp tính
Vẻ mặt nhiễm trùng
Khó nuốt
Vẻ mặt tươi tỉnh
Ăn/ uống tốt
Diễn tiến mạn tính/tái diễn
- Bẩm sinh:
Mềm sụn thanh/khí quản
Hẹp khí quản, hạ thanh môn
Dị dạng thanh quản
- Mắc phải:
Rối loạn chức năng dây thanh
U nhú đường thở
Liệt dây thanh
Hẹp khí quản, hạ thanh môn
Co thắt thanh quản do hạ canxi
U trung thất
Viêm thanh thiệt
Abcess thành sau họng
Abcess quanh amyđan
Viêm khí quản do vi trùng
Bạch hầu
Dị vật đường thở
Phản vệ
Viêm thanh quản cấp
3.1 Khởi phát cấp tính, không sốt
– Dị vật đường thở: có thể xảy ra ở bất kỳ tuổi nào, thường gặp nhất quanh mốc 2 đến 3 tuổi. Bệnh sử thường là thở rít khởi phát đột ngột sau khi trẻ bị sặc. Một số trường hợp trẻ có thể thở rít kéo dài do người nhà không ghi nhận hội chứng xâm nhập (di vật bỏ quên), do đó luôn phải cảnh giác khả năng có dị vật đường thở ở trẻ bị tắc nghẽn đường thở.
– Phản vệ do thuốc, thức ăn là nguyên nhân gây thở rít đột ngột, có thể đe dọa tính mạng của trẻ. Nguyên nhân là do phù nề thành sau họng, có thể ảnh hưởng cả thanh quản. Những biểu hiện thường gặp là thay đổi giọng, thở rít, khò khè, chảy nước dãi, ho. Trẻ có thể kèm theo các biểu hiện của da như nổi mề đay, ngứa, sưng miệng, và các biểu hiện tiêu hóa như nôn ói, đau bụng, tiêu chảy.
3.2 Khởi phát mạn tính, tái diễn và không sốt
3.2.1 Các nguyên nhân bẩm sinh
– Mềm sụn thanh quản là nguyên nhân thường gặp nhất gây tắc nghẽn đường thở ngoài lồng ngực ở trẻ nhũ nhi. Biểu hiện bắt đầu trong giai đoạn sơ sinh, sau đó diễn tiến suốt thời kỳ nhũ nhi, nhưng thường cải thiện khi trẻ từ 12 đến 18 tháng. Thở rít thì hít vào, thường nặng lên khi trẻ nằm ngủ, khi bú.
– Mềm sụn khí quản thường là do một khiếm khuyết nội tại làm giảm phần sụn của khí quản, từ đó làm tăng tỉ lệ phần màng cơ phía sau. Phần lớn các trường hợp, đoạn khí quản bị ảnh hưởng lại nằm trong lồng ngực, từ đó gây ra tiếng thở rít ở thì thở ra. Hầu hết các trẻ bệnh cải thiện tự nhiên vào khoảng từ 6 đến 12 tháng tuổi do đường thở lớn dần và phần sụn phát triển hơn.
– Hẹp khí quản có thể nguyên phát, nhưng thường gặp là do mạch máu (Vascular ring, sling) chèn ép từ bên ngoài. Biểu hiện lâm sàng có thể rất nặng gây nguy kịch hô hấp cho trẻ sơ sinh, nhưng cũng có thể chỉ là từng giai đoạn thở rít ở trẻ nhũ nhi, và trẻ lớn. Do khí quản bị chèn ép ở bên trong lồng ngực nên tiếng thở rít nghe rõ hơn trong thì thở ra. Một số trường hợp thực quản cũng bị chèn ép làm cho trẻ bị khó nuốt. Các bất thường đi kèm rất hay gặp, trong đó cần phải khảo sát kỷ các bất thường về tim mạch. Ngoài ra hẹp khí quản còn do các khối u trong hoặc ngoài lồng ngực như U trong thất, U tân dịch.
– Các dị dạng thanh quản bẩm sinh bao gồm nang, bướu máu, màng chắn, thanh quản che đôi, thường biểu hiện rất sớm trong giai đoạn nhũ nhi hoặc trẻ nhỏ. Trẻ có các biểu hiện thở rít, khó bú, chậm lớn, dễ hít sặc, dễ viêm phổi tái phát, có thể kèm khàn tiếng. Màng chắn thanh quản, thanh quản che đôi có thể đi kèm với các bất thường bẩm sinh khác. Bướu máu thanh quản, khí quản gây ra từng đợt thở rít, ngày càng nặng trong suốt những tháng đầu đời. Khoảng ½ các trẻ có biểu hiện bướu máu ngoài da, đặc biệt là bướu máu ở các vị trí cổ, mặt, xương hàm dưới, vùng phân bố của râu.
3.2.2 Các nguyên nhân mắc phải
– Rối loạn chức năng dây thanh (VCD) điển hình gây ra các đợt thở rít tái phát, thường bị chẩn đoán lầm với suyễn. Các đợt thở rít thường khởi phát khi gắng sức và cải thiện khi trẻ ngủ. Trẻ lớn có thể miêu tả cảm giác nghẹn ở họng, khó nói. Tình trạng này có thể xảy ra ở bất kỳ độ tuổi nào, nhưng thường nhất gặp nhất ở các trẻ vị thành niên có các rối loạn về tâm lý, trầm cảm.
– U nhú đường hô hấp có thể do HPV tuýp 6, 11. Tình trạng này thường xảy ra ở trẻ dưới 5 tuổi hoặc người trưởng thành sau 30 tuổi. Thanh quản là vị trí thường bị tổn thương nhất. Trẻ có các biểu hiện thở rít mạn tính hoặc tiến triển, khàn tiếng, khóc yếu, có thể từng đợt khó thở đe đọa tính mạng.
– Liệt dây thanh do sang chấn như sang chấn sản khoa, đặt nội khí quản, sau các phẩu thuật lồng ngực, phẫu thuật tuyến giáp, do các dị dạng thần kinh, hoặc vô căn. Tình trạng này có thể biểu hiện cấp, bán cấp hoặc tái diễn. Trẻ bị liệt 2 bên sẽ biểu hiện thở rít nhưng vẫn khóc bình thường (kiểu liệt mở). Trẻ bị liệt một bên sẽ biểu hiện khàn tiếng, và nguy cơ hít sặc cao.
– Co thắt thanh quản do hạ canxi thường xảy ra ở trẻ bị còi xương do thiếu vitamin D, hoặc trẻ mắc các bệnh rối loạn chuyển hóa gây hạ canxi trầm trọng như suy thận, nhược tuyến cận giáp. Thở rít do co thắt thanh quản có thể rất nặng, nhưng thường diễn tiến mạn tính, tái diễn.
3.3 Các nguyên nhân gây thở rít kèm sốt
– Viêm thanh thiệt là tình trạng viêm nắp thanh môn và vùng thượng thanh môn do vi trùng gây ra, thường gặp là H. influenzae type B. Bệnh biểu hiện với sốt, tổng trạng nhiễm trùng, khó nuốt, nhanh chóng làm trẻ nguy kịch hô hấp. Trước đây bệnh hay gặp ở trẻ từ 2 đến 7 tuổi, nhưng hiện tại do chủng ngừa HIB đã làm giảm đáng kể tỉ lệ mắc bệnh.
– Ab-xe thành sau họng hay gặp ở trẻ từ 2 đến 4 tuổi, trong khi ab-xe quanh amyđan lại hay gặp ở trẻ trên 10 tuổi, liên quan đến viêm họng do liên cầu. Biểu hiện của bệnh bao gồm sốt cao, tổng trạng nhiễm trùng, khó nuốt, giọng ngậm hạt thị, và khó thở. Cả hai tình trạng trên đều là biến chứng của tình trạng viêm họng cấp.
– Viêm khí quản do vi trùng thường xảy ra ở trẻ dưới 6 tuổi, tác nhân thường gặp nhất chính là Staphylococcus Aureus. Trẻ thường có biểu hiện viêm hô hấp trên từ 1 đến 3 ngày trước khi các biểu hiện nặng xuất hiện như sốt cao, tổng trạng nhiễm trùng, thở rít và nhanh chóng khiến trẻ bị suy hô hấp.
– Bạch hầu có biểu hiện lâm sàng khá giống viêm khí quản do vi trùng, cần lưu ý ở những dân số chưa được chủng ngừa. Biểu hiện ban đầu của bệnh thường là sốt nhẹ mệt mỏi, đau họng, sau đó diễn tiến nhanh đến khó thở, tổng trạng nhiễm trùng, nhiễm độc.
– Viêm thanh khí quản do siêu vi thường gặp nhất ở trẻ từ 6 tháng đến 3 tuổi và khá hiếm khi xảy ra ở trẻ trên 6 tuổi. Bệnh khởi đầu với các biểu hiện nghẹt mũi, chảy mũi, sau 12 đến 48 giờ trẻ bắt đầu sốt, khàn tiếng, ho ong ỏng, và thở rít. Khác với các nguyên nhân nhiễm trùng nói trên, trẻ bị viêm thanh quản vẫn tươi tỉnh, bú tốt. Bệnh thường tự giới hạn nhưng vẫn có thể diễn tiến nặng khiến trẻ nguy kịch hô hấp. Viêm thanh quản co thắt là một dạng của viêm thanh quản, đặc trưng bởi những đợt thở rít ngắn, tái diễn, thường xảy ra về đêm.
4. Đánh giá lâm sàng
– Một trẻ thở rít cần được đánh giá một cách nhanh chóng nhu cầu cần những biện pháp can thiệp cấp cứu khẩn. Các bước cần đánh giá bao gồm: Sự thông thoáng của đường thở, mức độ gắng sức, bằng chứng thiếu oxy, và quan trọng nhất là theo dõi sát khả năng diễn tiến nặng của bệnh nhi. Những bước tiếp theo sẽ được thực hiện khi tình trạng bệnh nhi được kiểm soát ổn định.
4.1 Hỏi bệnh sử
– Tuổi
– Kiểu khởi phát:
- Cấp tính: các triệu chứng diễn tiến trong vài phút, đến vài giờ
- Bán cấp: các triệu chứng diễn tiến từ 1 đến 3 ngày
- Mạn tính, tái diễn: các triệu chứng diễn tiến trong nhiều ngày đến nhiều tuần
– Các triệu chứng đi kèm:
- Sốt, vẻ mặt nhiễm trùng, nhiễm độc, khó nuốt gợi ý nhóm nguyên nhân do vi trùng như viêm thanh thiệt, abcess thành sau họng, quanh amyđan, viêm khí quản.
- Ho ong ỏng gần như luôn luôn có trong viêm thanh khí quản, và điển hình không xuất hiện trong viêm thanh thiệt, dị vật, phản vệ.
- Đổi giọng: khàn tiếng gợi ý tổn thương dây thanh do viêm, liệt dây thanh một bên. Giọng ngậm hạt thị gợi ý tắc nghẽn trên thanh môn như viêm thanh thiệt, ab-xe thành sau họng, quanh amyđan.
- Thở rít tăng khi bú gợi ý trào ngược họng – thanh quản vốn rất hay đi kèm với mềm sụn thanh quản.
- Thở rít khởi phát khi ngủ thường gợi ý viêm thanh quản co thắt, ngược lại thở rít khi gắng sức lại gợi ý nguyên nhân rối loạn chức năng dây thanh.
- Tiền căn: sang chấn sản khoa, đặt nội khí quản, chấn thương, phẫu thuật, dị ứng thuốc, thức ăn…
4.2 Khám: Khi bệnh nhân ổn định không cần phải can thiệp khẩn, việc khám một cách chi tiết sẽ giúp chẩn đoán nguyên nhân gây bệnh.
– Tổng trạng: trẻ chậm lớn, cân nặng, chiều cao thấp so với lứa tuổi gợi ý các nguyên nhân mạn tính, trong khi sụt cân nhanh gần đây lại gợi ý các nguyên nhân bán cấp như nhiễm trùng.
– Da và chi: Bướu máu ngoài da gợi ý có thể đi kèm với bướu máu đường thở. Dát màu café sữa kèm u sợi thần kinh vùng đầu cổ có thể ảnh hưởng đến cả đường thở. Ngón tay dùi trống gợi ý các nguyên nhân tim mạch, có thể gây chèn ép đường thở.
– Cổ họng: vùng cổ sưng to gợi ý chèn ép do U (U tân dịch…), hoặc do nhiễm trùng như Ab-xe thành sau họng, quanh amyđan, bạch hầu. Tư thế ‘ngửi hoa’, trẻ cố gắng ngửa cổ ra phía sau để làm thẳng đường thở, gợi ý viêm thanh thiệt.
– Đánh giá hô hấp: xác định tình trạng nguy kịch hô hấp có cần phải can thiệp khẩn hay không. Xác định tính chất của tiếng thở rít, nghe rõ nhất ở vùng trước cổ.
- Tiếng thở rít thì hít vào gợi ý tắc nghẽn đường thở ngoài lồng ngực
- Tiếng thở rít thì thở ra gợi ý tắc nghẽn đường thở trong lồng ngực
- Tiếng thở rít 2 thì gợi ý tắc nghẽn cố định bất kỳ ở vị trí nào.
Cần chú ý tắc nghẽn ở vùng mũi, hầu lại gây ra tiếng ngáy, có âm sắc trầm hơn nhiều so với tiếng thở rít.
5. Xét nghiệm cận lâm sàng
5.1 X quang cổ thẳng – nghiêng thường không đặc hiệu. Để chẩn đoán viêm thanh quản, hoặc viêm thanh thiệt thì việc thực hiện X quang cổ là không cần thiết vì các dấu hiệu trên X quang không hằng định và mang tính chủ quan. Trong trường hợp nghi ngờ ab-xe thành sau họng trên X quang cổ nghiêng, chúng ta có thể thấy bề dày mô mềm thành sau họng lớn hơn bề dày thân đốt sống cổ C2,C3.
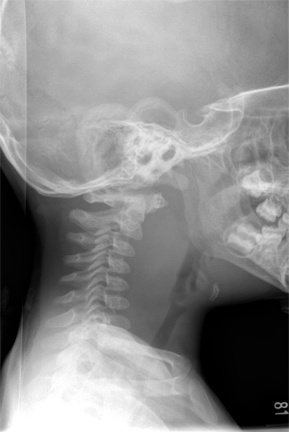
Áp-xe thành sau họng
5.2 X quang ngực thẳng cần thực hiện khi nghi ngờ nguyên nhân tắc nghẽn ở trong lồng ngực. X quang ngực thẳng có thể phát hiện U, hạch trung thất. Cung động mạch chủ lệch phải sẽ gợi ý mạch máu chèn ép khí quản. Trường hợp tăng sáng một bên phổi, xẹp phổi kéo dài gợi ý nguyên nhân dị vật đường thở.
5.3 CT cổ – ngực có cản quang là một công cụ vô cùng hữu ích trong việc chẩn đoán các nguyên nhân gây thở rít. CT có dựng hình cây khí phế quản giúp gợi ý hẹp đường thở, vị trí, mức độ hẹp, tuy nhiên dễ bỏ sót những tổn thương trong lòng ngay cả dị vật. CT giúp phát hiện các bất thường trong trung thất gây chèn ép đường thở như U, hạch, bất thường mạch máu…
5.4 Nội soi hô hấp: nếu như CT giúp đánh giá các nguyên nhân gây chèn ép đường thở từ bên ngoài, thì nội soi giúp đánh giá các nguyên nhân ở thành đường thở như mềm sụn thanh, khí phế quản, các nguyên nhân trong lòng đường thở như u nhú, bướu máu, dị vật …đánh giá chi tiết tình trạng hẹp đường thở như vị trí, mức độ, tính chất hẹp.
– Nội soi mũi họng – thanh quản có thể thực hiện ở những bệnh nhi ổn định ngay tại giường bệnh mà không cần an thần. Việc này rất hữu ích trong việc chẩn đoán một số bệnh lý như mềm sụn thanh quản, các bất thường mũi họng, cũng như giúp đánh giá chuyển động hai dây thanh.
– Nội soi hô hấp ngoài việc chẩn đoán còn giúp điều trị trong một số trường hợp như lấy dị vật đường thở. Trường hợp viêm thanh thiệt, ab-xe thành sau họng kèm nguy kịch hô hấp nặng nội soi giúp định hướng đặt nội khí quản để thông khí cho bệnh nhi. Các trường hợp này phải thực hiện tại phòng mổ, bệnh nhi được gây mê, an thần và theo dõi thật sát.
6. Điều trị
– Tìm và điều trị nguyên nhân là biện pháp cơ bản nhất, nhưng việc ổn định tình trạng hô hấp cho bệnh nhi mới là điều quan trọng nhất. Để ổn định hô hấp cho bệnh nhi cần chú ý tư thế khiến bệnh nhi dễ chịu nhất, không cố ép bệnh nhi vào một tư thế bắt buột nào cả vì điều đó có thể khiến đường thở bị tắt nghẽn hoàn toàn. Trong những trường hợp nghi ngờ nhiễm trùng như viêm nắp thanh môn, ab-xe thành sau họng, viêm khí quản do vi trùng hay nghi ngờ dị vật đường thở… cần hội chẩn ý kiến chuyên gia tai mũi họng để có thể can thiệp sớm cho bệnh nhi.
TÀI LIỆU THAM KHẢO
– Diana R Quintero, Khoulood Fakhoury, Assessment of stridor in children, UptoDate 2019.
TIẾP CẬN THỞ RÍT Ở TRẺ EM
BS CK1 PHẠM XUÂN TÍN
Mục tiêu học tập
– Nhận diện được tiếng thở rít trên lâm sàng
– Ứng dụng được cơ chế của tiếng thở rít để xác định vị trí tắc nghẽn
– Ứng dụng được lưu đồ tiếp cận để chẩn đoán một số nguyên nhân gây thở rít thường gặp ở trẻ em
1. Định nghĩa
– Thở rít là một tiếng thở âm sắc cao, đơn âm, thô ráp và nghe rõ nhất ở vùng trước cổ, thường ở thì hít vào. Nguyên nhân của tiếng thở rít là do tắc nghẽn đáng kể đường dẫn khí lớn (khí quản, phế quản gốc), làm dòng khí qua chổ hẹp đó bị xoáy theo nguyên tắc Bernoulli, khiến đường thở bị rung và nhờ đó ta nghe được.
2. Sinh lý bệnh
Về mặt giải phẩu, đường dẫn khí lớn có thể được chia làm 2 khu vực
2.1 Đường dẫn khí ngoài lồng ngực: cũng gồm 2 phần
– Trên thanh môn, gồm các cấu trúc: mũi hầu, nắp thanh môn, thanh quản thượng thanh môn (nếp phễu thanh thiệt, hai thanh thất. Cấu trúc nâng đỡ vùng này chủ yếu là mô mềm, cơ, ít sự hổ trợ của sụn. Do đó vùng này khi bị tắc nghẽn thường dễ bị xẹp,và từ đó diễn tiến nhanh.
– Thanh môn và dưới thanh môn: vùng thanh môn đã bắt đầu có sự tham gia hổ trợ của sụn, và phần thanh quản hạ thanh môn được bao quanh bởi sụn nhẫn chính là phần hẹp nhất của đường dẫn khí lớn, đường kính khoảng 5 – 7 mm lúc sinh và đạt khoản 20mm lúc trưởng thành. Khí quản được được cấu tạo chính bởi các vòng sụn (3/4 trước là sụn, 1/4 sau là cơ trơn). Một khi đường thở đoạn này bị hẹp sẽ làm tăng đáng kể kháng lực đường thở, theo tính toán kháng lực đường thở tỷ lệ nghịch lủy thừa 4 bán kính đường thở.
Thở ra
Hít vào
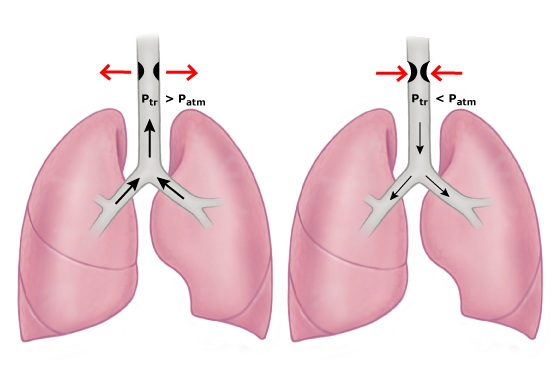
Ảnh hưởng của áp lực khí quyển đến đường dẫn khí ngoài lồng ngực
– Ptr: Áp suất trong lồng khí quản
– Patm: áp suất khí quyển
2.2 Đường dẫn khí trong lồng ngực
– Bao gồm đoạn khí quản trong lồng ngực, 2 phế quản gốc. Tắc nghẽn đoạn khí quản phía trên gây ra tiếng thở rít ở thì thở ra, trong khi tắc nghẽn khí quản đoạn dưới, 2 phế quản gốc gây tiếng khò khè rõ hơn là thở rít.
Hít vào
Thở ra
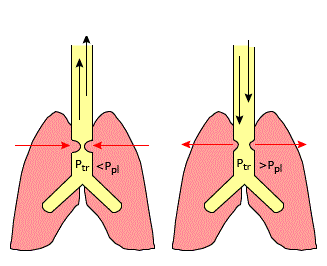
Ảnh hưởng của áp lực màng phổi đến đường thở trong lồng ngực
– Ptr: Áp suất trong lồng khí quản
– Ppl: áp suất màng phổi
Kết quả ta có được
– Thở rít thì hít vào cho thấy vị trí tắc nghẽn là đường dẫn khí ngoài lồng ngực
– Thở rít thì thở ra cho thấy vị trí tắc nghẽn là đường dẫn khí trong lồng ngực
– Thở rít 2 thì cho thấy tình trạng tắc nghẽn đường dẫn khí lớn cố định, vị trí có thể trong hoặc ngoài lồng ngực.
3. Nguyên nhân
Thở rít
Không sốt
Sốt
Khởi phát cấp tính
Vẻ mặt nhiễm trùng
Khó nuốt
Vẻ mặt tươi tỉnh
Ăn/ uống tốt
Diễn tiến mạn tính/tái diễn
- Bẩm sinh:
Mềm sụn thanh/khí quản
Hẹp khí quản, hạ thanh môn
Dị dạng thanh quản
- Mắc phải:
Rối loạn chức năng dây thanh
U nhú đường thở
Liệt dây thanh
Hẹp khí quản, hạ thanh môn
Co thắt thanh quản do hạ canxi
U trung thất
Viêm thanh thiệt
Abcess thành sau họng
Abcess quanh amyđan
Viêm khí quản do vi trùng
Bạch hầu
Dị vật đường thở
Phản vệ
Viêm thanh quản cấp
3.1 Khởi phát cấp tính, không sốt
– Dị vật đường thở: có thể xảy ra ở bất kỳ tuổi nào, thường gặp nhất quanh mốc 2 đến 3 tuổi. Bệnh sử thường là thở rít khởi phát đột ngột sau khi trẻ bị sặc. Một số trường hợp trẻ có thể thở rít kéo dài do người nhà không ghi nhận hội chứng xâm nhập (di vật bỏ quên), do đó luôn phải cảnh giác khả năng có dị vật đường thở ở trẻ bị tắc nghẽn đường thở.
– Phản vệ do thuốc, thức ăn là nguyên nhân gây thở rít đột ngột, có thể đe dọa tính mạng của trẻ. Nguyên nhân là do phù nề thành sau họng, có thể ảnh hưởng cả thanh quản. Những biểu hiện thường gặp là thay đổi giọng, thở rít, khò khè, chảy nước dãi, ho. Trẻ có thể kèm theo các biểu hiện của da như nổi mề đay, ngứa, sưng miệng, và các biểu hiện tiêu hóa như nôn ói, đau bụng, tiêu chảy.
3.2 Khởi phát mạn tính, tái diễn và không sốt
3.2.1 Các nguyên nhân bẩm sinh
– Mềm sụn thanh quản là nguyên nhân thường gặp nhất gây tắc nghẽn đường thở ngoài lồng ngực ở trẻ nhũ nhi. Biểu hiện bắt đầu trong giai đoạn sơ sinh, sau đó diễn tiến suốt thời kỳ nhũ nhi, nhưng thường cải thiện khi trẻ từ 12 đến 18 tháng. Thở rít thì hít vào, thường nặng lên khi trẻ nằm ngủ, khi bú.
– Mềm sụn khí quản thường là do một khiếm khuyết nội tại làm giảm phần sụn của khí quản, từ đó làm tăng tỉ lệ phần màng cơ phía sau. Phần lớn các trường hợp, đoạn khí quản bị ảnh hưởng lại nằm trong lồng ngực, từ đó gây ra tiếng thở rít ở thì thở ra. Hầu hết các trẻ bệnh cải thiện tự nhiên vào khoảng từ 6 đến 12 tháng tuổi do đường thở lớn dần và phần sụn phát triển hơn.
– Hẹp khí quản có thể nguyên phát, nhưng thường gặp là do mạch máu (Vascular ring, sling) chèn ép từ bên ngoài. Biểu hiện lâm sàng có thể rất nặng gây nguy kịch hô hấp cho trẻ sơ sinh, nhưng cũng có thể chỉ là từng giai đoạn thở rít ở trẻ nhũ nhi, và trẻ lớn. Do khí quản bị chèn ép ở bên trong lồng ngực nên tiếng thở rít nghe rõ hơn trong thì thở ra. Một số trường hợp thực quản cũng bị chèn ép làm cho trẻ bị khó nuốt. Các bất thường đi kèm rất hay gặp, trong đó cần phải khảo sát kỷ các bất thường về tim mạch. Ngoài ra hẹp khí quản còn do các khối u trong hoặc ngoài lồng ngực như U trong thất, U tân dịch.
– Các dị dạng thanh quản bẩm sinh bao gồm nang, bướu máu, màng chắn, thanh quản che đôi, thường biểu hiện rất sớm trong giai đoạn nhũ nhi hoặc trẻ nhỏ. Trẻ có các biểu hiện thở rít, khó bú, chậm lớn, dễ hít sặc, dễ viêm phổi tái phát, có thể kèm khàn tiếng. Màng chắn thanh quản, thanh quản che đôi có thể đi kèm với các bất thường bẩm sinh khác. Bướu máu thanh quản, khí quản gây ra từng đợt thở rít, ngày càng nặng trong suốt những tháng đầu đời. Khoảng ½ các trẻ có biểu hiện bướu máu ngoài da, đặc biệt là bướu máu ở các vị trí cổ, mặt, xương hàm dưới, vùng phân bố của râu.
3.2.2 Các nguyên nhân mắc phải
– Rối loạn chức năng dây thanh (VCD) điển hình gây ra các đợt thở rít tái phát, thường bị chẩn đoán lầm với suyễn. Các đợt thở rít thường khởi phát khi gắng sức và cải thiện khi trẻ ngủ. Trẻ lớn có thể miêu tả cảm giác nghẹn ở họng, khó nói. Tình trạng này có thể xảy ra ở bất kỳ độ tuổi nào, nhưng thường nhất gặp nhất ở các trẻ vị thành niên có các rối loạn về tâm lý, trầm cảm.
– U nhú đường hô hấp có thể do HPV tuýp 6, 11. Tình trạng này thường xảy ra ở trẻ dưới 5 tuổi hoặc người trưởng thành sau 30 tuổi. Thanh quản là vị trí thường bị tổn thương nhất. Trẻ có các biểu hiện thở rít mạn tính hoặc tiến triển, khàn tiếng, khóc yếu, có thể từng đợt khó thở đe đọa tính mạng.
– Liệt dây thanh do sang chấn như sang chấn sản khoa, đặt nội khí quản, sau các phẩu thuật lồng ngực, phẫu thuật tuyến giáp, do các dị dạng thần kinh, hoặc vô căn. Tình trạng này có thể biểu hiện cấp, bán cấp hoặc tái diễn. Trẻ bị liệt 2 bên sẽ biểu hiện thở rít nhưng vẫn khóc bình thường (kiểu liệt mở). Trẻ bị liệt một bên sẽ biểu hiện khàn tiếng, và nguy cơ hít sặc cao.
– Co thắt thanh quản do hạ canxi thường xảy ra ở trẻ bị còi xương do thiếu vitamin D, hoặc trẻ mắc các bệnh rối loạn chuyển hóa gây hạ canxi trầm trọng như suy thận, nhược tuyến cận giáp. Thở rít do co thắt thanh quản có thể rất nặng, nhưng thường diễn tiến mạn tính, tái diễn.
3.3 Các nguyên nhân gây thở rít kèm sốt
– Viêm thanh thiệt là tình trạng viêm nắp thanh môn và vùng thượng thanh môn do vi trùng gây ra, thường gặp là H. influenzae type B. Bệnh biểu hiện với sốt, tổng trạng nhiễm trùng, khó nuốt, nhanh chóng làm trẻ nguy kịch hô hấp. Trước đây bệnh hay gặp ở trẻ từ 2 đến 7 tuổi, nhưng hiện tại do chủng ngừa HIB đã làm giảm đáng kể tỉ lệ mắc bệnh.
– Ab-xe thành sau họng hay gặp ở trẻ từ 2 đến 4 tuổi, trong khi ab-xe quanh amyđan lại hay gặp ở trẻ trên 10 tuổi, liên quan đến viêm họng do liên cầu. Biểu hiện của bệnh bao gồm sốt cao, tổng trạng nhiễm trùng, khó nuốt, giọng ngậm hạt thị, và khó thở. Cả hai tình trạng trên đều là biến chứng của tình trạng viêm họng cấp.
– Viêm khí quản do vi trùng thường xảy ra ở trẻ dưới 6 tuổi, tác nhân thường gặp nhất chính là Staphylococcus Aureus. Trẻ thường có biểu hiện viêm hô hấp trên từ 1 đến 3 ngày trước khi các biểu hiện nặng xuất hiện như sốt cao, tổng trạng nhiễm trùng, thở rít và nhanh chóng khiến trẻ bị suy hô hấp.
– Bạch hầu có biểu hiện lâm sàng khá giống viêm khí quản do vi trùng, cần lưu ý ở những dân số chưa được chủng ngừa. Biểu hiện ban đầu của bệnh thường là sốt nhẹ mệt mỏi, đau họng, sau đó diễn tiến nhanh đến khó thở, tổng trạng nhiễm trùng, nhiễm độc.
– Viêm thanh khí quản do siêu vi thường gặp nhất ở trẻ từ 6 tháng đến 3 tuổi và khá hiếm khi xảy ra ở trẻ trên 6 tuổi. Bệnh khởi đầu với các biểu hiện nghẹt mũi, chảy mũi, sau 12 đến 48 giờ trẻ bắt đầu sốt, khàn tiếng, ho ong ỏng, và thở rít. Khác với các nguyên nhân nhiễm trùng nói trên, trẻ bị viêm thanh quản vẫn tươi tỉnh, bú tốt. Bệnh thường tự giới hạn nhưng vẫn có thể diễn tiến nặng khiến trẻ nguy kịch hô hấp. Viêm thanh quản co thắt là một dạng của viêm thanh quản, đặc trưng bởi những đợt thở rít ngắn, tái diễn, thường xảy ra về đêm.
4. Đánh giá lâm sàng
– Một trẻ thở rít cần được đánh giá một cách nhanh chóng nhu cầu cần những biện pháp can thiệp cấp cứu khẩn. Các bước cần đánh giá bao gồm: Sự thông thoáng của đường thở, mức độ gắng sức, bằng chứng thiếu oxy, và quan trọng nhất là theo dõi sát khả năng diễn tiến nặng của bệnh nhi. Những bước tiếp theo sẽ được thực hiện khi tình trạng bệnh nhi được kiểm soát ổn định.
4.1 Hỏi bệnh sử
– Tuổi
– Kiểu khởi phát:
- Cấp tính: các triệu chứng diễn tiến trong vài phút, đến vài giờ
- Bán cấp: các triệu chứng diễn tiến từ 1 đến 3 ngày
- Mạn tính, tái diễn: các triệu chứng diễn tiến trong nhiều ngày đến nhiều tuần
– Các triệu chứng đi kèm:
- Sốt, vẻ mặt nhiễm trùng, nhiễm độc, khó nuốt gợi ý nhóm nguyên nhân do vi trùng như viêm thanh thiệt, abcess thành sau họng, quanh amyđan, viêm khí quản.
- Ho ong ỏng gần như luôn luôn có trong viêm thanh khí quản, và điển hình không xuất hiện trong viêm thanh thiệt, dị vật, phản vệ.
- Đổi giọng: khàn tiếng gợi ý tổn thương dây thanh do viêm, liệt dây thanh một bên. Giọng ngậm hạt thị gợi ý tắc nghẽn trên thanh môn như viêm thanh thiệt, ab-xe thành sau họng, quanh amyđan.
- Thở rít tăng khi bú gợi ý trào ngược họng – thanh quản vốn rất hay đi kèm với mềm sụn thanh quản.
- Thở rít khởi phát khi ngủ thường gợi ý viêm thanh quản co thắt, ngược lại thở rít khi gắng sức lại gợi ý nguyên nhân rối loạn chức năng dây thanh.
- Tiền căn: sang chấn sản khoa, đặt nội khí quản, chấn thương, phẫu thuật, dị ứng thuốc, thức ăn…
4.2 Khám: Khi bệnh nhân ổn định không cần phải can thiệp khẩn, việc khám một cách chi tiết sẽ giúp chẩn đoán nguyên nhân gây bệnh.
– Tổng trạng: trẻ chậm lớn, cân nặng, chiều cao thấp so với lứa tuổi gợi ý các nguyên nhân mạn tính, trong khi sụt cân nhanh gần đây lại gợi ý các nguyên nhân bán cấp như nhiễm trùng.
– Da và chi: Bướu máu ngoài da gợi ý có thể đi kèm với bướu máu đường thở. Dát màu café sữa kèm u sợi thần kinh vùng đầu cổ có thể ảnh hưởng đến cả đường thở. Ngón tay dùi trống gợi ý các nguyên nhân tim mạch, có thể gây chèn ép đường thở.
– Cổ họng: vùng cổ sưng to gợi ý chèn ép do U (U tân dịch…), hoặc do nhiễm trùng như Ab-xe thành sau họng, quanh amyđan, bạch hầu. Tư thế ‘ngửi hoa’, trẻ cố gắng ngửa cổ ra phía sau để làm thẳng đường thở, gợi ý viêm thanh thiệt.
– Đánh giá hô hấp: xác định tình trạng nguy kịch hô hấp có cần phải can thiệp khẩn hay không. Xác định tính chất của tiếng thở rít, nghe rõ nhất ở vùng trước cổ.
- Tiếng thở rít thì hít vào gợi ý tắc nghẽn đường thở ngoài lồng ngực
- Tiếng thở rít thì thở ra gợi ý tắc nghẽn đường thở trong lồng ngực
- Tiếng thở rít 2 thì gợi ý tắc nghẽn cố định bất kỳ ở vị trí nào.
Cần chú ý tắc nghẽn ở vùng mũi, hầu lại gây ra tiếng ngáy, có âm sắc trầm hơn nhiều so với tiếng thở rít.
5. Xét nghiệm cận lâm sàng
5.1 X quang cổ thẳng – nghiêng thường không đặc hiệu. Để chẩn đoán viêm thanh quản, hoặc viêm thanh thiệt thì việc thực hiện X quang cổ là không cần thiết vì các dấu hiệu trên X quang không hằng định và mang tính chủ quan. Trong trường hợp nghi ngờ ab-xe thành sau họng trên X quang cổ nghiêng, chúng ta có thể thấy bề dày mô mềm thành sau họng lớn hơn bề dày thân đốt sống cổ C2,C3.
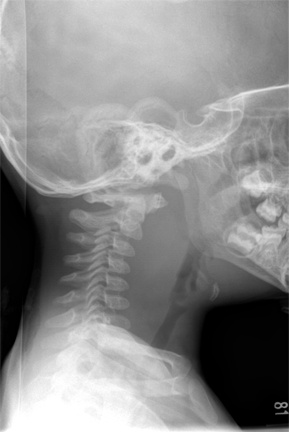
Áp-xe thành sau họng
5.2 X quang ngực thẳng cần thực hiện khi nghi ngờ nguyên nhân tắc nghẽn ở trong lồng ngực. X quang ngực thẳng có thể phát hiện U, hạch trung thất. Cung động mạch chủ lệch phải sẽ gợi ý mạch máu chèn ép khí quản. Trường hợp tăng sáng một bên phổi, xẹp phổi kéo dài gợi ý nguyên nhân dị vật đường thở.
5.3 CT cổ – ngực có cản quang là một công cụ vô cùng hữu ích trong việc chẩn đoán các nguyên nhân gây thở rít. CT có dựng hình cây khí phế quản giúp gợi ý hẹp đường thở, vị trí, mức độ hẹp, tuy nhiên dễ bỏ sót những tổn thương trong lòng ngay cả dị vật. CT giúp phát hiện các bất thường trong trung thất gây chèn ép đường thở như U, hạch, bất thường mạch máu…
5.4 Nội soi hô hấp: nếu như CT giúp đánh giá các nguyên nhân gây chèn ép đường thở từ bên ngoài, thì nội soi giúp đánh giá các nguyên nhân ở thành đường thở như mềm sụn thanh, khí phế quản, các nguyên nhân trong lòng đường thở như u nhú, bướu máu, dị vật …đánh giá chi tiết tình trạng hẹp đường thở như vị trí, mức độ, tính chất hẹp.
– Nội soi mũi họng – thanh quản có thể thực hiện ở những bệnh nhi ổn định ngay tại giường bệnh mà không cần an thần. Việc này rất hữu ích trong việc chẩn đoán một số bệnh lý như mềm sụn thanh quản, các bất thường mũi họng, cũng như giúp đánh giá chuyển động hai dây thanh.
– Nội soi hô hấp ngoài việc chẩn đoán còn giúp điều trị trong một số trường hợp như lấy dị vật đường thở. Trường hợp viêm thanh thiệt, ab-xe thành sau họng kèm nguy kịch hô hấp nặng nội soi giúp định hướng đặt nội khí quản để thông khí cho bệnh nhi. Các trường hợp này phải thực hiện tại phòng mổ, bệnh nhi được gây mê, an thần và theo dõi thật sát.
6. Điều trị
– Tìm và điều trị nguyên nhân là biện pháp cơ bản nhất, nhưng việc ổn định tình trạng hô hấp cho bệnh nhi mới là điều quan trọng nhất. Để ổn định hô hấp cho bệnh nhi cần chú ý tư thế khiến bệnh nhi dễ chịu nhất, không cố ép bệnh nhi vào một tư thế bắt buột nào cả vì điều đó có thể khiến đường thở bị tắt nghẽn hoàn toàn. Trong những trường hợp nghi ngờ nhiễm trùng như viêm nắp thanh môn, ab-xe thành sau họng, viêm khí quản do vi trùng hay nghi ngờ dị vật đường thở… cần hội chẩn ý kiến chuyên gia tai mũi họng để có thể can thiệp sớm cho bệnh nhi.
TÀI LIỆU THAM KHẢO
– Diana R Quintero, Khoulood Fakhoury, Assessment of stridor in children, UptoDate 2019.
Để lại một bình luận