CHUYÊN ĐỀ NHIỄM TRÙNG THẦN KINH TRUNG ƯƠNG
Tác nhân gây bệnh có thể khác biệt theo lứa tuổi, tình trạng miễn dịch của vật chủ và dịch tễ học của mầm bệnh.
Tác nhân virus hay gặp hơn vi khuẩn, phổ biến hơn nấm và kí sinh trùng.
Bất chấp tác nhân gây bệnh, các bệnh nhân có biểu hiện tương tự nhau: TCCN thường gặp: đau đầu, buồn nôn, nôn, chán ăn, bồn chồn, thay đổi ý thức, khó chịu. TCTT phổ biến: sốt, sợ ánh sáng, đau cổ và cứng gáy,rối loạn tri giác, co giật và dấu thần kinh khu trú.
Độ nặng và sự biểu hiện các triệu chứng được xác định bởi: tác nhân gây bệnh, cơ địa và vị trí não bị ảnh hưởng.
NTTKTƯ có thể khu trú hoặc lan toả.
Lan toả: Viêm màng não, viêm não, viêm não-màng não
Phân tích DNT:
| Tế bào (/mm3) | Protein (mg/dl) | Glucose (mg/dl) | Khác | |
| Bình thường | <5, ≥75% lymphocytes | 20-45 | > 50 (75% glucose máu) | |
| VMN vi trùng cấp | 100-10000 (300-2000), Neu ưu thế | 100-500 | < 40 (50% G máu) | Phát hiện được tác nhân khi nhuộm Gram/ cấy |
| VMN vi trùng đã điều trị | 5-10000, Neu thường ưu thế (Mono ưu thế nếu đã điều trị lâu) | 100-500 | Bình thường/ giảm | Có thể phát hiện tác nhân khi nhuộm Gram. Phản ứng ngưng kết kháng nguyên (+). |
| VMN virus/ viêm não màng | Hiếm khi >1000, Neu tăng sớm, chủ yếu Mono trong suốt thời gian bệnh | 50-200 | Bình thường, có thể <40 trong một sốt bệnh, đặc biệt là trong quai bị (15-20% các TH) | |
| Lao màng não | 10-500, Neu tăng sớm, chủ yếu Lym trong suốt thời gian bệnh | 100-3000, có thể cao hơn nếu có tắc nghẽn | <50, giảm theo thời gian nếu không điều trị | Nhuộm kháng cồn/ PCR |
VIÊM MÀNG NÃO VI TRÙNG CẤP NGOÀI GIAI ĐOẠN SƠ SINH
VMN là bệnh lý viêm xảy ra ở màng nhện và màng nuôi (bao quanh não và tuỷ sống)🡪 có thể thấy phản ứng viêm xảy ra ở màng nhện và trong dịch não tuỷ (trong khoang dưới nhện và trong các não thất).
Nghi ngờ VMN do vi khuẩn là một cấp cứu y khoa, và phải thiết lập chẩn đoán ngay lập tức để xác định nguyên nhân cụ thể + bắt đầu điều trị kháng sinh thích hợp. Tỷ lệ tử vong của VMN do vi khuẩn không được điều trị là 100%. Ngay cả với liệu pháp tối ưu, tử vong vẫn có thể xảy ra. Di chứng thần kinh là phổ biến ở những người sống sót.
Tác nhân: phụ thuộc đường lây và cơ địa trẻ.
Thống kê theo tuổi (Mỹ- 231 ca từ 2001-2004):
1-3 tháng: Group B streptococcus (39 %), gramnegative bacilli (32 %), Streptococcus pneumoniae (14%), Neisseria meningitidis (12%)
3 tháng- 3 tuổi: S. pneumoniae (45%), N. meningitidis (34%), group B streptococcus (11%), gramnegative bacilli (9 %)
3-10 tuổi: S. pneumoniae (47%), N. meningitidis (32%)
10-19 tuổi: N. meningitidis (55%)
Đặc điểm lâm sàng:
Bệnh cảnh (có 2 kiểu chính):1/ VMN tiến triển dần sau vài ngày, theo sau bệnh cảnh sốt kèm triệu chứng của đường hô hấp hoặc tiêu hóa; 2/ cấp tính, đe doạ tính mạng- với biểu hiện của NTH và VMN phát triển nhanh sau vài giờ.
Biểu hiện: tuỳ thuộc độ nặng, thời gian bệnh, đề kháng của kí chủ với nhiễm trùng, và tuổi bệnh nhi
Triệu chứng không đặc hiệu (liên quan đến nhiễm trùng hệ thống): sốt, chán ăn, bỏ ăn, đau đầu, triệu chứng của nhiễm trùng hô hấp trên, đau cơ, đau khớp, nhịp tim tăng, hạ huyết áp và các biểu hiện da (ban xuất huyết, ban dát sẩn).
Dấu màng não: cổ gượng, Kernig, Brudzinski.
Triệu chứng thần kinh:
- Thay đổi tri giác.
- Tăng áp lực nội sọ: đau đầu, ói, thóp phồng, dãn các khớp sọ. Liệt vận nhãn. Nhịp tim chậm, huyết áp tăng, ngưng thở hay giảm thông khí. Tư thế mất vỏ/ mất tuỷ. Hôn mê. Triệu chứng do tụt não.
- Co giật ( do viêm não, nhồi máu não, rối loạn điện giải)
- Dấu thần kinh khu trú
Cận lâm sàng:
Phân tích dịch não tuỷ (xem bảng)
- BC <250 / mm3 có thể có ở 20% BN bị VMN cấp do vi khuẩn; có thể không thấy tăng BC ở những BN bị nhiễm trùng huyết và VMN nặng và là một dấu hiệu tiên lượng xấu. Tăng BC với ưu thế lympho có thể xuất hiện trong giai đoạn đầu của VMN cấp do vi khuẩn; ngược lại, tăng ưu thế Neutro có thể có trong giai đoạn đầu của VMN cấp do virus. Nhuộm Gram dương tính ở 70-90% bệnh nhân bị VMN do vi khuẩn không được điều trị.
- CDTS nên làm khi nghi ngờ. Nếu không thể CDTS: nên điều trị KS theo kinh nghiệm, chụp CT scan sọ/ có CĐ
- CCĐ của CDTS: 1/ bằng chứng của tăng áp lực nội sọ (triệu chứng khác thóp phồng: liệt dây III, VI với rối loạn tri giác; hay tăng huyết áp, nhịp tim chậm với bất thường hô hấp) 2/ Suy hô hấp- tuần hoàn nặng cần hồi sức tích cực; hay BN Suy hô hấp tuần hoàn không thể đặt vào tư thế CDTS 3/Nhiễm trùng da vùng CDTS. Giảm tiểu cầu là CCĐ tương đối.
- CĐ chụp CTSan sọ trước CDTS: 1/ Hôn mê 2/ Đặt shunt DNT 3/ Tiền căn đầu nước 4/ Tiền căn chấn thương đầu/ phẫu thuật thần kinh gần đây 5/ Phù gai thị 6/ Dấu thần kinh khu trú.
- Chạm mạch: không ảnh hưởng định lượng glucose, nhuộm Gram, cấy.
Cấy máu.
CRP, procalcitonin.
Chẩn đoán:
LS: sốt + dấu màng não ✚ CLS: phân tích dịch não tuỷ.
Chẩn đoán phân biệt:
- Tăng BC trong DNT:
VMN do virus, do lao, do nấm.
VMN không do nhiễm trùng
VNMN do virus.
- DNT bình thường:
Viêm phổi P
Viêm tai giữa.
Viêm hầu họng/ Viêm amiđan.
Nhiễm trùng hô hấp trên với sưng hạch cổ.
Nhiễm siêu vi.
Viêm dạ dày ruột.
- Các nguyên nhân khác gây rối loạn tri giác: chấn thương đầu, co giật, tai biến và ngộ độc.
Điều trị:
- Nguyên tắc:
Không trì hoãn.
Lựa chọn kháng sinh: diệt khuẩn và qua được hàng rào máu não để đạt đủ nồng độ điều trị trong dịch não tuỷ.
- Điều trị cấp cứu:
Đảm bảo hô hấp, tuần hoàn.
Đánh giá, theo dõi huyết động, chống shock nhiễm trùng nếu có.
Thiết lập đường truyền tĩnh mạch.
Dexamethasone (trước hay ngay sau-<1 giờ- liều kháng sinh đầu tiên).
Sử dụng dexamethasone(TM) 0,15 mg / kg / liều mỗi 6 giờ trong 2 ngày, trong điều trị trẻ em > 6 tuần bị VMN cấp tính do Hib 🡪 thời gian sốt ngắn hơn, nồng độ protein và lactate/ DNT thấp hơn và giảm mất thính giác. Không có bằng chứng về lợi ích khi sử dụng trong VMN do các vi khuẩn khác.
Các biến chứng của corticosteroid bao gồm xuất huyết tiêu hóa, tăng huyết áp, tăng đường huyết, tăng bạch cầu và sốt phản ứng dội sau liều cuối.
Kháng sinh liều đầu theo kinh nghiệm: vancomycin [15 mg/kg] + ceftriaxone [50 mg/kg] hoặc cefotaxime [100 mg/kg].
Kháng sinh theo kinh nghiệm:
Vancomycin 60 mg/kg/ ngày (max dose 4 g/day) chia 4 cữ, cộng với
Ceftriaxone 100 mg/kg/ ngày (max dose 4 g/day) chia 2 cữ, hoặc
Cefotaxime 300 mg/kg/ngày (max dose 12 g/day) chia 3-4 cữ.
Điều chỉnh các rối loạn đi kèm: hạ đường huyết, toan chuyển hoá, rối loạn đông máu.
Kiểm soát co giật.
- Điều trị nâng đỡ:
Dịch truyền: trẻ không shock, không có dấu hiệu thiếu dịch, và có bằng chứng của SIADH (vd: Na+ máu<130 mEq/L)🡪 hạn chế dịch 1200 mL / m2/ ngày. Hạn chế dịch có thể không nghiêm ngặt dần khi Na+ máu đạt 135 mEq / L.
- Theo dõi:
Nhịp tim, huyết áp và nhịp thở nên được theo dõi thường xuyên.
Đánh giá thần kinh: phản xạ đồng tử, mức độ ý thức, sức cơ, dấu hiệu thần kinh sọ và co giật, nên được thực hiện thường xuyên trong 72 giờ đầu tiên.
CDTS lại: nên thực hiện sau 2-3 ngày điều trị để đánh giá đáp ứng điều trị.
- Điều trị KS khi xác định được tác nhân:
S. pneumoniae:
| Kết quả test nhạy cảm | Kháng sinh |
| Nhạy penicillin | Ngưng Vancomycin, dùng penicillin hoặc tiếp tục ceftriaxone/ cefotaxime |
| Không nhạy penicillin,
Và nhạy ceftriaxone/ cefotaxime |
Ngưng Vancomycin,
Và tiếp tục ceftriaxone/ cefotaxime |
| Không nhạy penicillin,
Và không nhạy ceftriaxone/ cefotaxime, Và nhạy Rifampin |
Tiếp tục Vancomycin,
Và tiếp tục ceftriaxone/ cefotaxime. Có thể thêm Rifampin trong một số trường hợp * |
* Thêm rifampin sau 24- 48 giờ nếu:
- Tình trạng lâm sàng xấu đi, hoặc
- Nhuộm gram/ nuôi cấy dịch não tủy lặp lại cho thấy sự thất bại trong việc giảm đáng kể số lượng vi khuẩn, hoặc
- Nồng độ ức chế tối thiểu Ceftriaxone hoặc cefotaxime (MIC) ≥ 4 mcg / mL .
Thời gian điều trị (VMN không biến chứng): 10-14 ngày.
Hib:
Ceftriaxone/ cefotaxime
Dị ứng với penicillin: Chloramphenicol 100 mg/kg/ngày (TM) (max: 2- 4 g/ ngày) chia 4 cữ.
Thời gian điều trị: 7-10 ngày.
L. monocytogenes:
Ampicillin 300 mg/kg/ ngày (TM) (max:10-12 g/ngày) chia 4-6 cữ/ ngày
Và Gentamicin 7.5 mg/kg/ ngày (TM),chia 3 cữ.
Dị ứng penicillin: TMPSMX 10- 12 mg/kg/ ngày TMP và 50 -60 mg/kg/ ngày SMX,chia 4 cữ
Thời gian điều trị: 14-21 ngày.
S. aureus:
MSSA: nafcillin hoặc oxacillin
MRSA: Vancomycin +/- Rifampin. Thay thế: TMPSMX or linezolid.
Thời gian điều trị: >14 ngày.
Trực khuẩn Gram (-):
Ceftriaxone/ cefotaxime + aminoglycoside
Thời gian điều trị: 3 tuần/ 2 tuần sau khi cấy DNT(-)
N. meningitidis
Ceftriaxone/ cefotaxime
Dị ứng với penicillin: Chloramphenicol 75 -100 mg/kg/ngày (TM) (max: 2- 4 g/ ngày) chia 4 cữ.
Thời gian điều trị: 5-7 ngày.
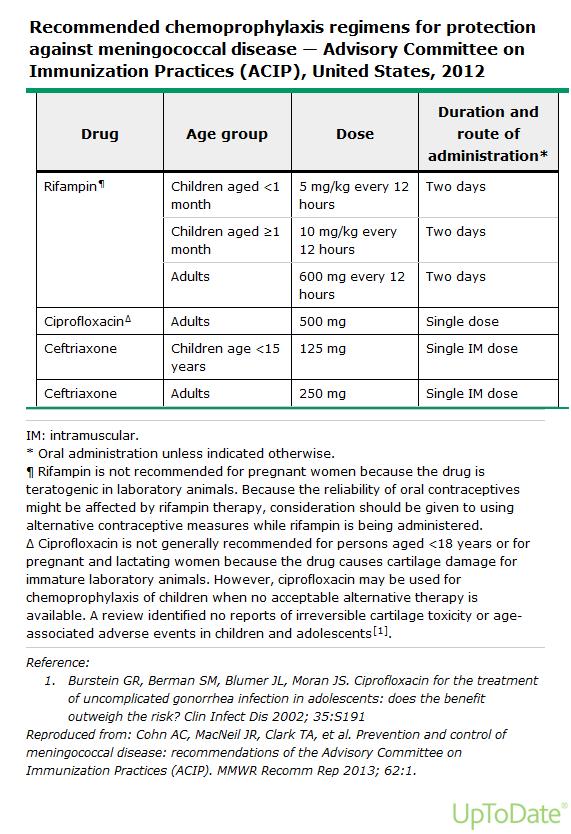
Biến chứng:
Cấp: co giật, tăng áp lực nội sọ, liệt dây sọ, nhồi máu, thuyên tắc tĩnh mạch xoang màng cứng, tụt não.
Tụ dịch dưới màng cứng: 10-30%
Tiên lượng:
Điều trị, chăm sóc phù hợp đã làm giảm tỷ lệ tử vong của VMN do vi khuẩn <10%.
Tử vong cao nhất được ghi nhận với VMN do phế cầu.
Di chứng về phát triển thần kinh nặng có thể xảy ra ở 10-20% BN.
Tiên lượng là kém nhất ở trẻ nhỏ <6 tháng và ở những trẻ có nồng độ vi khuẩn cao trong DNT. Những người bị co giật xảy ra sau hơn 4 ngày điều trị hoặc hôn mê hoặc có DH thần kinh định vị có nguy cơ di chứng lâu dài.
Các di chứng thần kinh phổ biến nhất : điếc, suy giảm nhận thức, co giật tái phát, chậm tiếp thu ngôn ngữ, giảm thị lực và các vấn đề về hành vi.
Điếc là di chứng phổ biến nhất của viêm màng não do vi khuẩn và, thông thường, đã xuất hiện ngay từ đầu. Nguyên nhân: nhiễm trùng ốc tai xảy ra ở 30% bệnh nhân bị VMN do phế cầu, 10% VMN do não mô cầu và 5-20% VMN do Hib. Điếc cũng có thể do viêm dây thần kinh thính giác trực tiếp.
VIÊM NÃO CẤP
Bệnh não cấp (acute encephalopathy):
Là tình trạng rối loạn chức năng não cấp, đặc biệt là rối loạn tri giác
Do rất nhiều căn nguyên; bao gồm cả căn nguyên do nhiễm trùng, rối loạn chuyển hoá,…
Bệnh viêm não (acute encephalitis):
Tình trạng viêm của tổ chức não (chẩn đoán GP bệnh học – LS thường thấy các dấu hiệu gián tiếp)
Căn nguyên chủ yếu: các virus, vi khuẩn nội bào, ký sinh trùng gây miễn dịch trung gian
Nguyên nhân chủ yếu do virus. Thường gặp nhất ở trẻ em là viêm não Nhật Bản, Herpes simplex và Enterovirus.
Dịch tễ học
| Viêm não Nhật Bản | Viêm não do virus đường ruột
(enterovirus) |
Viêm não do Herpes simplex |
| – Bệnh xảy ra quanh năm hay thành dịch vào tháng 5, 6, 7
– Lây truyền qua muỗi đốt – Gặp ở mọi lứa tuổi. Nhất là từ 2-8 tuổi. |
– Bệnh xảy ra quanh năm thường vào các tháng 3, 4, 5, 6.
– Lây truyền qua đường tiêu hóa – thường gặp ở trẻ < 5 tuổi |
– Bệnh rải rác quanh năm
– Lây truyền qua đường hô hấp – thường gặp ở trẻ>2 tuổi |
Lâm sàng:
Triệu chứng cơ năng:
- Sốt
- Nôn ói
- Có thể có tiêu chảy, phát ban
- Các triệu chứng thần kinh: nhức đầu, quấy khóc, kích thích, kém linh hoạt, ngủ gà, li bì, lơ mơ, hôn mê.
- Co giật
Triệu chứng thực thể:
- Rối loạn tri giác
- Có thể có các dấu thần kinh khu trú: liệt nửa người hoặc tứ chi, tăng hoặc giảm trương lực cơ, các dấu màng não: cổ cứng, thóp phồng Kernig (+), Babinski (+),…
- Các triệu chứng khác như bóng nước ở lòng bàn tay, bàn chân, loét miệng do Enterovirus 71 gây bệnh tay chân miệng biến chứng viêm não.
- Có thể có suy hô hấp hoặc sốc.
Cận lâm sàng:
DNT: Áp lực dịch não tủy bình thừơng hoặc tăng .Tế bào bình thường hoặc tăng, chủ yếu là bạch cầu đơn nhân. Protein bình thường hoặc tăng nhẹ. Đường bình thường .
Máu:
- Công thức máu: bạch cầu tăng nhẹ hoặc bình thƣờng
- Ký sinh trùng sốt rét
- Ion đồ, đường huyết bình thường. Lưu ý tình trạng hạ Na trong hội chứng tăng tiết ADH không thích hợp (SIADH)
- Huyết thanh chẩn đoán viêm não Nhật Bản (Elisa)
XN tìm nguyên nhân:
- Phân lập virus từ dịch não tủy, máu, họng, phân, dịch bóng nước ở da.
- Mac Elisa Viêm não Nhật Bản, Sởi, CMV,…
- PCR Herpes trong dịch não tủy hoặc tổn thương trên MRI thùy thái dương
- Phân lập virus từ mô não bệnh nhân tử vong.
- Chụp MRI não để chẩn đoán xác định và phân biệt các nguyên nhân khác.
Chẩn đoán:
BN có RL tri giác kéo dài >24 giờ từ nhẹ đến nặng bao gồm: ngủ gà, li bì, kích thích, lú lẩn, hôn mê hoặc thay đổi hành vi và nhân cách. Cộng với 2 trong các tiêu chuẩn sau:
- Sốt hoặc tiền sử có sốt ≥ 38oC trong suốt thời gian bị bệnh
- Co giật và/hoặc có dấu hiệu thần kinh khu trú
- Điện não đồ: có bằng chứng viêm não
- Chụp CT hoặc MRI: nghi ngờ viêm não
Chẩn đoán phân biệt:
- Co giật: do sốt cao, do hạ đường huyết, do rối loạn chuyển hóa điện giải.
- Nhiễm khuẩn cấp tính hệ thần kinh trung ương do các nguyên nhân khác (Viêm màng não mủ, viêm màng não lao, viêm màng não ký sinh trùng,…).
- Ngộ độc cấp
- Sốt rét thể não
- Xuất huyết não màng não
- Động kinh
Điều trị: Là một cấp cứu nội khoa, chưa có điều trị đặc hiệu, trừ viêm não do Herpes simplex.
- Nguyêntắc
- Hạ nhiệt tích cực
- Chống co giật
- Bảo đảm thông khí, chống suy hố hấp
- Chống phù não
- Chống sốc
- Điều chỉnh rối loạn nước, điện giải, đường huyết
- Đảm bảo chăm sóc và dinh dưỡng
- Điều trị nguyên nhân
- Phục hồi chức năng
- Điều trị cụ thể:
Chống suy hô hấp
Nguyên nhân suy hô hấp trong viêm não:
- Tổn thương thần kinh trung ương: Trung tâm hô hấp (thân não) . Phù não
- Tắc nghẽn đường thở do đàm nhớt
- Phù phổi do quá tải hoặc do thần kinh
Xử trí suy hô hấp:
- Thông đường hô hấp: nằm nghiêng, ngửa đầu, hút đàm.
- Hỗ trợ hô hấp:
- Phương pháp không xâm lấn: thở oxy khi co giật, suy hô hấp, SpO2 < 92%. Phương pháp canulla 2 mũi, mặt nạ 1-3 lít/phút (theo tuổi).
- Phương pháp xâm lấn: đặt nội khí quản khi ngưng thở hoặc có nhiều cơn ngưng thở thất bại khi thở oxy.
- Bóp bóng qua nội khí quản hoặc mặt nạ tần số 20-30 lần/phút.
- Thở máy
Chống phù não
Chỉ định khi có dấu hiệu phù não:
- Nhức đầu, kích thích
- Vật vã li bì, hôn mê, phù gai thị, đồng tử không đều
- Liệt khu trú, gồng cứng, nhịp thở không đều
- Mạch chậm, huyết áp tăng
Phương pháp:
- Nằm đầu cao 30o
- Thở oxy. Nếu không hiệu quả nên thở máy sớm
- An thần, giảm đau thích hợp
- Dung dịch Mannitol 20%: 0,5 g/kg (2,5 ml/kg) tĩnh mạch chậm 15-30 phút, lặp lại mỗi 8 giờ. Không quá 3 lần/24 giờ, không quá 3 ngày.
Không dùng Mannitol trong trường hợp sốc, phù phổi. Theo dõi lâm sàng và điện giải đồ.
Chống sốc:phần lớn các trường hợp sốc trong viêm não là sốc thần kinh. Cần loại trừ các loại sốc khác như sốc giảm thể tích hay sốc nhiễm trùng.
Trong sốc thần kinh, dùng dopamin bắt đầu từ 3-5 g/kg/phút, tăng dần mỗi 10-15 phút, tối đa 10 g/kg/phút.
Kháng virus
Viêm não do Herpes simplex:
- ≥ 12 tuổi: Acyclovir 10 mg/kg/liều, TTM/ 1 giờ x 3 lần/ngày.
- < 12 tuổi: Acyclovir 500 mg/m2 da/liều x 3 lần/ngày
Thời gian điều trị 10-14 ngày và nên điều trị sớm.
Để lại một bình luận