Nhóm 4 – Tổ 23 ĐH Y DƯỢC TPHCM
Lớp Y13D
Sinh viên: Bùi Quốc Dũng, Ngô Hoàng Lam Giang, Trần Quang Sinh.
Hành chính:
BỆNH ÁN NỘI KHOA
-
- Họ và tên : Huỳnh Tấn T.
- Tuổi: 47
- Giới: Nam
- Nghề nghiệp : ngư dân
- Địa chỉ: xã Tiến Thành, Phan Thiết, Bình Thuận
- Ngày giờ NV : 1h40 ngày 8/10/2018
- Lý do nhập viện: đau ngực
Bệnh sử:
-
- Cách NV 9 giờ, khi đang xem TV, BN đột ngột đau sau xương ức, cảm giác bóp nghẹt , cường độ dữ dội, lan vai, mặt trong cánh tay T, không tư thế giảm đau, đau không tăng khi hít thở, kèm vã mồ hôi nhiều, buồn nôn, nôn 1 lần ra thức ăn cũ, không lẫn máu, sau nôn không giảm đau, không khó thở, không hồi hộp đánh trống ngực. Đau kéo dài liên tục 30 phút không giảm, Bn không xử trí gì ➔ BV An Phước
- Tại BV An Phước: BN tỉnh, HA 120/80 mmHG, M 80 lần/phút, T1, T2 không đều, ECG : ST chênh lên V1➔ V4, Troponin I 0.0136ng/ml .Chẩn đoán : theo dõi Nhồi máu cơ tim cấp ST chênh lên thành trước, điều trị
- Thở oxy 4l/phút
- Lovenox (Enoxaparine) 0.6 ml/60 mg x 1 ống ( TDD)
- Pfertzel ( Clopidogrel/Aspirin) 75mg/75mg x 4 v (u)
- Atorvastatin 20 mg x 2v (u)
- Morphine 10 mg x 1 ống ( ½ TMC+ ½ ống tiêm bắp)
- Gastrotac (Pantoprazole) 40 mg x 1 lọ ( TMC)
- Vincomid (Metoclopramid hydroclorid)10mg x 1 ống (TMC)
- Sodium chlorid 0.9% 500 ml x 1 chai
- Sau 3 giờ điều trị, BN không nôn, đau ngực không giảm ➔ BV CR sau khoảng 5 giờ
- Tình trạng lúc NV:
BN tỉnh, tiếp xúc tốt Sinh hiệu :
Mạch 84 lần/ phút, đều , rõ HA 110/70
Nhịp thở 20 lần/ phút
SpO2 98% ( khí trời)
Tim T1, T2 đều , phổi trong,không ran, bụng mềm
-
- Diễn tiến sau NV : Sau NV 12h, BN được chụp và can thiệp ĐM vành, sau can thiệp đau ngực giảm.
- Trong thời gian bệnh, BN tỉnh táo, không sốt, không ho, không ợ hơi, ợ chua, tiểu vàng trong lượng 500 ml/9h
Tiền sử
Bản thân
-
- Nội khoa
- Không ghi nhận : đau ngực khi gắng sức, khó thở khi gắng sức, khó thở khi nằm, khó thở kịch phát về đêm, phù, THA, ĐTĐ, rối loạn lipid máu, viêm loét dạ dày tá tràng, xuất huyết tiêu hoá, hen, tai biến mạch máu não, rối loạn đông máu
- Không ghi nhận chấn thương ngực gần đây
Ngoại khoa
- Cách 8 năm, phẫu thuật nội soi cắt ruột thừa viêm
Thói quen- dị ứng
- Hút thuốc lá 3 gói/ ngày trong 30 năm, hiện vẫn còn hút
- Thỉnh thoảng dùng rượu bia khi có tiệc #7-8 lon/lần
- Chưa ghi nhận dị ứng thuốc, thức ăn
- Gia đình : ba bị NMCT cấp đã đặt stent năm 66 tuổi, chưa ghi nhận THA, ĐTĐ.
Lược qua các cơ quan
-
- Đau ngực giảm còn 3/10, không hồi hộp, không đánh trống ngực, không ho, không khó thở
- Không đau bụng, không buồn nôn, không nôn , không ợ hơi, ơ chua, tiêu phân vàng, đóng khuôn
- Tiểu vàng trong, 1.5 lít/ngày, không gắt buốt
- Không đau đầu, không chóng mặt
- Không đau các khớp, không yếu liệt
- Không sốt, không phù
- Khám : 20 giờ ngày 8/10/2018
Tổng quát
-
- Bệnh nhân tỉnh, tiếp xúc tốt, nằm đầu ngang
- Sinh hiệu:
Mạch: 80lần/ phút Huyết áp: 110/70 mmHg
Nhịp thở: 20 lần/phút to: 37oC
-
- Niêm hồng, không xuất huyết dưới da, kết mạc mắt không vàng
- Chi ấm, mạch ngoại biên đều rõ
- Cân nặng 72 kg, Chiều cao 168 cm ➔ BMI : 25,5 ➔ béo phì độ I
- Không dấu se điếu , không dấu giật dây chuông, không xanthoma , xanthelasma , không phù
Đầu mặt cổ
-
- Cân đối
- Khí quản không lệch
- Tuyến giáp không to
- Không âm thổi động mạch cảnh
- Tĩnh mạch cổ không nổi tư thế 45o
Lồng ngực:
-
- Lồng ngực cân đối, di động đều theo nhịp thở, không bóng nước, không trầy xước, không điểm đau khu trú, không u, không sẹo cũ, không tuần hoàn bàng hệ, không ổ đập bất thường, KLS không dãn rộng
- Tim :
+ Mỏm tim khoang liên sườn V,đường trung đòn (T), diện đập 1×2 cm2,
+ không ổ đập bất thường, không dấu nảy trước ngực, không dấu Harzer, không rung miêu
+ Nhịp tim đều, tần số 80 lần/phút, không âm thổi, không tiếng gõ màng ngoài tim
-
- Phổi: rung thanh đều 2 bên, gõ trong khắp phổi, rì rào phế nang êm dịu
Bụng:
-
- Bụng phẳng, cân đối, tham gia thở tốt, rốn lõm, không sẹo, không ổ đập bất thường, không vết rạn da, không tuần hoàn bàng hệ
- Nhu động ruột 5 lần/ phút, không âm thổi
- Gõ trong khắp bụng
- Bụng mềm, không điểm đau khu trú
- Gan: chiều cao gan 9cm trên đường trung đòn (P), bờ trên khoảng liên sườn V, bờ dưới không sờ chạm
- Lách không sờ chạm
- Thận: Rung thận (-), chạm thận (-) bập bềnh thận(-)
Thần kinh- cơ xương khớp:
-
- Cổ mềm, không dấu thần kinh định vị.
- các khớp không sưng, nóng, đỏ đau
- Không yếu liệt, không giới hạn vận động
Tóm tắt:
BN nam, 45 tuổi, NV vì đau ngực có các bất thường sau:
-
- TCCN
+ Đau ngực sau xương ức,khởi phát đột ngôt khi đang nghỉ, cường độ dữ dội, kéo dài
+ Buồn nôn, nôn
+ Vã mồ hôi
-
- TCTT : béo phì độ I
Vấn đề:
Hội chứng vành cấp
Chẩn đoán:
- Chẩn đoán sơ bộ: Nhồi máu cơ tim cấp ,giờ thứ 9, Killip I.
Chẩn đoán phân biệt:
-
- Cơn đau thắt ngực không ổn định
- Phình bóc tách động mạch chủ ngực
Biện luận
-
- BN có đau ngực khởi phát đột ngột, mức độ dữ đội, diễn tiến trong vài giờ nên nghĩ BN có đau ngực cấp . Đau ngực cấp có những nguyên nhân thường gặp là hội chứng vành cấp, thuyên tắc phổi, tràn khí màng phổi, phình bóc tách động mạch chủ.
- Bệnh nhân đau không lan sau lưng, không có tiền căn THA, huyết áp lúc nhập viện và khám không cao nên ít nghĩ có Phình bóc tách động mạch chủ ngực, nhưng không thể loại trừ → Đề nghị Xquang ngực thẳng.
- Trên bệnh nhân này nghĩ nhiều là Hội chứng vành cấp vì đau sau xương ức, cảm giác bóp nghẹt, lan lên vai và mặt trong cách tay trái, đau khởi phát khi đang nghỉ tĩnh, cường độ dữ dội, kéo dài trên 20 p, kèm buồn nôn, nôn, vã mồ hôi, BN có nhiều yếu tố nguy cơ tim mạch: nam > 45 tuổi, béo phì, hút thuốc lá ➔ đề nghị động học men tim và ECG
- Hội chứng vành cấp có 3 thể : STEMI/ NSTEMI/ CĐTNKOĐ. Trên lâm sàng khó phân biệt 3 thể bệnh này
- STEMI: nghĩ nhiều vì BN được do ECG tại BV An Phước có thấy ST chênh lên lại V1➔ V4, , Troponin I giờ thứ 2 bình thường ➔ động học men tim
+ nghĩ Killip I do khám tim không nghe thấy tiếng T3, nghe phổi không có ran, BN không khó thở ,
+ Chưa biến chứng : Bn tỉnh, khám thấy mạch rõ, nhịp tim đều, huyết áp bình thường, tim không nghe thấy âm thổi, không tiếng tim bệnh lý, không có triệu chứng suy bơm: huyết áp tụt, phù, gan to, tĩnh mạch cổ nổi. → đề nghị siêu âm tim
Đề nghị CLS:
- CLS Chẩn đoán:
- ECG
- Định lượng Troponin I và CKMB
- Siêu âm tim
- X quang ngực thẳng
- CLS Thường quy: CTM, ion đồ, đường huyết, AST, ALT, BUN, Creatinin, TPTNT, Bilan lipid máu
Kết quả CLS:
- ECG:
ECG lúc 21h18 tại BV An Phước
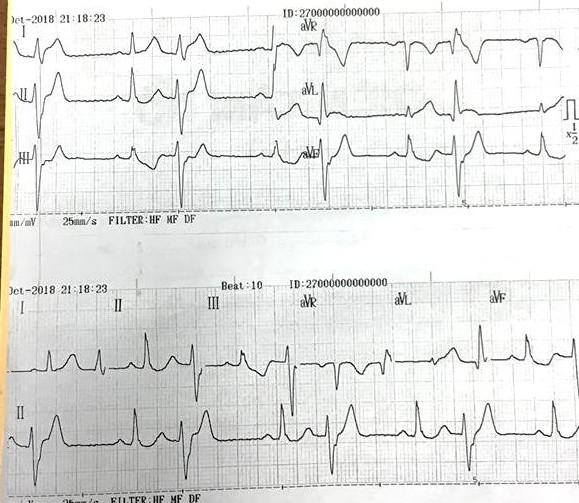
Nhịp xoang kèm ngoại tâm thu thất nhịp đôi, phức bộ rộng dạng block nhánh phải, đến sớm nghỉ bù đủ , tần số 80 lần/phút
ST-T: ST chênh 2 mm dạng vòm ở V2-V4. Ngoại tâm thu thất khá dầy, cần theo
dõi sát, đề nghị Holter ECG
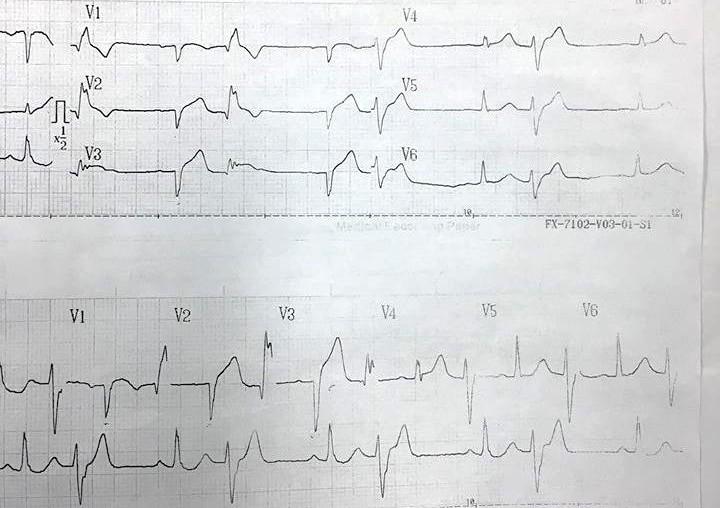
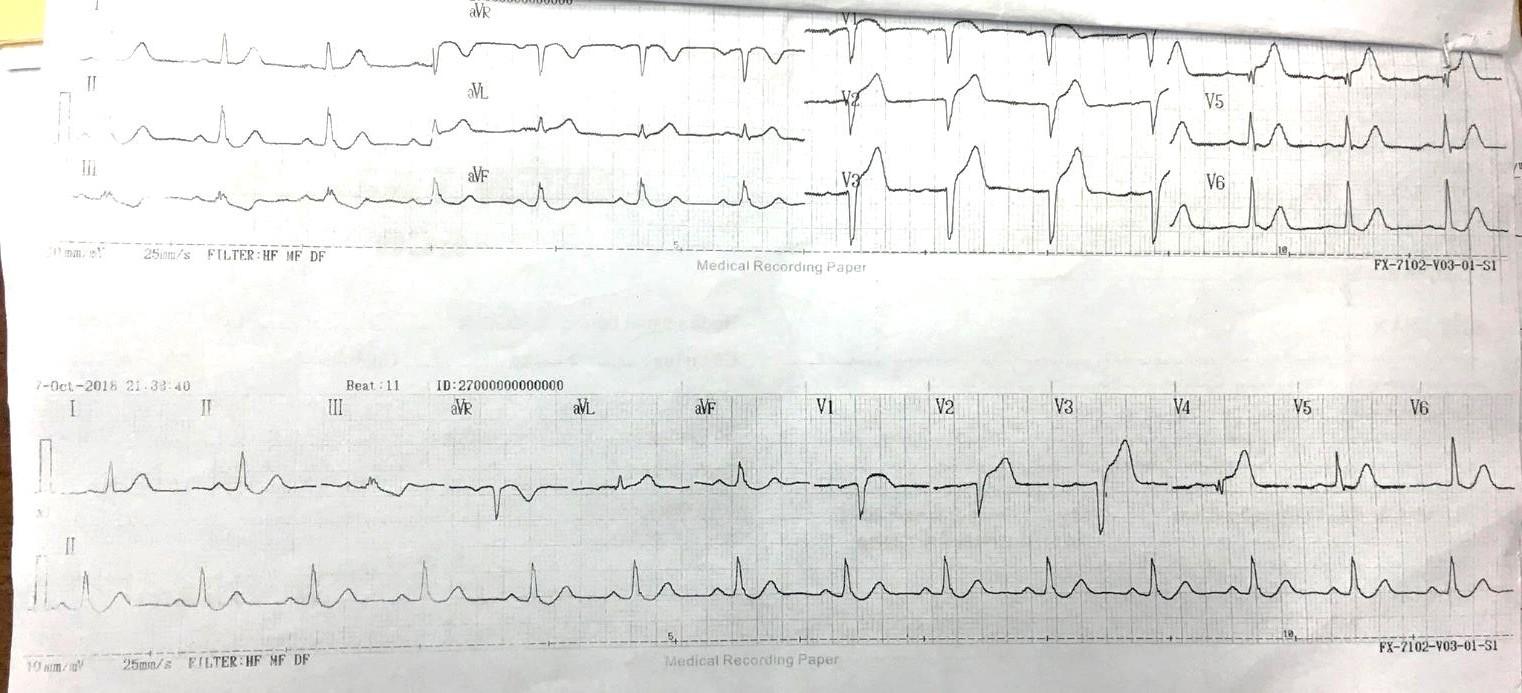
ECG lúc 21h39 tại Bv An Phước
Nhịp xoang đều tần số 67 lần/ phút.
Trục trung gian.
Sóng P: thời gian 0.10s , biên độ 1.5 mm → không lớn nhĩ Khoảng PR 0.16s < 0.20s → trong giới hạn bình thường
Phức bộ QRS hẹp < 0.12s, dạng QS ở các chuyển đạo trước ngực
SV1 + RV5 = 15 mm → không lớn thất trái theo tiêu chuẩn Sokolow-Lyon SV3 + RaVL = 13 mm → không lớn thất trái theo tiêu chuẩn Cornell
RV1 + SV6 = 8 mm → không lớn thất phải theo tiêu chuẩn Sokolow-Lyon Khoảng QT = 0.32s → Qtc = 0.36 < 0.44 → QT không dài
ST-T: ST chênh lên dạng vòm 2mm ở các chuyển đạo V1 – V4
ST chênh xuống 1mm ở chuyển đạo DIII, aVF
➔NMCT cấp ST chênh lên vùng trước vách-mỏm
ECG tại BV Chợ Rẫy: 2h19 8/10/2018
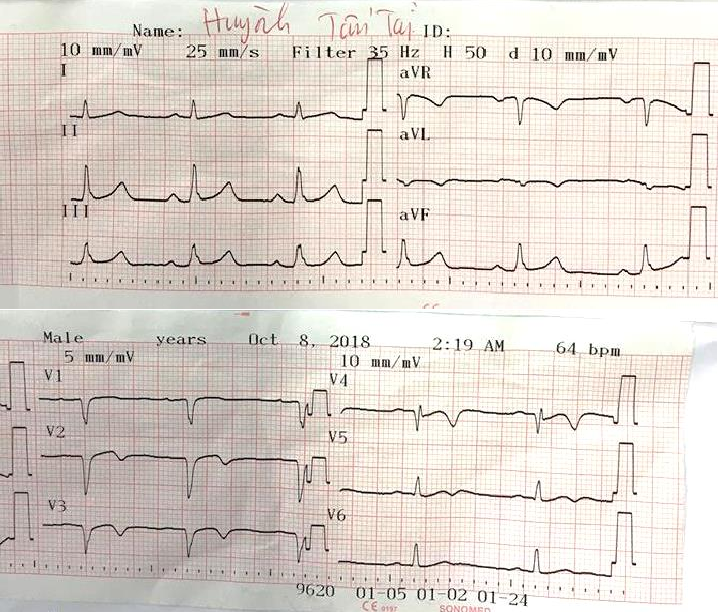
Nhịp xoang, tần số khoảng 64 lần/phút, ST hết chênh, T đảo ở V2-V5
Men tim:
| 20h30 7/10(1h)
GIờ thứ 2 |
03h30 8/10
Giờ thứ 10 |
8h 8/10 Giờ thứ 15 | |
| CKMB (U/L) | 67.67 | 165 | |
| Troponin I (ng/mL) | 0.0136 | 12.768 | 41.21 |
➔ BN có động học men tim tăng phù hợp bệnh cảnh NMCT cấp.
Siêu âm tim:
-
- Các buồng tim không dãn.
- Các thành tim không dày.
Giảm động thành trước, trước vách.
-
- Chức năng co bóp thất (T) EF = 36% (Simpson SP)
- Không thấy huyết khối > 3mm trong các buồng tim
- Không thấy tràn dịch màng ngoài tim
- Vách liên thất, vách liên nhĩ nguyên vẹn, không thấy khiếm khuyết.
- Các van tim mềm mại.
DOPPLER
-
- Không hẹp hở van tim có ý nghĩa
- Không shunt trong tim và đại ĐM
➔ Giảm động vách liên thất và vùng mỏm thất (T) Chức năng tâm thu thất (T) giảm EF= 36% Thiếu máu cơ tim.
CTM:
| 8/10 | Đơn vị | Trị số bình thường | |
| RBC | 4.50 | T/L | 3.8 – 5.5 |
| HGB | 145 | g/dL | 12 – 17 |
| HCT | 40.4 | % | 34 – 50 |
| MCV | 89.8 | fL | 78 – 100 |
| MCHC | 32.2 | pg | 24 – 33 |
| CHCM | 339 | g/L | 315 – 355 |
| WBC | 9.69 | G/L | 4 – 11 |
| %NEU | 80.9 | % | 45 – 75 |
| NEU | 7.84 | G/L | |
| %LYM | 15.5 | % | 20 – 40 |
| LYM | 1.5 | G/L | |
| %MONO | 3.2 | % | 4 – 10 |
| MONO | 0.31 | G/L | |
| %EOS | 0.00 | % | 2 – 8 |
| EOS | 0.00 | G/L | |
| %BASO | 0.4 | % | 0 – 2 |
| BASO | 0.04 | G/L | |
| PLT | 235 | g/L | 200-400 |
| MPV | 9.1 | fl | 7-12 |
RBC,Hgb, Hct bình thường ➔ không thiếu máu Bạch cầu, tiểu cầu bình thường
- Chức năng đông máu :
| PT | 12.2 | giây | 10 – 13 |
| INR | 1.04 | 1 – 1.2 | |
| FIB | 3.27 | g/L | 2 – 4 |
| APTT | 32.1 | giây | 26 – 37 |
- Sinh hóa máu:
| 8/10 | |||
| Đường huyết | 118 | Mg/dL | 70-110 |
| ALT | 12 | U/L | 5-49 |
| AST | 63 | U/L | 9-48 |
| BUN | 16 | mg/dL | 7-20 |
| Creatinin | 0.88 | mg/dL | 0.7-1.5 |
| eGFR (CKD-EPI) | 109.01 | >= 60 mL/min/1.73m2 |
Đường huyết tăng nhưng chưa rõ thời điểm xét nghiệm khi đói hay mới ăn ➔ đề nghị đường huyết đói, HbA1C
Ion đồ:
| 8/10 | |||
| Na+ | 138 | mmol/L | 135 – 150 |
| K+ | 3.8 | mmol/L | 3.5 – 5.5 |
| Cl– | 109 | mmol/L | 98– 106 |
- Bilan lipid máu
| Cholesterol | 235 | mg/dl | 140-239 |
| HDL -cholesterol | 54 | mg/dl | >45 |
| LDL-cholesterol | 195.0 | mg/dl | 90-150 |
| Triglyceride | 121 | mg/dl | 35-160 |
| lipid | 856 | mg/dl | 600-800 |
Tăng LDL-cholesterol , HDL-cholesterol và triglyceride bình thường
- Kết quả chụp và can thiệp động mạch vành: lúc 14h15p 8/10/2018 Kết luận:
-LMCA: không hẹp.
+LAD: tắc LAD I, hẹp 60-70% LAD II (sau nong bóng).
+LCx: hẹp 50% LCx II (mạch máu nhỏ).
-RCA: hẹp 50% RCA II ( sang thương loét).
- Can thiệp thành công các sang thương bằng các Stent:
- Promus PREMIER 2.5x16mm(14atm-2.65mm) vào LAD II.
- Promus PREMIER 3.0x20mm(16atm-3.17mm) vào LAD I-II;
- SYNERGY 3.5x20mm (22atm-3.99mm) vào RCA II. Chụp kiểm tra dòng chảy TIMI III, không hẹp tồn lưu
Biến chứng: không tai biến, không biến, không huyết khối
- Chẩn đoán xác định: Nhồi máu cơ tim cấp ST chênh lên, vùng trước vách- mỏm giờ thứ 9 Killip I.
Điều trị:
- Nguyên tắc điều trị:
- Tái thông mạch vành
- Ổn định mảng xơ vữa
- Giảm nhu cầu cung cấp oxy cho cơ tim
- Giảm đau
- Điều trị biến chứng
- Ngăn ngừa nhồi máu tái phát
Điều trị cụ thể:
Điều trị giai đoạn cấp
-
- Tái thông mạch vành. BN được chẩn đoán STEMI giờ thứ 9, kilip I, chưa biến chứng, đề nghị PCI vì tỉ lệ tái thông cao hơn dùng tiêu sợi huyết và ít biến chứng hơn
- Enoxaparin 60mg/0.6ml 1 ống TDD mỗi 12h
- Rosuvastatin 20 mg 1v (u)
- Nitroglycerine 0.4mg 1v x 3 NDL mỗi 5 phút
- Ticagrelor 90 mg 2v (u)
- Aspirin 81 mg 2v (u)
- Bisoprolol 2.5mg 1/2v (u)
- Captopril 25 mg ¼ v x3 (u)
- Pantoprazole 40 mg 1v (u)
Điều trị giai đoạn sau
Tiên lượng:
Tiên lượng gần : bệnh nhân được xếp vào nhóm killip I, tỉ lệ tử vong trong bệnh viện khoảng 6%
Để lại một bình luận