UNG THƯ ĐẠI TRỰC TRÀNG
Định nghĩa:
- Đại tràng phải: từ manh tràng đến nửa đại tràng ngang bên phải, được nuôi bằng động mạch mạc treo tràng trên.
- Đại tràng trái: nửa trái đại tràng ngang đến chỗ nối đại tràng chậu hông và trực tràng, nuôi bởi động mạch mạc treo tràng dưới.
- Đại thể u đại tràng:
- Thể sùi: Thường ở đại tràng phải, u to, lổn nhổn, hình dạng như bông cải, mô ung thư mủn nát, hoại tử tạo nên những ổ loét, niêm mạc xung quanh phù nề, chảy máu.
- Thể loét: ít khi đơn thuần, thường kết hợp sùi loét, gặp nhiều ở đại tràng phải
- Thể chai hay thâm nhiễm: thường gặp ở đại tràng trái, u nhỏ, thâm nhiễm theo chiều vòng quanh chu vi, dễ gây hẹp lòng đại tràng và gây tắc ruột. Khối u có dạng nhẫn, siết chặt đại tràng lại.
- Ung thư trực tràng là ung thư 15cm cuối của đường tiêu hoá (từ chỗ nối với đại tràng chậu hông ở ngang đốt xương cùng S3 tới lỗ hậu môn. Thương tổn phần lớn nằm ở dưới thấp, vị trí có thể sờ được qua thăm trực tràng. Chia làm 2 đoạn:
- Đoạn chậu hông
- Đoạn đáy chậu hay còn gọi là ống hậu môn:
- ⅓ trực tràng trên: Đoạn 11-15 cm cách bò hậu môn
- ⅓ giữa: Đoạn 6-11 cm cách bờ hậu môn
- ⅓ dưới: 0-6 cm cách bờ hậu môn.
- Về giải phẫu:
- Ung thư trực tràng thấp cách lỗ hậu môn dưới 8cm
- Cao: hơn 8cm
- Thương tổn và ung thư đại trực tràng:
- ¾ khối u nằm ở ⅔ dưới của trục tràng có thể sờ chạm qua thăm trực tràng.
ĐỘNG TĨNH MẠCH CỦA ĐẠI TRỰC TRÀNG:
- Đại tràng phải:
- Động mạch mạc treo tràng trên.
- Tĩnh mạch mạc treo tràng trên về tĩnh mạch cửa.
- Đại tràng trái
- Động mạch mạc treo tràng dưới.
- Tĩnh mạch mạc treo tràng dứơi về tĩnh mạch cửa
- Trực tràng
- ⅓ trên:
- Động mạch trực tràng trên, nhánh của động mạch mạc treo tràng dưới
- Tĩnh mạch mạc treo tràng dưới về tĩnh mạch cửa.
- ⅓ giữa và dưới:
- Động mạch trực tràng giữa, nhánh của ĐM hạ vị (chậu trong)
- Động mạch trực tràng dưới, nhánh của ĐM thẹn (hạ vị)
- Tĩnh mạch hạ vị về tĩnh mạch chủ dưới
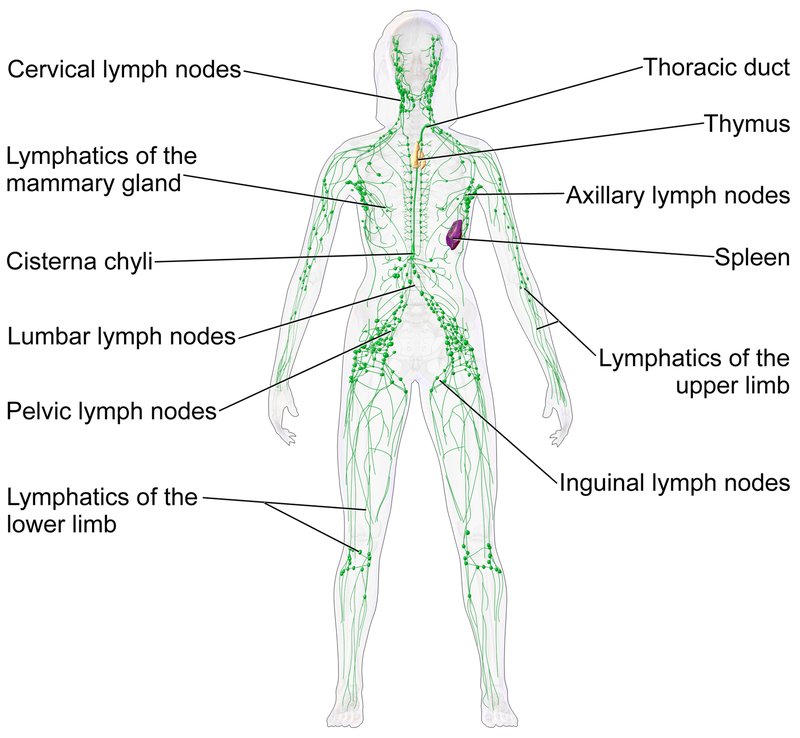
- Bạch huyết
- Đại tràng phải: mạch bạch huyết mạc treo tràng trên
- Đại tràng trái và ⅓ trên trực tràng: mạch bạch huyết mạc treo tràng dưới.
- ⅓ giữa trực tràng: mạch bạch huyết hạ vị
- ⅓ dưới: hạch bạch huyết vùng bẹn.
CHẨN ĐOÁN:
LÝ DO NHẬP VIỆN: tiêu ra máu, đau bụng….
BỆNH SỬ
| Ung thư đại tràng | Ung thư trực tràng |
| Rối loạn tiêu hoá:
Tiêu chảy:
Táo bón:
|
Chảy máu trực tràng: máu chảy nhiều mỗi khi đi cầu. Máu ra trước, cùng lúc, hoặc sau phân. Có thể chảy máu tự nhiên |
Tiêu máu:
|
Hội chứng trực tràng:
|
Đau bụng:
|
Đau: tức hậu môn, sau đó đau rõ rệt ở tầng sinh môn. Đau hậu môn mỗi khi đi tiêu. Có thể đau dữ dội liên tục |
Bán tắc ruột:
|
Trong quá trình bệnh, có sốt, chán ăn, sụt cân…..
TIỀN CĂN
- Tổn thương tiền ung thư:
- Đơn polyp: polyp tuyến, tăng sản, nghịch tạo
- Mô học: bướu tuyến nhánh và tuyến ống nhánh > ống
- Kích thước: >2cm
- Số lượng: nhiều
- Hình thể: polyp không cuống dễ ung thư hơn
- Độ dị sản: càng cao, càng dễ ung thư hoá
- Bệnh đa pôlyp đại trực tràng: có tính gia đình
- Xảy ra ở bệnh nhân trẻ < 30 tuổi
- HC Peutz-Jeghers, Gardner, Lynch
- Bệnh viêm loét đại trực tràng xuất huyết: ung thư hoá sau 5-25 năm
- Bệnh Crohn: ung thư hoá sau 5 năm
- Đơn polyp: polyp tuyến, tăng sản, nghịch tạo
- Ăn ít xơ: (xơ tăng thể tich phân, pha loãng độc chất, giảm tgian lưu thông) → giảm tgian tiếp xúc của độc chất/chất gây ung/phân vs niêm mạc
- It Rau và trái cây: có chất chống oxy hoá, tác nhân chống tăng trưởng isothiocyanat
- Ít Canxi:
- Canxi gắn kết mật + acid béo tạo phức hợp ko hoà tan → ít tấn công niêm mạc đại trực tràng.
- có tác động trực tiếp, giảm nguy cơ tăng sinh mức tế bào
- Vit A,C,E: tác dụng chống oxy hoá
- Aspirin và NSAIDS: chậm xuất hiện polyp và giảm số lượng polyp
- Thuốc lá, uống rượu,tăng acid mật, cắt túi mật???? Đang tranh cãi
- Bản thân
- Lớn hơn 40, chủ yếu 50-70
- Viêm loét đại trực tràng
- Polyp đại trực tràng
- Ung thư đại trực tràng
- Gia đình:
- ung thư đại trực tràng
- Polyp đai trực tràng
KHÁM
- Tổng trạng:
- Da niêm nhạt do thiếu máu
- Hạch thượng đòn trái, hạch bẹn.
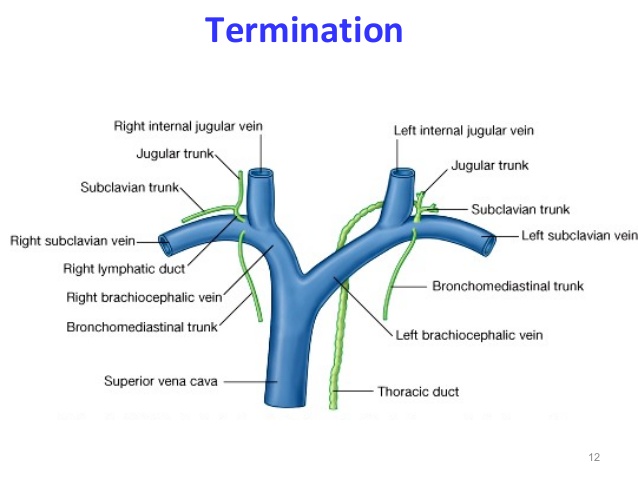
- Tại sao lại thường di căn hạch thượng đòn trái – Troisier? => vì ống ngực đổ vào hội lưu của tĩnh mạch dưới đòn trái và tĩnh mạch cảnh trong trái. Ống ngực nhận bạch huyết từ hầu hết cơ thể, trừ đầu cổ phải, tay phải.
- Đầu mặt cổ:
- Ngực:
- Di căn phổi:
- Bụng
- Nhìn: bụng chướng, tắc ruột (quai ruột nổi, dấu rắn bò)
- Nghe nhu động ruột
- Gõ:
- Sờ:
- dọc khung đại tràng, có thể thấy điểm đau hoặc sờ thấy khối u. U lổn nhổn, bờ ko đều, mật độ cứng, gõ đục, ấn ko đau.
- Trong trường hợp di căn gan: sờ thấy gan to, lổn nhổn, cứng, di động ít nhiều, báng bụng
- Khám trực tràng: sờ thấy u, máu, xác định:
- Vị trí khối u: bờ dưới thương tổn cách lỗ hậu môn bao nhiêu
- Độ cao khối u: sờ được giới hạn trên không, độ hẹp của lòng trực tràng
- Mức độ di động của khối u: đánh giá sự xâm lấn của khối u với chung quanh.
- Tình trạng cơ thắt hậu môn: đánh giá trương lực: nhão hay thít chặt.
- Xác định:
- Một u sùi nhiều nụ cứng nhưng lại dễ mủ
- Hay một ổ loét, nền và thành trực tràng chung quanh hơi cứng
- Sarcome: chỉ thấy mọt u đẩy niêm mạc vào phía lòng trực tràng trong khi niêm mạc vẫn còn thể nhẵn bóng.
- Rút tay ra có máu dính gắng.
- Thăm âm đạo:
- Đánh giá sự xâm lấn của trực tràng
- Phân biệt với ung thư cổ tử cung
- Thần kinh cơ xương khớp:
- Gãy xương tự phát (xương cột sống và xương chậu)
BIẾN CHỨNG:
- Ung thư đại tràng:
- Tắc ruột:
- 10-30%, thường do ĐT trái (đường kính đại tràng T < P, u ĐT T thường dạng vòng nhẫn, siết chặt)
- Nhiễm trùng khối u, áp xe quanh khối u
- Sốt, suy sụp
- Đau
- Thành bụng vùng khối u co cứng, ấn đau
- Coi chừng chẩn đoán lầm với abces ruột thùa, abces thành bụng, đám quánh túi mật…
- Viêm phúc mạc:
- Rò
- Rò từ khối u ra ngoài thành bụng.
- Rò sang các tạng lân cận tuỳ vị trí khối u:
-
- Rò đại tràng- dạ dày hoặc rò đại tràng tá tràng: tiêu chảy, phân sống, nôn ra phân, suy sụp nhanh.
- Rò đại tràng- ruột non: tiêu chảy, suy sụp dần.
- Rò đại tràng – bàng quang: tiểu đau, tiểu buốt, tiểu mủ, tiểu ra phân, hơi.
- Xuất huyết tiêu hoá
-
- Ung thư trực tràng:
- Tắc ruột: thường gặp nhất
- Viêm phúc mạc:
- Thường vỡ ngay trên khối u hoặc đôi khi võ ở xa phía trên như vùng manh tràng do quá căng dãn vì van hồi manh tràng bị đóng.
- Rò sang các cơ quan lân cận:
- Nữ: trực tràng – âm đạo.
- Nam: trực tràng – bàng quang.
- Xuất huyết tiêu hoá nặng: hiếm
CẬN LÂM SÀNG
| Ung thư đại tràng | Ung thư trực tràng |
Xquang đại tràng vs baryt: ít làm
|
Chụp đại tràng cản quang hoặc đối quang kép: khuyết lõm, teo hẹp, cắt cụt. Cần cho khối u trực tràng ở đoạn cao, khảo sát đại tràng |
| Chụp đại tràng đối quang kép: chụp đại tràng có bơm hơi hoặc thuốc sinh hơi sau khi baryt đã thải ra ngoài. Chẩn đoán chính xác u nhỏ hơn 2cm | |
Nội soi đại tràng và sinh thiết: (bắt buộc)
|
Nội soi trực tràng, sinh thiết: (bắt buộc)
|
| CEA (kháng nguyên ung thư): ko có giá trị chẩn đoán, theo dõi tái phát sau mổ | CEA: theo dõi tái phát sau mổ |
| Siêu âm bụng: đánh giá di căn gan, di căn hạch ổ bụng, chèn ép niệu quản biểu hiện thận ứ nước | Siêu âm bụng: di căn ổ bụng: dịch báng, hạch, gan di căn, chèn ép niệu quản vs thận trướng nước |
| CT bụng chậu: đánh giá xâm lấn | CT vùng chậu: xâm lấn, hạch
MRI: chẩn chính xác xâm lấn ung thu, mắc tiền, ít dùng |
| Chụp phổi: đánh giá di căn phổi | Chụp phổi |
| Chụp hệ niệu có chuẩn bị: nội soi bàng quang. Đánh giá ung thư di căn đường niệu | Siêu âm qua lòng trực tràng: đánh giá xâm lấn của u ở thành trực tràng, hạch di căn quanh trực tràng |
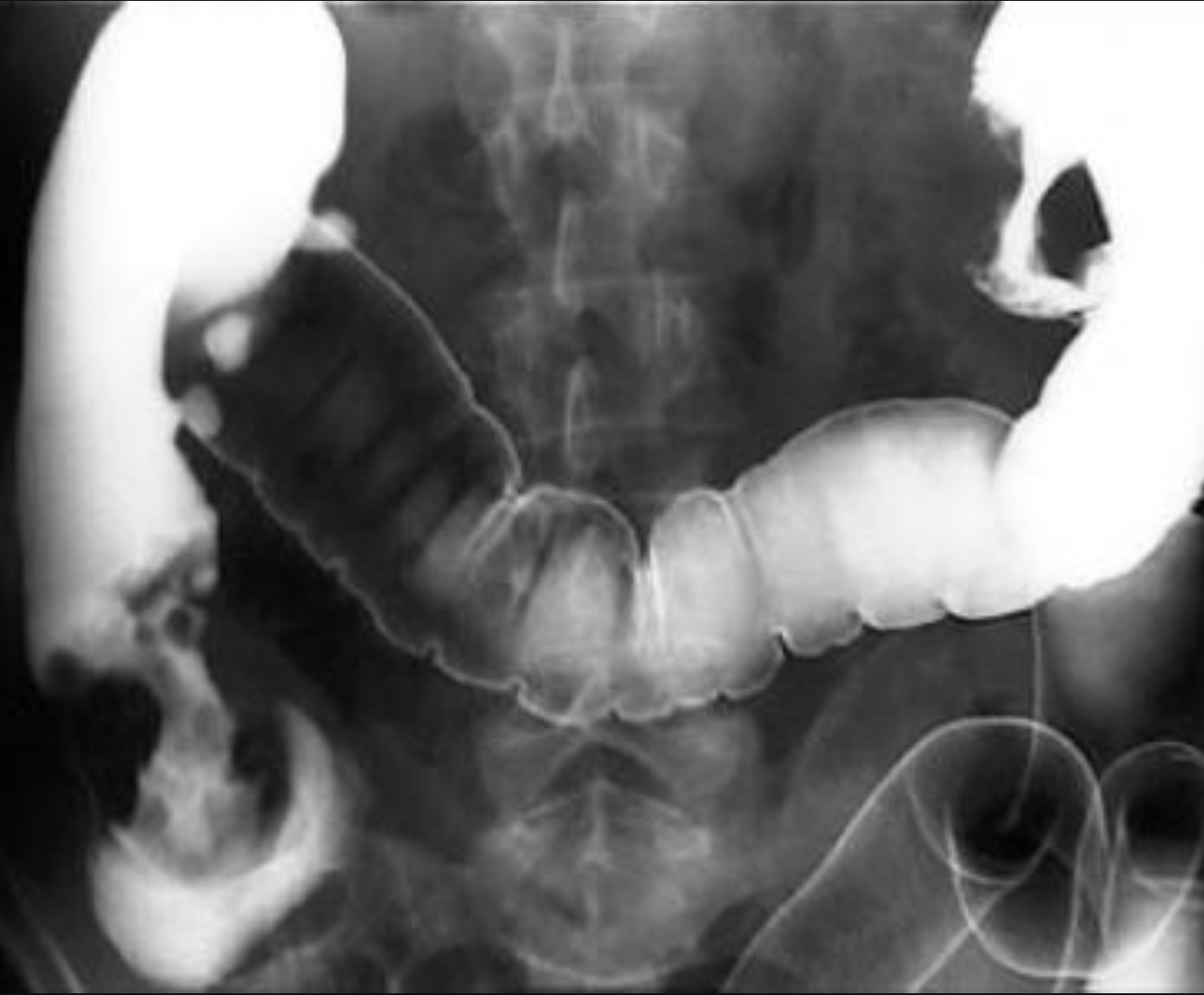
Đối quang kép
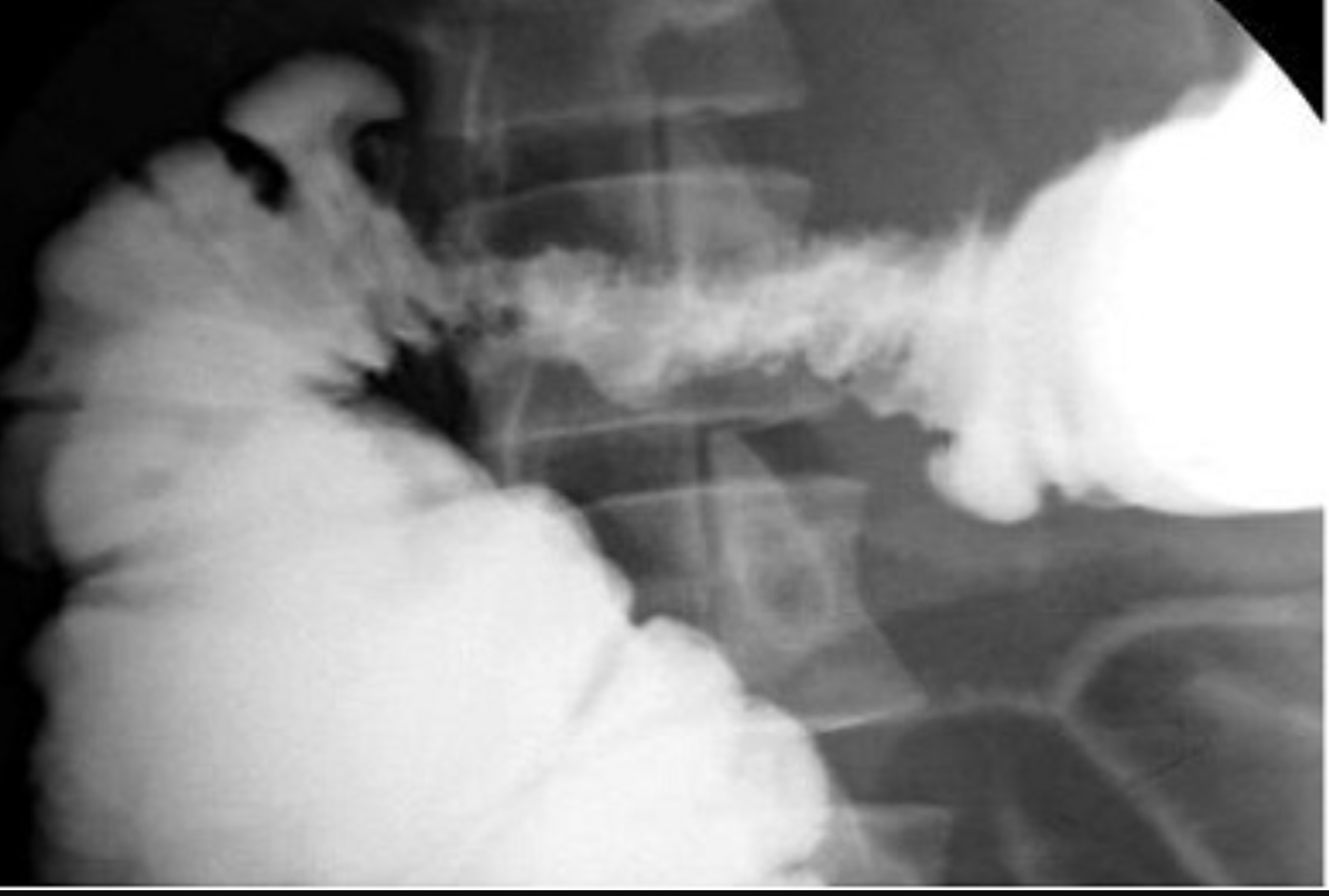
Hình ảnh khuyết lõi táo
CHẨN ĐOÁN XÁC ĐỊNH:
Ung thư đại tràng:
Bệnh nhân mất thói quen đi cầu: tiêu chảy, táo bón, xen kẽ, tiêu máu kèm thể trạng mệt mỏi, da xanh, thiếu máu, sụt cân, có hội chứng bán tắc → nghĩ đến ung thư đại tràng.
Khám bụng: phát hiện khối u dọc theo khung đại tràng.
Hướng lan:
- Tại chỗ:
- Xâm lấn theo chu vi: gây hẹp lòng
- Xâm lấn theo chiều cao: không quá 4cm từ bờ thương tổn
- Xâm lấn theo chiều sâu: liên quan đến tiên lượng bệnh
- Xâm lấn trực tiếp qua các cơ quan lân cận:
- Ung thư đại tràng phải: tá tràng, tuỵ, túi mật, thận phải và niệu quản phải.
- Ung thư đại tràng ngang: dạ dày và tuỵ.
- Ung thư đại tràng trái: thận trái và niệu quản trái, đuôi tuỵ và lách.
- Ung thư đại tràng chậu hông: bàng quang (nam), tử cung (nữ).
- Bất cứ chỗ nào cũng có thể xâm lấn ruột non.
- Di căn hạch bạch huyết:
- Hạch ở thành đại tràng, cạnh đại tràng
- Hạch trung gian
- Hạch chính và dọc ĐMC bụng.
- Phải: hạch mạc treo tràng trên
- Trái: MTT dưới
- Di căn xa:
- Gan: nhiều nhất
- Xương, phổi, não, buồng trứng
Ung thư trực tràng:
- Mất thói quen đi cầu hàng ngày
- Rối loạn tiêu hoá
- Chảy máu trực tràng
- Cảm giác buốt mót
- Đi cầu nhiều lần trong ngày, phân nhỏ dẹt
- Ỉa són, ỉa dầm dề: ung thư đã xâm lấn cơ nâng, cơ thắt hậu môn.
- Thăm trực tràng và nội soi sinh thiết với kết quả GPB
Hướng lan:
- Xâm lấn tại chỗ:
- Thăm trực tràng và âm đạo
- Siêu âm bụng, siêu âm qua lòng trực tràng, CT bụng chậu, soi bàng quang.
- Di căn xa:
- Hạch ngoại vi: hạch bẹn, hạch Troisier
- Di căn gan và phúc mạc: báng bụng, gan to, lỗn nhổn, siêu âm bụng, chụp cắt lớp
- Di căn phổi: ho, khó thở, XQ: thả bóng
- Di căn xương cùng cụt và cột sống: đau nhức xương cùng và cột sống
- Di căn não: nhức đầu, ói. CT Scan
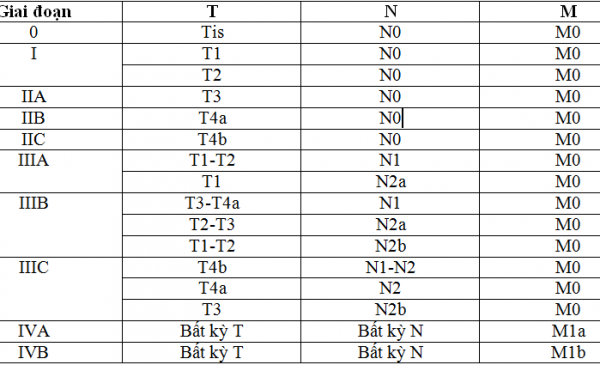
XẾP HẠNG GIAI ĐOẠN UNG THƯ:
Theo Duke (ko dùng nữa)
Giai đoạn A: ung thư khu trú niêm mạc (80%)
Giai đoạn B: ung thư xâm lấn cơ niêm (50%)
Giai đoạn C: C1: cơ + hạch (40%), C2: qua cơ + hạch (12%)
Giai đoạn D: di căn xa. (<5%)
Theo TNM (dùng cái này)
Hạch vùng: bắt buộc lấy
Hạch hệ thống: nạo ko có ý nghĩa
Di căn xa: bạch huyết là đường đc yêu thích nhất
⅓ giữa trực tràng di căn hạch chậu bên
ĐIỀU TRỊ:
Nguyên tắc điều trị:
- Chủ yếu là phẫu thuật
- Hóa trị, xã, miễn dịch: hỗ trợ
Điều trị ung thư đại trực tràng: chủ yếu là phẫu thuật, pp khác chỉ bổ túc.
Phẫu trị
Nguyên tắc:
- Cắt rộng rãi, tôn trọng bờ an toàn.
- UT đại tràng: trên dưới khối u ít nhất 5 cm.
- UT trực tràng: trên u ít nhất 5 cm, dưới u ít nhất 2 cm.
- Cắt cách ly không đụng u.
- Chuẩn bị tốt đại tràng:
- Làm sạch: ăn lỏng dần 3 ngày trước mổ (cháo súp-> sữa-> nước đường), thụt tháo 3 ngày trước mổ.
- khử trùng: kháng sinh đường ruột và diệt vi trùng kị khí. Hiện nay chỉ cần làm sạch là đủ.
Hoá trị
- Trước mổ: 5-FU 1000 mg/m2 trong tuần 1 và 5.
Xạ trị
- Sau mổ:
- Chỉ định:
- Giai đoạn II, III > T3, N (+)
- Lấy không hết u
- Ưu điểm:
- Xác định chính xác giai đoạn
- Phẫu thuật ngay
- Thuận lợi cho thương tổn ít lan rộng hoặc cao
- Khuyết:
- Ruột non bị chiếu xạ nhiều
- Giảm nhạy xạ vùng sẹo xơ
- Trường chiếu lớn
- Trước mổ:
- Chỉ định
- Bướu T3, T4
- Ưu:
- Giảm độc tính ruột non do thể tịch xạ nhỏ
- Tăng khả năng cắt được trọn bướu
- Tăng khả năng bảo tồn cơ thắt
- Thuận lợi cho tổn thương lan rộng, nằm thấp.
- Khuyết:
- Chưa xác định chính xác giai đoạn bệnh
- Chậm trễ phẫu thuật
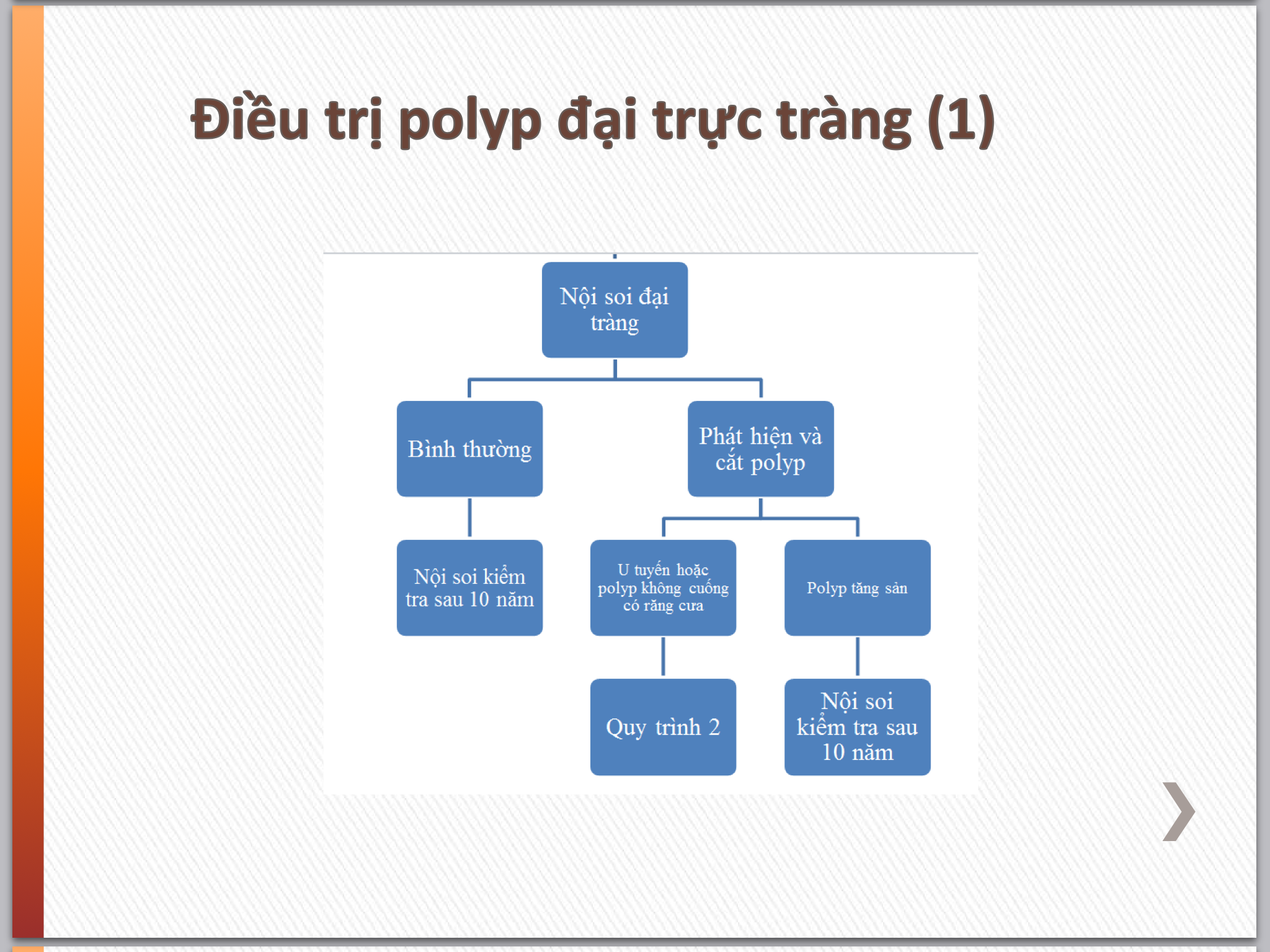
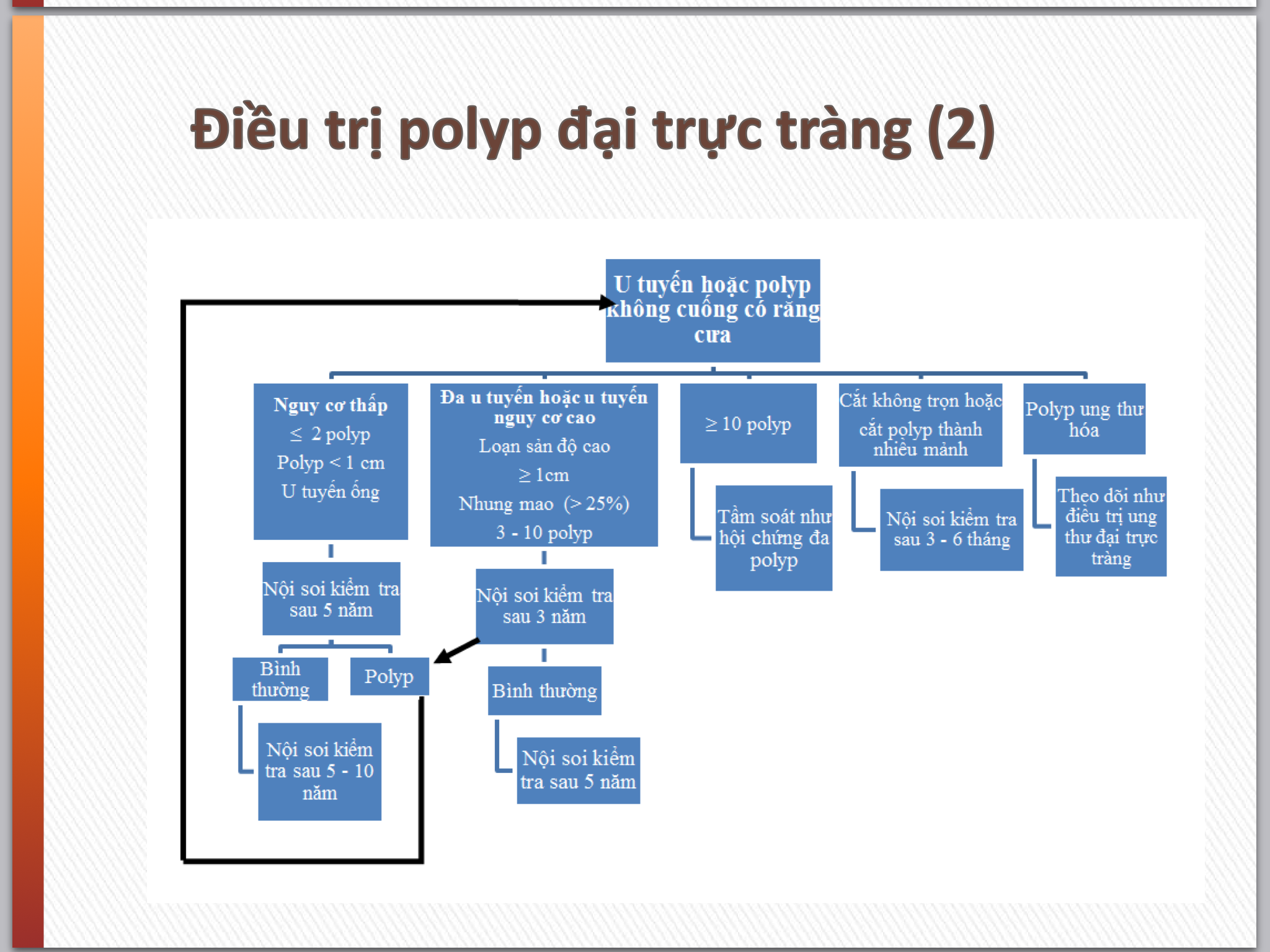
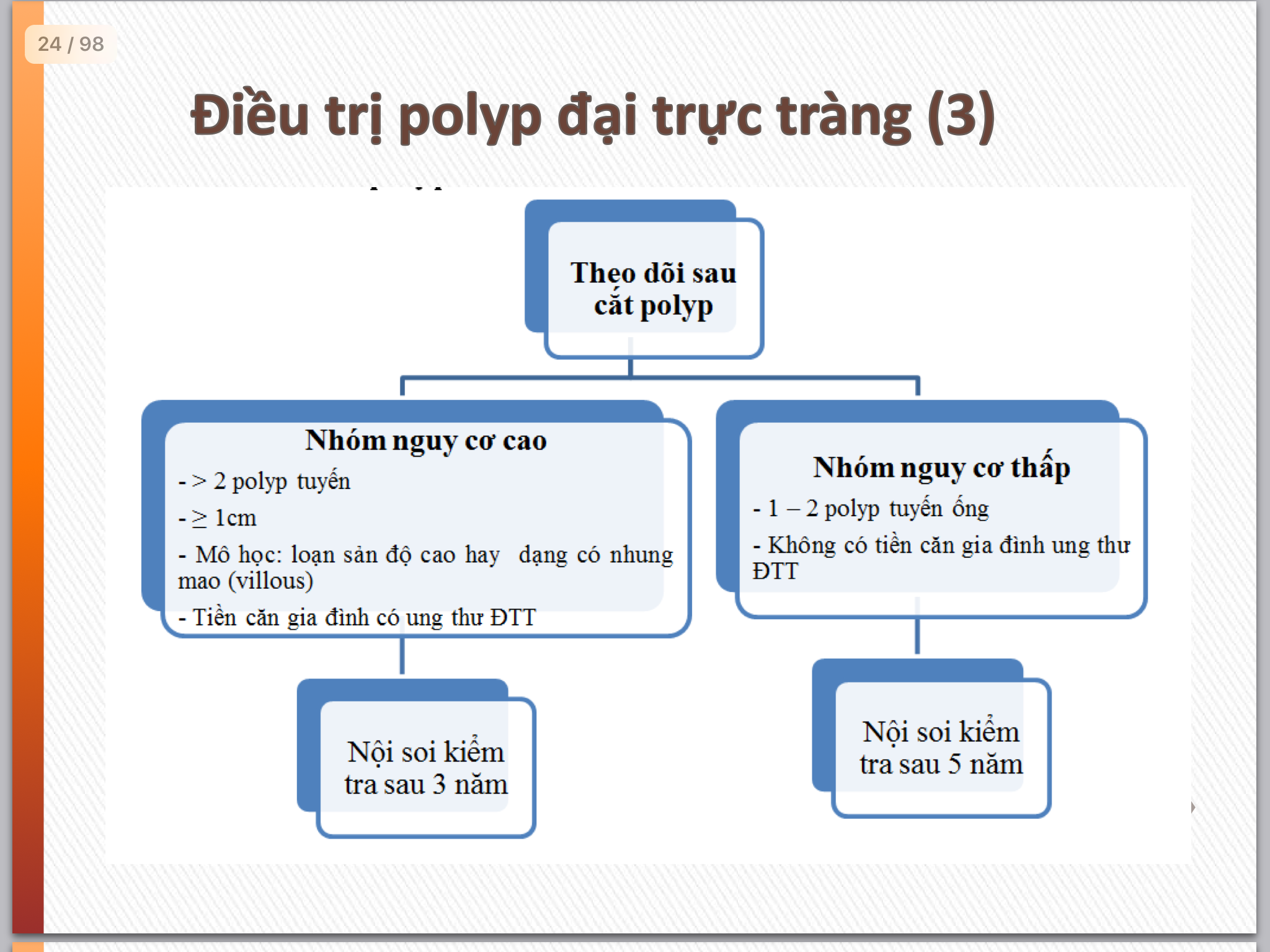
Điều trị polyp:
Để lại một bình luận