BỆNH ÁN TIM MẠCH
I. Hành chính
- Lê Phương Bảo H Nữ 26/02/2019
- Địa chỉ: Trảng Bàng , Tây Ninh
- Phòng 302- Khoa tim mạch
- Nhập viện ngày: 13/05/2019
II. Lý do nhập viện: sốt
III. Bệnh sử: Ba là ngừoi trực tiếp nuôi và khai bệnh, bệnh 3 ngày
- Ngày1: Bé sốt 38 độ C, không xổ mũi, không ho, không khò khè thở mệt -> khám Nhi Đồng 1, được chẩn đoán Viêm tiểu phế quản , điều trị ngoại trú Cefuroxim
- Ngày 2-3: bé sốt 37,5-38,5 độ , uống thuốc hạ sốt không hạ -> người nhà lo lắng khám lại và được nhập viện tại bệnh viện Nhi Đồng 1
- Trong quá trình bệnh , bé bú được, chia thành nhiều cử trong ngày , mỗi cử 60 ml, kéo dài 30-45 phút, cách nhau 3h, không quấy khóc, không co giật, tiểu vàng trong, tiêu phân vàng sệt, không nhầy máu,
- Tình trạng lúc nhập viện
- Em tỉnh
- Môi tím với khí trời, SpO2 =86%
- Chi ấm mạch rõ: 163 l/phút
- Nhiệt độ 36,5
- T1, T2 đều rõ, âm thổi tâm thu 3/6 trước ngực
- Thở đều, co lõm ngực nhẹ 48l/phút, phổi thô
- Bụng mềm
Diễn tiến lâm sàng:
- Ngày 1 : còn sốt 38,5 độ C, không ho , không thở mệt, tiêu tiểu bình thường
- Ngày 2- ngày 7: không sốt, không ho, không thở mệt, tiêu tiểu bình thường
IV. Tiền căn
- Bản thân
- Sản khoa:
- Con thứ ¾, bé sinh giữa của lần sinh 3 lúc 36 tuần, sanh mổ, sau sinh nằm dưỡng nhi 10 ngày, biết tật tim tứ chứng Fallot từ lúc mang thai 30 tuần
- Mẹ PARA 1304, không tăng huyết áp lúc mang thai, không làm test đường huyết
- CNLS: 1,6kg, sau sanh khóc ngay, tím mỗi lần khóc từ sau sanh, hết tím khi ngừng khóc
- Lúc 1 tháng tuổi nhập viện cắt nếp dính dưới lưỡi
- Không ghi nhận thường xuyên ho, khò khè, viêm phổi, không thở co lõm
- Chưa ghi nhận dị ứng
- Chủng ngừa: đã tiêm lao, bại liệt, ho gà, bạch hầu, uốn ván
- Dinh dưỡng: bé bú sữa mẹ bằng bình # 60ml/lầnx 8 cữ/ngày, mỗi lần bé bú trong 10-60 phút
- Tâm vận: nhận ra mẹ, có thể nhìn theo 1 vật di động theo nhiều hướng, khéo léo phối hợp động tác: chưa, lời nói: chưa
- Gia đình: chị gái khỏe; 2 bé còn lại CNLS lần lượt 1,9kg, 2,1 kg, sau sanh khóc ngay, không nằm dưỡng nhi, không ghi nhận di tật bẩm sinh, cân nặng hiện tại lần lượt 4,7 kg và 4,4kg sốt cùng đợt bệnh này #38oC được chẩn đoán viêm tiểu phế quản và điều trị ngoại trú
V – KHÁM LÂM SÀNG (7h 20/5/2019 )
1. Tổng trạng
– Bé tỉnh, tiếp xúc tốt
– Nằm đầu bằng
– Môi tím / khí trời
– Chi ấm, mạch quay rõ 135 lần/phút
– Nhịp thở 40l/ph
– SpO2 tứ chi 75%
– Nhiệt độ 37oC
– Không phù
– Cân nặng 3 kg, chiều cao 47 cm
- Cân nặng theo tuổi: >-2 SD
- Chiều cao theo tuổi: < – 2 SD
- Cân nặng theo chiều cao: > -2 SD
-> Không nhẹ cân, không suy dinh dưỡng cấp, suy dinh dưỡng mạn trung bình
– Không phù, không dấu xuất huyết dưới da, không ban da.
– Không vã mồ hôi
2. Khám cơ quan
- Đầu mặt cổ:
- Cân đối, không biến dạng, không sứt môi, chẻ vòm.
- Tai không đóng thấp
- Không đục thủy tinh thể
- Không chảy dịch tai, mũi, mắt
- Lồng ngực
- Cân đối, không gồ cao, di động theo nhịp thở, không co lõm 40 lần/ phút.
- Tim:
- Mỏm tim KLS 4, ngoài đường trung đòn T 1cm, diện đập 1 khoang liên sườn. Hardzer (-), dấu nảy trước ngực (-).
- Tiếng tim đều, T1 rõ, T2 mờ, tần số 135l/ph.
- Âm thổi tâm thu KLS 3 – 4 bờ trái xương ức, cường độ 4/6, âm sắc êm dịu, dạng tràn, lan hình nan hoa.
- Phổi:
- Âm phế bào êm dịu 2 phế trường.
- Không ran
- Bụng:
- Bung mềm.
- Gan 2 cm dưới hạ sườn P
- Lách không sờ chạm
- Thần kinh, cơ xương khớp:
- Thóp phẳng, thóp trước d # 3cm
- Trương lực cơ khá
- Tứ chi vận động tự nhiên
- Tiết niệu – sinh dục
- Cơ quan sinh dục ngoài là nữ
- Không biến dạng cơ quan sinh dục ngoài
VI – TÓM TẮT BỆNH ÁN
Bệnh nhi nữ, 3 tháng tuổi, NV vì sốt, bệnh 3 ngày
- Sốt 37,5 – 38,5oC
- Không ho, không khò khè.
- Thở co lõm ngực 48l/ph
- Mạch 163l/ph
- Phổi không ran
- Tím khi khóc
- Cử bú kéo dài
- Chậm tăng cân
- Môi tím/ khí trời
- Sp02 tứ chi 86%
- Âm thổi tâm thu KLS 3 – 4 bờ T xương ức, T2 mờ. Hardzer (-), dấu nảy trước ngực (-). Mỏm tim KLS 4, ngoài đường trung đòn 1cm.
- Tiền căn: sanh non 36 tuần, nhẹ cân 1600g, sinh 3.
VII – ĐẶT VẤN ĐỀ
- Sốt
- Tim bẩm sinh
- Suy dinh dưỡng mạn
- Tiền căn: sinh non, nhẹ cân.
VIII – CHẨN ĐOÁN
CĐSB: Viêm tiểu phế quản nhẹ ngày 3 – Tứ chứng Fallot biến chứng suy dinh dưỡng mạn trung bình.
Chẩn đoán phân biệt: teo van động mạch phổi + thông liên thất, suy dinh dưỡng mạn trung bình
IX – BIỆN LUẬN
Tim bẩm sinh tím:
- Tim bẩm sinh tím: Bé có tím niêm mạc, spo2 86 % nên nghĩ BN có tím trung ương. Bé thở 48 lần/phút, co lõm nhẹ nên không nghĩ tím do suy hô hấp. Ngoài đợt bệnh bé tím khi bú, khóc, khám thấy tim to, âm thổi tâm thu dạng phụt, cường độ 4/6 ở KLS 3-4 dọc bờ trái xương ức nên nghĩ tím do tim.
- Có tăng lưu lượng máu phổi không:
Bé không có tiền căn nhiễm trùng hô hấp dưới tái đi tái lại, mặt khác có tím mỗi khi bú, quấy khóc, khám phổi phế âm thô, không ran ẩm, ngáy rít nên nghĩ giảm tuần hoàn phổi
- Tim nào bị ảnh hưởng: vị trí mỏm tim, diện đập không bất thường, có dấu Hardzer nên nghĩ tim phải bị ảnh hưởng
- Có tăng áp phổi không: T2 không mạnh, không click đầu tâm thu nên nghĩ không tăng áp phổi.
- Tật tim nằm ở đâu: Tim bẩm sinh tím, giảm lưu lượng máu lên phổi, không tăng áp phổi, ảnh hưởng thất P, nên có các khả năng: TOF, teo van động mạch phổi+ thông liên thất, Eisenmeger, Ebstein (ít nghĩ Eisenmenger do bé 3,5 tháng, thời gian chưa đủ dài). Đề nghị siêu âm tim, XQ ngực thẳng để xác định bệnh.
- KẾT QUẢ CLS:
- Công thức máu (15h23p ngày 13/05/2019).
| WBC | 9.6 | 6-14 | X103/L |
| #NEU | 3.53 | 3.0-5.8 | X103/L |
| #EOS | 0.02 | 0.05-0.25 | X103/L |
| #BASO | 0.03 | 0.015-0.05 | X103/L |
| #LYMP | 5.28 | 1.5-3.0 | X103/L |
| #MONO | 0.74 | 0.285-0.5 | X103/L |
| #IG | 0.02 | K/uL | |
| %NEUT | 36.8 | 54-62 | % |
| %EOS | 0.2 | 1-3 | % |
| %BASO | 0.3 | 0-0.75 | % |
| %LYMP | 55.0 | 25-33 | % |
| %MONO | 7.7 | 3-7 | % |
| %LUC | 0.2 | % | |
| RBC | 4.11 | 1012/L | |
| HGB | 11.3 | 10.5-14 | g/dL |
| HCT | 35.9 | 32-42 | % |
| MCV | 87.3 | 72-88 | fL |
| MCH | 27.5 | 24-30 | Pg |
| MCHC | 31.5 | 32-36 | g/dL |
| PLT | 368 | 150-400 | X103/L |
Bạch cầu, hồng cầu, tiểu cầu trong giới hạn bình thường theo tuổi.
-
- Sinh hóa máu: (15h40 ngày 13/05/2019)
| CRP | 8.64 | < 5 | mg/L |
CRP tăng không có ý nghĩa.
-
- Siêu âm tim: 20/05/2019
- Situs solitus, levocardia
-
- Hồi lưu TMP, TM hệ thống về tim bình thường.
- VSD phần màng d=7 mm, shunt P – T.
- Động mạch chủ cưỡi ngựa trên vách liên thất 50%.
- PDA d=3mm, Grad AO/AP=38mmHg, Shunt T – P.
- Hẹp ĐM phổi từ dưới van, tại van, trên van
+ MPA = 6mm Annulus 3mm (<8.3Z)
+ LPA = 2 mm (<6.3Z)
+ RPA = 4 mm (<1.5Z)
-
+ RVOT= 3mm
-
-
- 2MAPCAs (+), CoA (-)
- Chức năng co bóp tim T bảo tồn.
-
- KL: TOF, MAPCAs (+)
- ECG: nhịp xoang đều 150 lần/phút
- DI -1mm, aVF +9mm: trục tim trung gian
- P (DII): 0.04s, 1mm ; tỉ số Macruz #1 🡪 không lớn nhĩ T, P
- R (V1) (V2) không chuyển tiếp đột ngột. R/S (V1; V2; V6) trong gh bình thường: không dầy thất.
- S (V1) 9mm (0-15); R (V6) 9mm (6-22); Sokolov – Lyon 18 mm 🡪 không lớn thất trái
- R (V1) 7mm (3-20); S (V6) 3mm (0-10) 🡪 không lớn thất phải
- Không Block nhánh. Không tăng gánh.
- ST đẳng điện. T không bất thường
- QTc= 0.412s 🡪 không dài
- Không phát hiện bất thường
- X-quang:
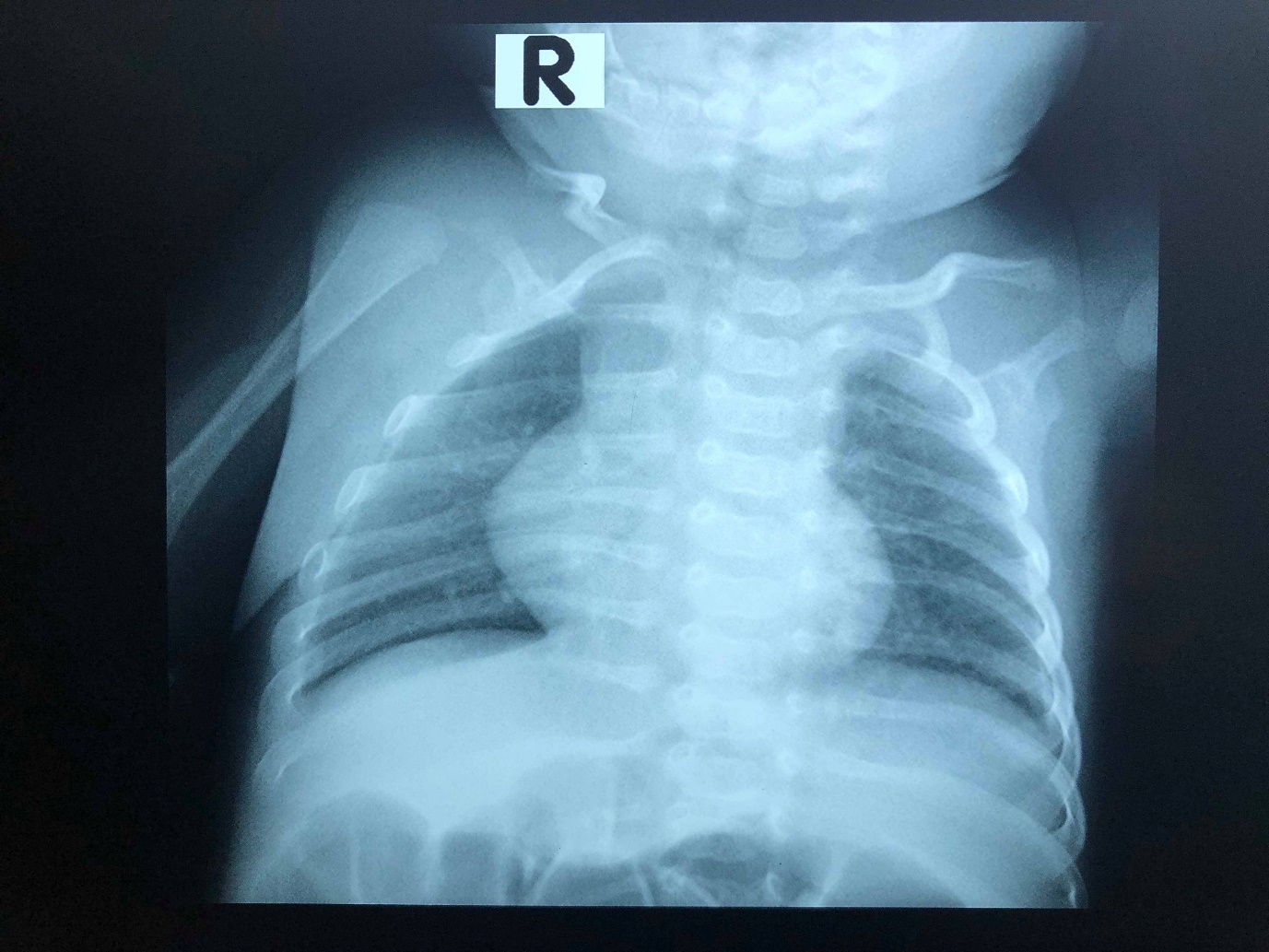
-
- CTA ngực (17/05/2019)
- VSD. Động mạch chủ cưỡi ngựa trên vách liên thất.
- Hẹp đoạn đầu ĐMP (T). đường kính tại vị trí hẹp d#1.6mm, sau hẹp d#3mm
- Tồn tại 2 tĩnh mạch chủ trên. Tĩnh mạch chủ trên bên (T) đổ về xoang vành nhĩ (P).
- Phế quản thùy trên P xuất phát trực tiếp từ khí quản.
- Chẩn đoán xác định: tứ chứng fallot, suy dinh dưỡng mạn trung bình
- Điều trị:
Lúc nhập viện:
Hiện tại
Hướng điều trị tiếp theo:
-
- Phát hiện và xử trí cơn tím
- Phòng ngừa cơn tím bằng propranolol uống
- Giữ vệ sinh răng miệng
- Phòng viêm nội tâm mạc nhiễm trùng khi làm thủ thuật hay phẫu thuật (cho uống kháng sinh trước và sau thủ thuật, phẫu thuật)
Xem xét phẫu thuật khi 1 tuổi
- Tiên lượng
Để lại một bình luận