NỘI DUNG
-
- Đại cương
- Điều trị
- Nguyên tắc điều trị và phòng ngừa
K25.9: Loét dạ dày K26.9: Loét tá tràng
ĐẠI CƯƠNG
K27.9: Loét dạ dày-tá tràng K29.5: Viêm dạ dày
K29.8: Viêm tá tràng
K29.9: Viêm dạ dày-tá tràng
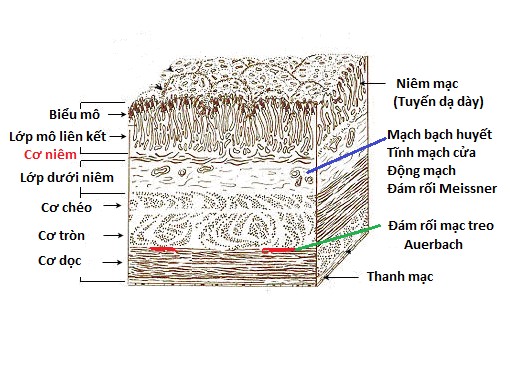
- LDD: phần đứng, thành sau, tiền môn vị
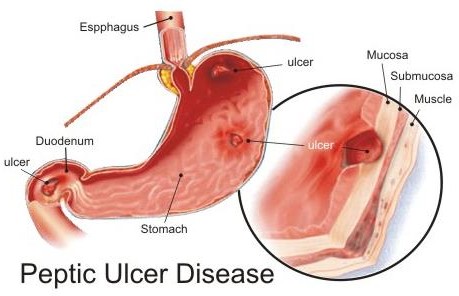 LTT: loét HTT # 90% LTT, sau môn vị 1-3 cm thành trước, thành sau
LTT: loét HTT # 90% LTT, sau môn vị 1-3 cm thành trước, thành sau- 3-4 LTT / 1 LDD
- 4% LDD kèm LTT
- Tỉ lệ tử vong
do LDD/LTT ~1/100000
- Tỉ lệ tử vong do xuất huyết do LTT ~ 5%
- ~ 4,5 triệu người Mỹ bị LDD/LTT / năm
- Tỉ lệ mới bị LTT trong 3-4 thập niên qua
- Tỉ lệ LDD không có biến chứng
- Tỉ lệ LDD có biến chứng không đổi, nghi ngờ ác tính nếu loét dạ dày kéo dài
- Tỉ lệ bệnh trước đây ♂ >> ♀, hiện: ♂ # ♀
- Tỉ lệ bệnh suốt đời ♂ 11-14%, ♀ 8-11%
- Tỉ lệ nhiễm H. pylori suốt đời 20%
- Tỉ lệ tiệt trừ H. pylori thành công <80%
Tỷ lệ hiện nhiễm H.pylori trên thế giới
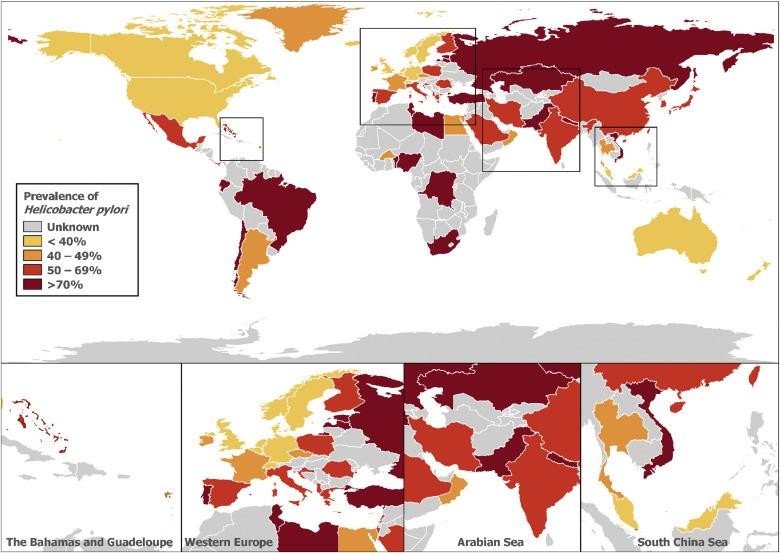
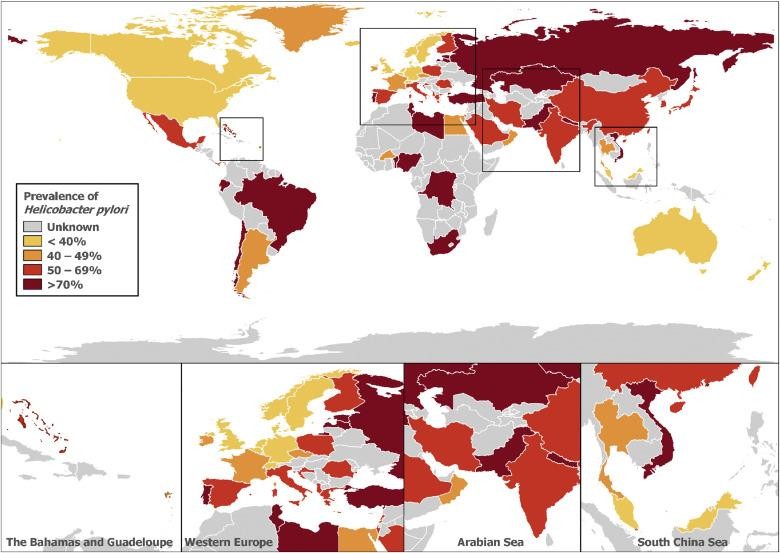
Hooi JKY. Global Prevalence of H.pylori Infection. Gastroenterology 2017;153:420–429
Hooi JKY, et al. Gastroenterology 2017;153:420–429 .
7
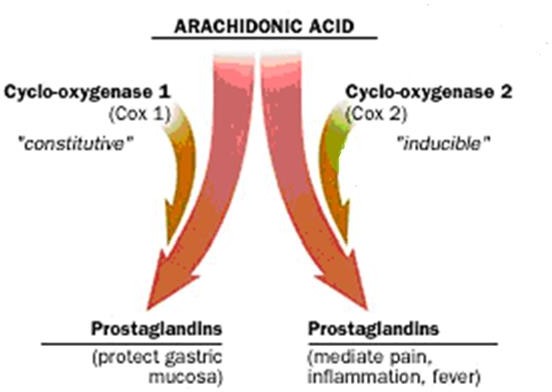
BỆNH SINH
PEPSINOGEN
MUCUS
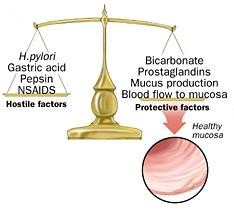
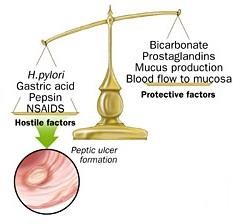
YẾU TỐ PHÁ HỦY –YẾU TỐ BẢO VỆ
1910 Schwarz DK – No acid, no ulcer 1955 Davenport H, Code C, Scholer J
Gastric mucosal barrier
1970s Vane JR, Robert A, Jacobson E
PGs & gastric cytoprotection
1983 Warren R, Marshall B
The discovery of H. pylori in gastric mucosa 2005 Nobel Prize in Medicine
- Nhiễm trùng: Helicobacter pylori, herpes simplex virus, cytomegalovirus, Helicobacter heilmannii, nhiễm trùng hiếm gặp (tuberculosis, syphilis, mucormycosis,…)
- Thuốc (tất cả các thuốc có thể gây tổn thương niêm mạc khi dùng kèm NSAID hoặc ở người có nguy cơ cao): NSAID và aspirin, kể cả aspirin liều thấp, bisphosphonate, clopidogrel, corticosteroid, sirolimus, KCl, spironolactone, mycophenolate mofetil, hóa trị
2018 UpToDate
- Tăng tiết a-xít do nội tiết hoặc chất trung gian: bướu tiết gastrin (hội chứng Zollinger-Ellison), bệnh mastocytosis, bệnh tăng sinh tủy tăng bạch cầu ái kiềm, cường năng tế bào G hang vị
- Hậu phẫu: cắt hang vị, post-gastric bypass
- Suy mạch máu, do sử dụng cocaine
- Cơ học: nghẽn tắc tá tràng (tuyến tụy hình khuyên)
- Xạ trị
- Bệnh do thâm nhiễm: sarcoidosis, bệnh Crohn
2018 UpToDate
Căn nguyên và bệnh đi kèm

Loét dạ dày/tá tràng vô căn
-
- Loét dạ dày/tá tràng không nhiễm Helicobacter pylori, không sử dụng NSAID
Loét kèm bệnh mạn mất bù hoặc suy đa cơ quan cấp
-
- Loét do stress (bệnh nhân nằm ICU)
- Xơ gan
- Ghép tạng
- Suy thận
- Bệnh phổi tắc nghẽn mạn (do hút thuốc)
2018 UpToDate
ĐIỀU TRỊ

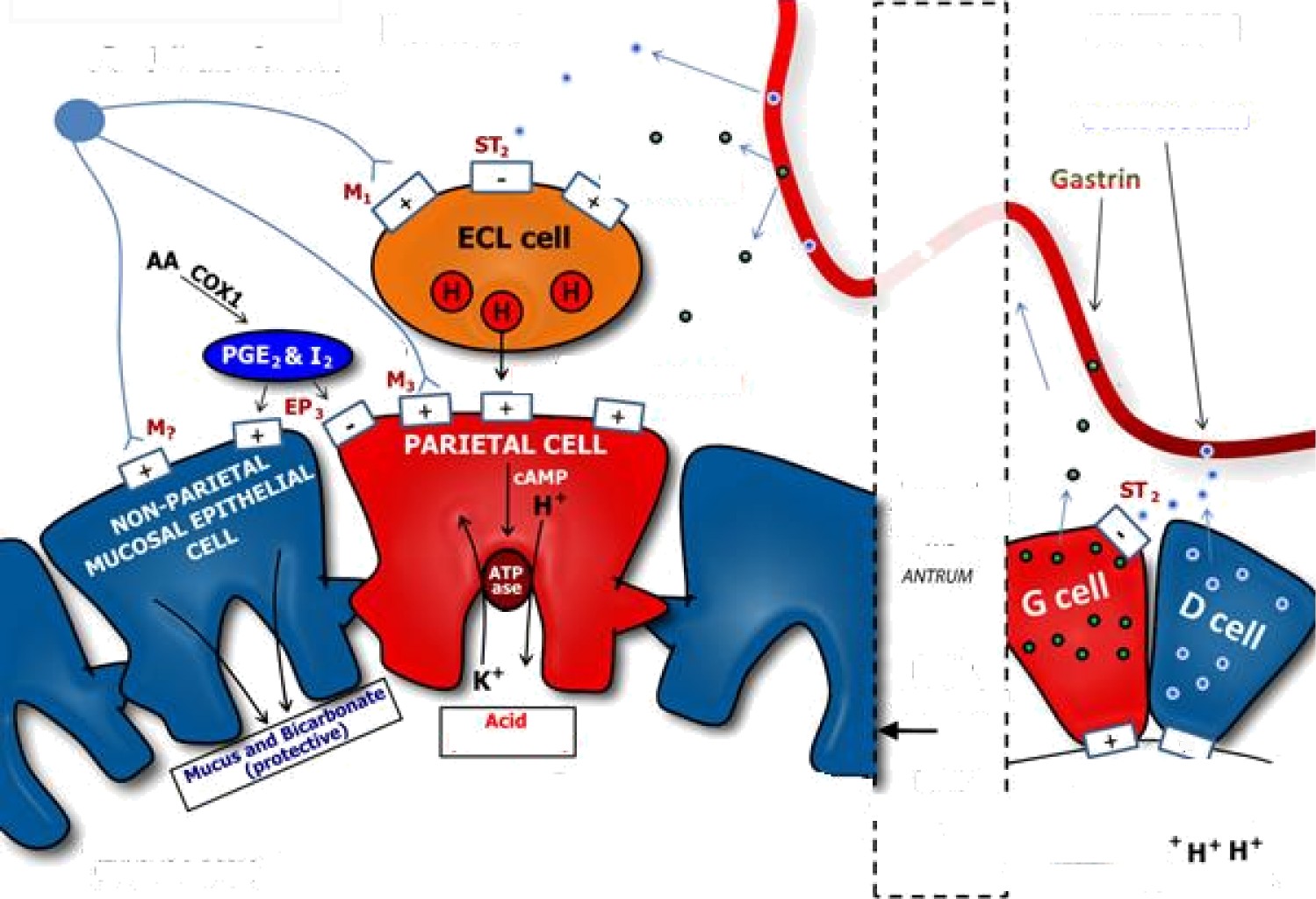
Thuốc giảm tác động của yếu tố phá hủy
Thuốc tăng khả năng bảo vệ niêm mạc dạ dày
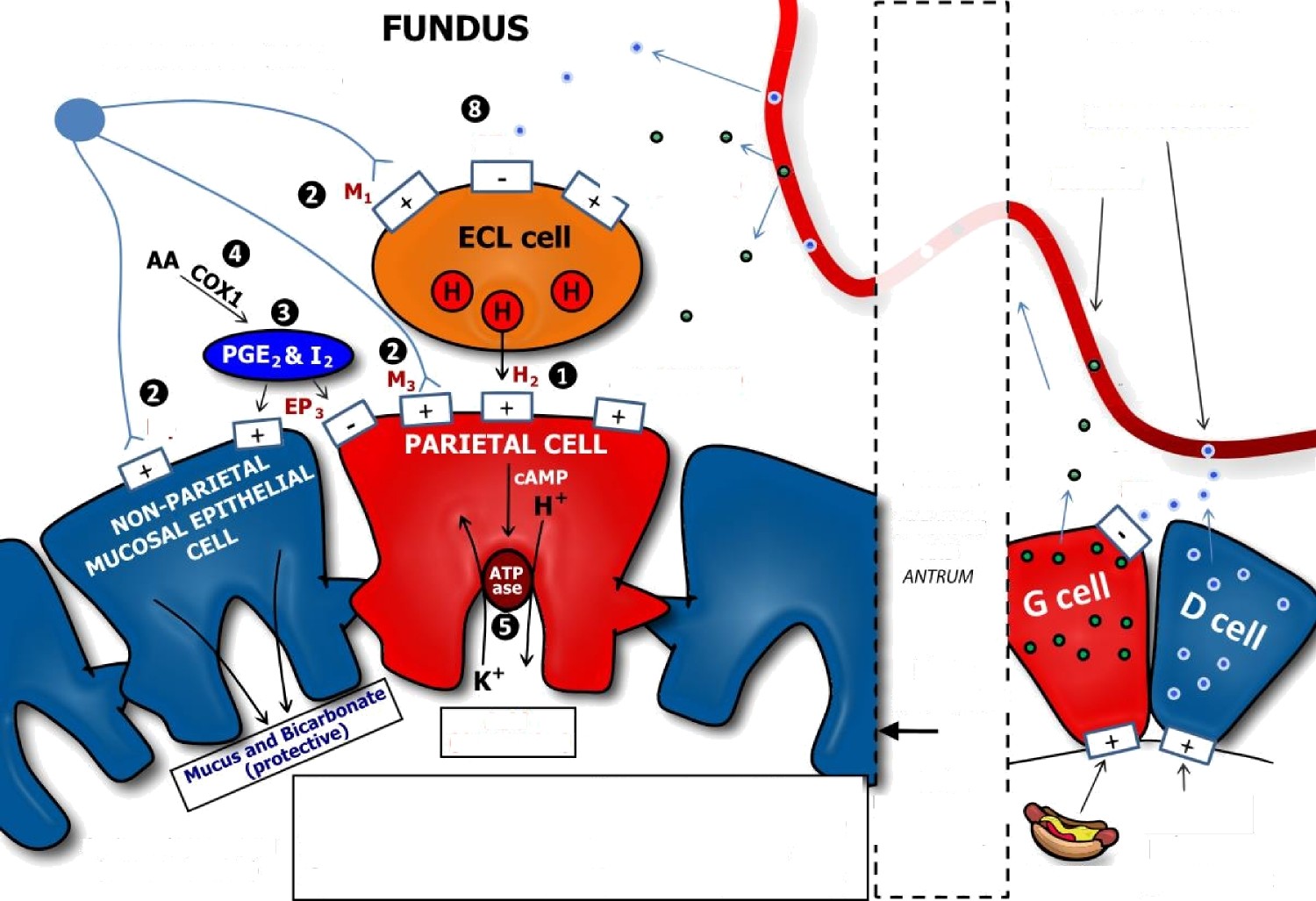
EnteroChromaffin Like
č«tc›ic New0us 3ystem
(rčfay fr CNS or i t im ir )
FUNDUS
H, g G (CEK• B)
ANTRU/€
![]()
![]()
![]()

Early
sčomach
Late
(+UNQU5 & DY}
Enteric Nervous System (relay from CNS or intrinsic)
STD
G (CCK-B)
G (CYK-B}
ANTRUM
Somatostatin
Gastrin
SEPARATION !
OF-FUNDUS AND
Acid (destructive)
O H, antagonists (blockers) O Proton Pump Inhibitors
Anticholinergics O Sucralfate (luminal coating)
Early
stomach *
Late
‘ stomach !
STOPIACH LUMEN
![]()
![]()
![]()

![]()
(FUNDUS & BODY)
O Misoprostol (PG analog) Bismuth, Antibiotics ” O NSAIDs (CDX1 inhibition) O Octreotide (somat. analog)
proteins (-) feedback
THUỐC
Thuốc tác động của a-xít
TÁC ĐỘNG CỦA QUÁ TRÌNH PHÁ HỦY
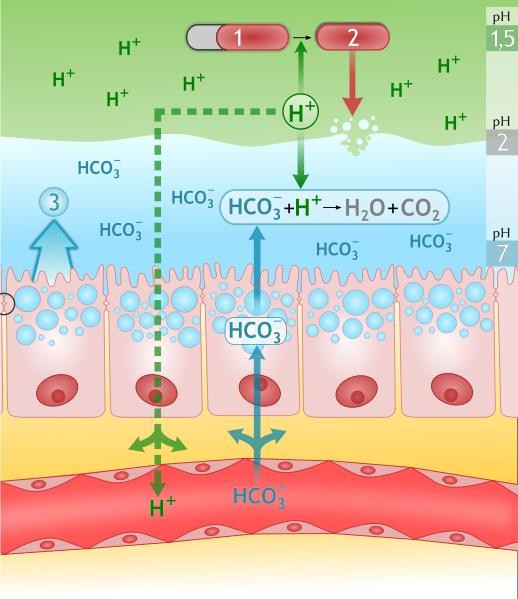
ANTACID KHÔNG HÒA TAN
-
- Antacid không hòa tan trung hòa acid
Anti H2 ức chế thụ thể Histamin H2
-
- Thuốc ức chế bơm Proton
Thuốc ức chế thụ thể choline
- Thuốc bảo vệ niêm mạc
- Điều trị phối hợp
- Điều trị tiệt trừ H. pylori
THUỐC
GIẢM TÁC ĐỘNG CỦA A-XÍT
- Antacid không hòa tan
- Kháng thụ thể histamine 2
- Ức chế bơm proton
- Ức chế thụ thể cholin
-
- Aluminum hydroxide – Al(OH)3 Alternagel, Amphojel, Alu-tab
- Aluminum phosphate
-
Gasterin gel, Phosphalugel, Stafos
-
-
- Magnesium hydroxide: Mag-Ox 400
- Phối hợp Al(OH)3 & Mg(OH)2 Maalox
-
Gamaxcin, Varogel, Gelusil, Mylanta
- Tác động dược học
- Trung hòa a-xít dạ dày
- pH dạ dày, hành tá tràng
- ức chế phân giải protein của pepsin
- không tráng niêm mạc
- trương lực cơ vòng thực quản dưới
- Ion Al ức chế sự co cơ trơn
- Trung hòa a-xít dạ dày
ức chế làm trống dạ dày
ANTACID: TÁC DỤNG PHỤ

- Antacid Mg
- Tiêu chảy
- Mg máu / suy thận
- Antacid Al
- Bón
- Tích tụ Al máu, xương, TKTƯ
- Loãng xương, phosphate máu
- a-xit phản ứng ngược phụ thuộc liều
- Hội chứng sữa – kiềm
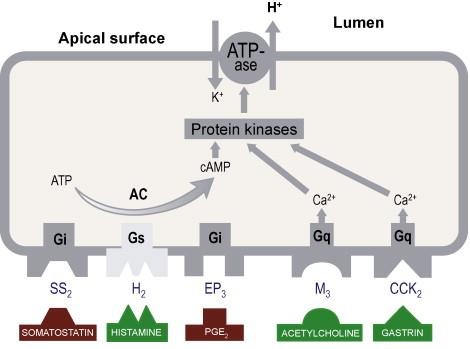
ANTI H2
ức chế thụ thể Histamin H2
- 1960: Cimetidine 800-1200 mg/ ngày
- 1981: Ranitidine 150-300 mg/ ngày
- 1981: Famotidine 20-40 mg/ ngày
- 1987: Nizatidine 150-300 mg/ ngày
- Tác động dược học
- ức chế histamine tại thụ thể H2 cạnh tranh thuận nghịch
- ức chế tiết dịch lúc đói & ban đêm
- ức chế tiết dịch do thức ăn, insulin, cà phê, pentagastrine, betazole
- Chống chỉ định
- tăng nhạy cảm
- Nồng độ đạt tối đa trong máu sau uống 1-3 giờ
- Cimetidine ức chế các enzyme P450 CYP1A2, CYP2C9, CYP2C19, CYP2D6, CYP2E1, CYP3A4
- Ranitidine ức chế CYP ít hơn cimetidine
- Famotidine tác động không đáng kể trên CYP
- Nizatidine >90% được bài tiết qua nước tiểu trong vòng 12 giờ; # 60% ở dạng không đổi
Chức năng thận giảm: Điều chỉnh liều anti histamin H2
-
- Tác dụng phụ
- nhức đầu, chóng mặt, lẫn lộn
- buồn ngủ, mất ngủ, ảo giác
- buồn nôn, nôn, tiêu chảy, bón
- tiểu cầu, rụng tóc, ban, đau khớp
- nữ hóa vú, bất lực, giảm khoái cảm
- Tác dụng phụ
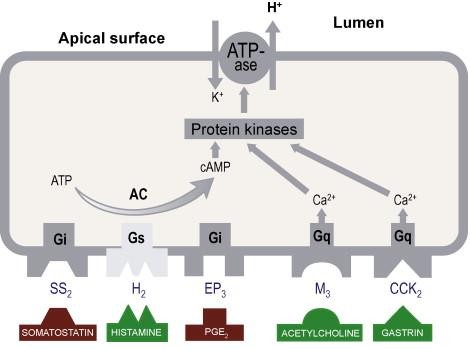
THUỐC ỨC CHẾ BƠM PROTON
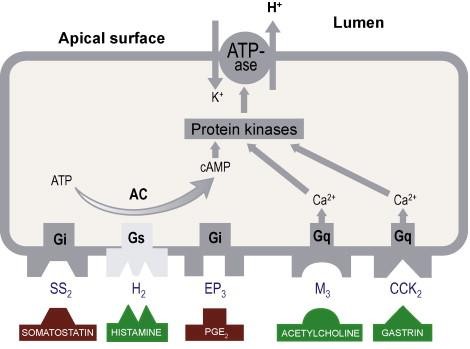
Men H+,K+ ATPase – 1970s
- Bơm proton trong tế bào thành
- Cấu trúc bơm proton gồm
- Chuỗi alpha: 1034 amino acid là các cysteine đóng vai trò chính trong hoạt động men
- Chuỗi beta: 291 amino acid
PPI tác động lên cysteine 813
THUỐC ỨC CHẾ BƠM PROTON
Benzimidazoles
1989: Omeprazole 20-40 mg/ ngày 3
1991: Lansoprazole 15-30 mg/ ngày 4
1994: Pantoprazole 20-40 mg/ ngày 2
1999: Rabeprazole 10-20 mg/ ngày 5
-
- 2001: Esomeprazole 20-40 mg/ ngày
2009: Dexlansoprazole
- Imidazopyridines
Tenatoprazole 1
Độ ổn định a-xít từ cao đến thấp nhất *,**
** Shin JM, et al 2008. The gastric HK-ATPase: Structure, function, and inhibition. Pflügers Archiv – European Journal of Physiology 457 3: 609–22.
* Shin JM, et al 1993. “The site of action of pantoprazole in the gastric H+/K+-ATPase”. Biochimica et Biophysica Acta 1148 2: 223–33.
Dược động học của PPI ở người lớn
| Thuốc | Liều thử nghiệm | Thời gian đạt đỉnh (giờ) | Cmax (g/mL) | AUC0-24
(mg•h/L) |
T½ (giờ) | pKa |
| Omeprazole (viên nang phóng thích chậm) | 20 mg
1 lần/ngày |
0.5-3.5 | 0.7 | 3.3 | 0.5-3 | 4.0 |
| Lansoprazole | 30 mg
1 lần/ngày |
1.5-3 | 0.5-1.0 | 3.2 | 0.9-1.5 | 4.0 |
| Pantoprazole | 40 mg
1 lần/ngày |
2-2.5 | 2.5 | 5.0 | 1 (3.5-10 giờ
ở người CYP2C19 chuyển hóa kém) |
3.9 |
| Rabeprazole | 20 mg
1 lần/ngày |
2-5 | 0.4-0.48 | 0.9 | 1-2 | 5.0 |
| Esomeprazole | 20 mg
1 lần/ngày |
1-1.6 | 2.1 (mol/L) | 4.2
(mol•h/L) |
1.2-2.5 | 4.0 |
| Dex- lansoprazole | 30 mg
1 lần/ngày |
1-2 (đỉnh 1)
4-5 (đỉnh 2) |
0.7 | 3.3 | 1-2 | Not available |
2018 UpToDate
| Omeprazole | 45% (liều đầu), hấp thu tăng sau nhiều liều;
sinh khả dụng khác nhau tùy dạng thuốc |
| Lansoprazole | 85% (khi uống lúc bụng đói),
hấp thu bị giảm ~50% khi uống kèm với thức ăn |
| Pantoprazole | 77% |
| Rabeprazole | 52% |
| Esomeprazole | 64% (liều đầu),
90% (sau nhiều liều khi uống lúc bụng đói); độ sinh khả dụng ~50% khi uống kèm thức ăn |
| Dexlansoprazole | Hấp thu mức độ tương tự khi bụng đói và ăn |
2018 UpToDate
| Omeprazole | Gan: CYP2C19* và 3A4; những sản phẩm chuyển hóa (không hoạt động) được thải trừ trong phân qua mật và trong nước tiểu |
| Lansoprazole | |
| Pantoprazole | |
| Rabeprazole | |
| Esomeprazole | |
| Dexlansoprazole |
* Chuyển hoá thuốc qua enzym CYP2C19 gan đa hình; nồng độ PPI tuần hoàn (AUC0-24) có thể tăng 2-12 lần ở bệnh nhân chuyển hóa kém hoặc trung gian (hầu hết bệnh nhân).
15-20% người gốc châu Á kiểu hình CYP2C19 chuyển hóa kém
2018 UpToDate
THUỐC ỨC CHẾ BƠM PROTON
- ức chế giai đoạn cuối sản xuất a-xít
- ức chế không hồi phục bơm proton
- hấp thu nhanh
- đạt nồng độ cao nhất /máu sau uống 1-3 giờ
- chuyển hóa chủ yếu ở gan
- thời gian bán hủy 60-90 phút
- tác động ức chế a-xít kéo dài >24 giờ
- tác động tăng khi dùng liều lặp lại
- hoạt tính huyết thanh trở lại sau ngừng thuốc 1-5 ngày
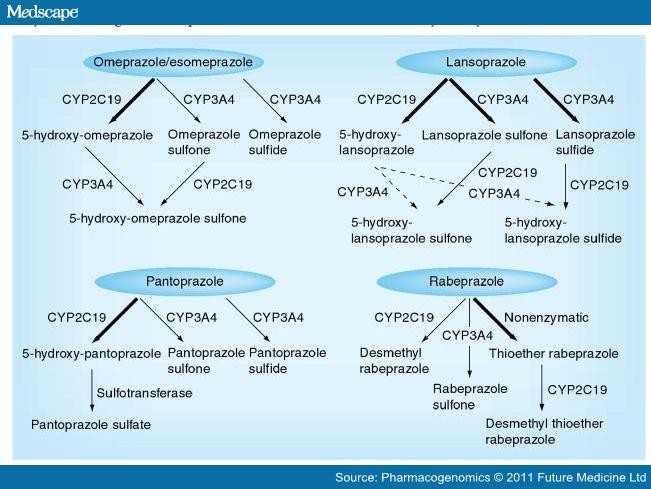 The CYP isoenzymes participating in the metabolism of PPI
The CYP isoenzymes participating in the metabolism of PPI
Tác dụng phụ do sử dụng PPI dài hạn ?
Haastrup PF et al. Side Effects of Long‐Term Proton Pump Inhibitor Use: A Review.
Basic Clin Pharmacol Toxicol. 2018 Aug;123(2):114-121
| Nhiễm trùng do giảm toan | Viêm đại tràng Clostridium difficile
Nhiễm trùng đường ruột Viêm phúc mạc nhiễm khuẩn nguyên phát Bệnh não gan Viêm phổi cộng đồng |
| Giảm hấp thu do giảm toan | Gãy xương
Thiếu vitamin B12 Hạ magne máu Thiếu sắt |
| Tăng gastrin máu do PPI | Tăng sản/chuyển sản dạ dày Tăng tiết acid rebound |
| Tác dụng phụ khác | Bệnh thận và tổn thương thận cấp Chứng mất trí |
Adverse events of Long-term PPI Use
Kinoshita Y, et al. Advantages and Disadvantages of Long-term Proton Pump Inhibitor Use.
J Neurogastroenterol Motil 2018 Apr 30;24(2):182-196
| Unrelated to acid inhibition | Related to acid inhibition |
| Allergic reaction to drug chemicals Collagenous colitis
Acute interstitial nephritis Chronic kidney disease Drug interaction Dementia Cerebral ischemic diseases Ischemic cardiac diseases |
Pneumonia Gastrointestinal infection Gastric carcinoid tumor
Gastric fundic mucosal hypertrophy Changes in gut microbiome Small intestinal bacterial overgrowth Iron deficiency Bone fracture Vitamin B12 deficiency Hypomagnesemia Gastric fundic gland polyps Gastric cancer Colon cancer Spontaneous bacterial peritonitis Hepatic encephalopathy Drug interaction |
THUỐC ỨC CHẾ THỤ THỂ CHOLINE
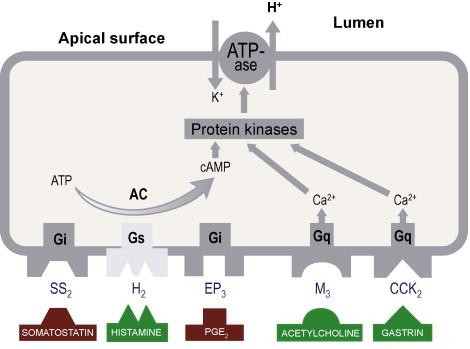
-
- ức chế các thụ thể acetylcholine có tác dụng muscarine ở tế bào thành
- không có tác dụng liền sẹo nhanh
- tác động kháng muscarinic M1 & M2
- Banthine: 20-30mg x 3 lần/ngày
- Probanthine: 20-30mg x 3 lần/ngày
- tác động ức chế M (chủ yếu M1)
- Pirenzepine: 20-30mg x 3 lần/ngày
- Chống chỉ định
- Tăng nhãn áp
- Bướu lành tiền liệt tuyến
- Hẹp môn vị
- Sucralfate
THUỐC
TĂNG BẢO VỆ NIÊM MẠC
-
-
- Misoprostol
- Bismuth
- Rebamipide
-
- Sucralfate
- phức hợp của sucrose sulfat nhôm
- không ảnh hưởng cung lượng dạ dày
- không ảnh hưởng nồng độ a-xít dạ dày
- được hoạt hóa trong môi trường a-xít
- không dùng trong suy thận, do một lượng nhỏ nhôm được hấp thu vào máu
- không phối hợp với antacid nhôm
- Cơ chế tác động
– nhanh chóng tác động với HCl
chất giống như hồ dính, nhầy, đặc
đệm a-xít, gắn kết bề mặt ổ loét
bảo vệ ổ loét không bị tác động của pepsin, a-xít, mật
– kích thích sản xuất prostaglandin E2
- Thời gian – Liều – Tác dụng phụ
- hấp thu: rất ít qua đường tiêu hóa
- thời gian tác động tùy thuộc thời gian thuốc tiếp xúc với nơi tổn thương
- thời gian thuốc gắn kết ổ loét 6 giờ
- liều cấp: 1g x 4 lần/ngày lúc bụng đói
- liều duy trì: 1g x 2 lần/ngày
- tác dụng phụ: táo bón
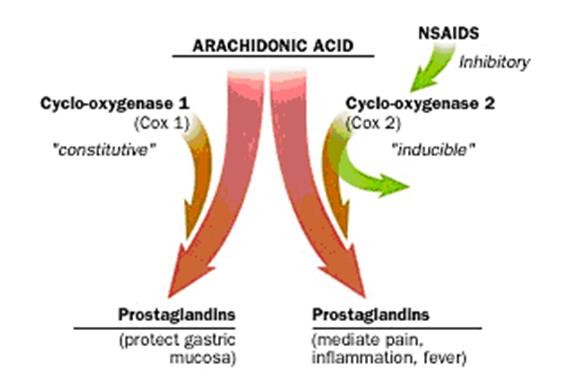
MISOPROSTOL
- Chỉ định khi dùng NSAID cho những BN
- nguy cơ cao bị biến chứng của loét dạ dày
- nguy cơ cao loét dạ dày
- tiền căn loét dạ dày
- Mục đích sử dụng misoprostol
nguy cơ LDD do thuốc NSAID
×
- NSAID ức chế tổng hợp prostaglandin
tiết nhầy & bicarbonate tổn thương niêm mạc
- Misoprostol: prostaglandin E1 tổng hợp
- Misoprostol: prostaglandin E1 tổng hợp
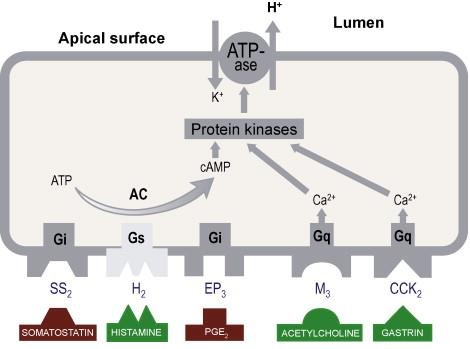
- ức chế tiết acid của tế bào thành do ức chế thụ thể G-protein của adenylate cyclase
- Misoprostol: prostaglandin E1 tổng hợp
nồng độ AMPc nội bào và hoạt động của bơm proton tế bào thành
-
-
- bảo vệ niêm mạc dạ dày: liều thấp kích
-
thích tiết chất nhầy và lưu lượng máu niêm mạc tính toàn vẹn niêm mạc
- Chống chỉ định
- dị ứng prostaglandin
- có thai
- Tác dụng phụ
- đau bụng 7 – 20%
- tiêu chảy 13 – 40%
- buồn nôn 3%
- gây quái thai trong 3 tháng đầu thai kì
- tăng co thắt cơ tử cung
- Cơ chế tác động
- pH dạ dày <5 thuốc kết tủa thành vi tinh thể bismuth oxychloride & bismuth citrate tạo nối chelate bền vững, hình thành màng bảo vệ che phủ vết loét, ngăn cản tác động của H+ & pepsine
- Gắn với glycoprotein của màng nhầy tạo phức hợp ngăn cản sự trào ngược của H+, không ảnh hưởng đến sự trao đổi ion H+
- bicarbonate tá tràng, tiết nhầy, tiết PGE2 & hoạt động của prostaglandin
- Cơ chế tác động
- Có tác dụng diệt khuẩn trực tiếp
- Gắn vào màng của vi khuẩn
- Ức chế enzyme của vi khuẩn: urease, catalase, lipase, phospholipase
- Ức chế tổng hợp ATP của vi khuẩn
- Hóa không bào khiến vi khuẩn mất khả năng bám dính niêm mạc
- Giảm khả năng kích hoạt pepsine của pentagastrine
- Có tác dụng diệt khuẩn trực tiếp
- Cơ chế tác động
- Hấp thu – Chống chỉ định
- Tác động tại chỗ là chủ yếu
- Hấp thu qua đường tiêu hóa lượng rất nhỏ, tùy thuộc liều ban đầu & đạt đỉnh sau 4 tuần. Với liều điều trị 480 mg/ngày, nồng độ bismuth máu trung bình ~ 7 ng/ml, nồng độ báo động 50-100 ng/ml
- Chống chỉ định: suy thận nặng
- Liều bismuth subcitrat
- Loét: 120 mg (4 lần), 240 mg (2 lần) /ngày
- Điều trị H pylori: 120-300 mg, 4 lần /ngày
- Uống trước bữa ăn hoặc sau ăn 2 giờ
- Thời gian 4 tuần, có thể kéo dài 8 tuần
- Tương tác
- hấp thụ sắt, calci, tetracyclin
- Omeprazol hấp thu bismuth gấp 3 lần
ĐIỀU TRỊ PHỐI HỢP
-
-
- Thuốc chống co thắt
- Atropin
- Spasmaverin, Nospa
- Buscopan
- Chống chỉ định
- Xuất huyết tiêu hóa
- Tăng nhãn áp
- Bướu lành tiền liệt tuyến
- Thuốc chống co thắt
-
- Valium Seduxen 5-10 mg/ ngày
- Librax
- Tranxene
- B1, B6: co thắt môn vị
- A: bảo vệ niêm mạc dạ dày
- C, U: liền sẹo ổ loét
ĐIỀU TRỊ TIỆT TRỪ H.pylori
YÊU CẦU CỦA THUỐC ĐIỀU TRỊ H.pylori
Đạt hiệu quả tiệt trừ >80%
-
-
- Đơn giản, an toàn
-
Dung nạp tốt, ít tác dụng phụ
ĐIỀU TRỊ ĐẠT HIỆU QUẢ CAO
- Dùng thuốc ức chế toan mạnh qua cơ chế thể dịch & T½ chậm thường chọn PPI
- Kháng sinh: ít nhất 2 loại trở lên
- chọn KS ít bị phá hủy trong acid/dạ dày
- có tác dụng hiệp đồng
- lưu lại trong dạ dày càng lâu càng tốt
- có khả năng kháng thuốc thấp
LỰA CHỌN ĐIỀU TRỊ TIỆT TRỪ H.pylori
- Phác đồ chọn hàng đầu
- Phác đồ bốn thuốc có bismuth hoặc
- PPI, clarithromycin, amoxicillin, metronidazole
- Khi phác đồ hàng đầu thất bại, phác đồ cứu vãn tránh các kháng sinh đã sử dụng
- Nếu đã điều trị hàng đầu có clarithromycin phác đồ bốn thuốc có bismuth hoặc phác đồ cứu vãn levofloxacin
- Nếu đã điều trị hàng đầu 4 thuốc có bismuth, phác đồ cứu vãn clarithromycin / levofloxacin
Treatment of Helicobacter pylori Infection ACG 2017
Điều trị nhiễm H.pylori lần đầu
| Phác đồ | Thuốc | Liều | Thời gian | FDA |
| 3 thuốc | PPI (liều chuẩn hoặc liều gấp đôi) | 2 lần/ngày | 14 ngày | (+) |
subsalicylate (300 mg)
| Clarithromycin (500 mg) | |||
| Amoxicillin (1 g) hoặc
Metronidazole (500 mg X 3 lần/ngày) |
|||
| 4 thuốc | PPI (liều chuẩn) 2 lần/ngày | 10–14 | (–) |
| Bismuth subcitrate (120–300 mg) hoặc 4 lần/ngày | |||
| Tetracycline (500 mg) 4 lần/ngày | |||
| Metronidazole (250 mg 4 lần/ngày)
(500 mg 3 đến 4 lần/ngày) |
|||
| 4 thuốc | PPI (liều chuẩn) 2 lần/ngày | 10–14 | (–) |
| Clarithromycin (500 mg) | |||
| Amoxicillin (1 g) | |||
| Nitroimidazole (500 mg)* | |||
| * Metronidazole hoặc Tinidazole | |||
Chey WD. ACG Clinical Guideline: Treatment of Helicobacter pylori Infection. 60
The American Journal of Gastroenterology, V 112, february 2017
Điều trị nhiễm H.pylori lần đầu
| Phác đồ | Thuốc | Liều | Thời gian | FDA |
| Nối tiếp | PPI (liều chuẩn) + Amoxicillin (1 g) | 2 lần/ngày | 5–7 | (–) |
PPI, Clarithromycin (500 mg) + Nitroimidazole (500 mg)*
2 lần/ngày 5–7
61
| Lai | PPI (liều chuẩn) + Amoxicillin (1 g) | 2 lần/ngày | 7 ngày | (–) |
| PPI, Amox, Clarithromycin (500 mg) + Nitroimidazole (500 mg)* | 2 lần/ngày | 7 ngày | ||
| Levofloxacin | PPI (liều chuẩn) | 2 lần/ngày | 10–14 | (–) |
| Levofloxacin (500 mg) | 1 lần/ngày | |||
| Amoxicillin (1 g) | 2 lần/ngày | |||
| Levofloxacin nối tiếp | PPI (liều chuẩn/ liều gấp đôi) + Amox (1 g) | 2 lần/ngày | 5–7 | (–) |
| PPI, Amox, Levofloxacin (500 mg 1 lần/ngày) + Nitroimidazole (500 mg)* | 2 lần/ngày | 5–7 | ||
| LOAD | Levofloxacin (250 mg) | 1 lần/ngày | 7–10 | (–) |
| PPI (liều gấp đôi) | 1 lần/ngày | |||
| Nitazoxanide (500 mg) | 2 lần/ngày | |||
| Doxycycline (100 mg) | 1 lần/ngày |
| Phác đồ | Thuốc | Liều | Thời gian | FDA |
| 4 thuốc Bismuth | PPI (liều chuẩn) | 2 lần/ngày | 14 ngày | (–) |
Bismuth subcitrate (120–300 mg)
4 lần/ngày
| hoặc subsalicylate (300 mg) | ||||
| Tetracycline (500 mg) | 4 lần/ngày | |||
| Metronidazole (500 mg) | 3–4 lần/ngày | |||
| 3 thuốc
Levoffloxacin |
PPI (liều chuẩn) | 2 lần/ngày | 14 ngày | (–) |
| Levofloxacin (500 mg) | 1 lần/ngày | |||
| Amoxicillin (1 g) | 4 lần/ngày | |||
| 4 thuốc | PPI (liều chuẩn) | 2 lần/ngày | 10–14 | (–) |
| Clarithromycin (500 mg) | 2 lần/ngày | |||
| Amoxicillin (1 g) | 2 lần/ngày | |||
| Nitroimidazole (500 mg) * | 2–3 lần/ngày | |||
Chey WD. ACG Clinical Guideline: Treatment of Helicobacter pylori Infection. 62
The American Journal of Gastroenterology, V 112, february 2017
| Phác đồ | Thuốc | Liều | Thời gian | FDA |
| 3 thuốc Rifabutin | PPI (liều chuẩn) | 2 lần/ngày | 10
ngày |
(–) |
Rifabutin (300 mg) 1 lần/ngày
Amoxicillin (1 g) 2 lần/ngày
2 thuốc liều cao
PPI (liều chuẩn đến liều gấp đôi) 3–4
lần/ngày
14
ngày
(–)
Amoxicillin (1 g, 3 lần/ngày hoặc
750 mg, 4 lần/ngày)
3–4
lần/ngày
Chey WD. ACG Clinical Guideline: Treatment of Helicobacter pylori Infection. 63
The American Journal of Gastroenterology, V 112, february 2017
THỜI GIAN ĐIỀU TRỊ
Thời gian sử dụng kháng sinh tiệt trừ H.pylori
10 ngày – 14 ngày
Thời gian sử dụng thuốc ức chế a-xít điều trị lành loét
Loét dạ dày: 12 tuần Loét tá tràng: 8 tuần
KIỂM TRA H.pylori SAU ĐIỀU TRỊ
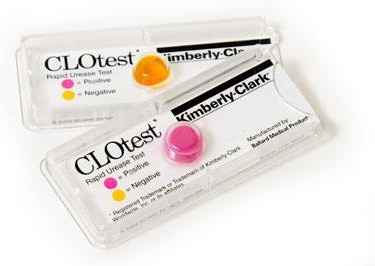 Tỉ lệ tiệt trừ thành công <80%
Tỉ lệ tiệt trừ thành công <80%
- Thử nghiệm urease nhanh:
 ngưng kháng sinh 4 tuần, PPI 2 tuần
ngưng kháng sinh 4 tuần, PPI 2 tuần
- Khảo sát mô học
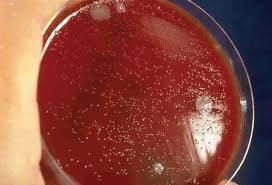
- Nuôi cấy
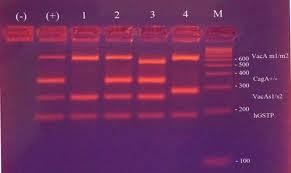
 PCR: định týp H.pylori
PCR: định týp H.pylori
KIỂM TRA H.pylori SAU ĐIỀU TRỊ
- HTCĐ H.pylori: không có giá trị
 Tìm kháng nguyên trong phân
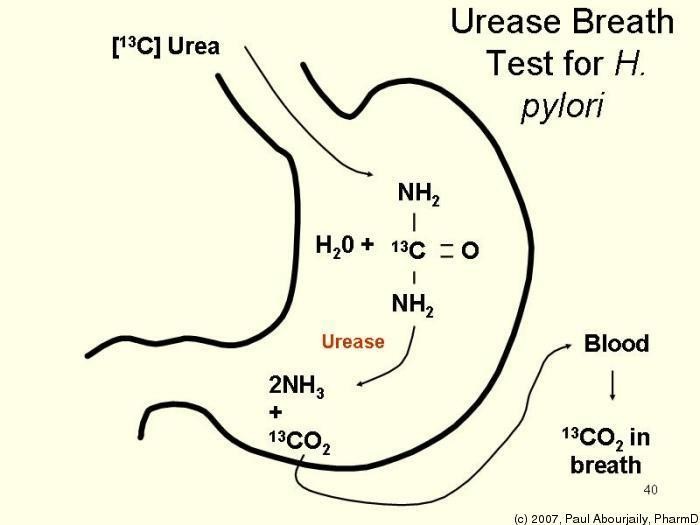
Tìm kháng nguyên trong phân- Thở Urea
ngưng kháng sinh 4 tuần ngưng thuốc PPI 2 tuần
NỘI SOI KIỂM TRA LÀNH LOÉT SAU ĐIỀU TRỊ
- Loét dạ dày
Nội soi kiểm tra sau 8 tuần điều trị
LOÉT TRƠ
Loét không lành sau điều trị
NGUYÊN NHÂN
-
- Không tuân thủ dùng thuốc
- Tiếp tục hút thuốc lá, nhiễm H.pylori, sử dụng kháng viêm NSAID /aspirin,
- Loét ác tính, nhất là loét dạ dày
- Loét thủng bít vào gan, tụy
- Hội chứng tăng tiết a-xít: Zollinger-Ellison
- Loét do bệnh không liên quan tiết a-xít bệnh Crohn, amyloidosis, lymphoma
ĐIỀU TRỊ NGOẠI KHOA
Trong y văn
- Nối vị tràng: tái phát cao 30-50%
- Cắt dạ dày: tái phát thấp 3%, nhiều biến chứng
- Cắt thần kinh X: tái phát 10%
- Xuất huyết tiêu hóa điều trị nội thất bại
- Thủng ổ loét
- Hẹp môn vị
- Ung thư dạ dày
- Viêm tụy cấp do thủng ổ loét vào tụy
- Điều trị lành loét
- Điều trị tiệt trừ H.pylori
- Thay đổi lối sống
- Phòng ngừa
- Thức ăn trung hòa dịch vị 30-60 phút
- Ăn nhiều bữa ăn nhỏ trong ngày
- Bữa ăn tối không muộn & no quá
- Ngưng rượu
- Ngưng hút thuốc
Hút thuốc làm loét khó lành & dễ tái phát
- Thuốc: NSAID, corticoid, reserpine…
- Nhập viện? Loại bỏ stress
- Không hút thuốc/ Ngừng hút thuốc
- Tiết chế rượu bia
Không uống rượu bia lúc bụng đói
- Bệnh nhân có tiền căn loét, cần sử dụng NSAID nên được kiểm tra H.pylori, nếu có nhiễm H.pylori nên điều trị tiệt trừ
- Tránh sử dụng aspirin, ibuprofen, NSAID kéo dài
- Nếu sử dụng aspirin thường xuyên vì bệnh tim mạch, cần bảo vệ dạ dày tránh loét
ÜU H@h ris#

Table 1. Pa ients at incrœsed rish for N3AID GI toxicûy
- Hidary ofa pevieusÇ œmplicated ulcer, especôlly rœect
Frankl 2. MuRige (>2) risk factors
Come
A„ ; Böderale rish fl —2 rish IacloisJ
- High dæe NSAID theapy
- A peùous histaryÖ unEemplËated ulcer
- Concurmnt use Æ æpïûn {inEluding law dDSe) coÊÏEosleraids
OU Î3UtÏEDBgUÖFÊS
Low riÆ
1. No risk factors
H. (g#on is an indR{enderit and ælditire risk factor and needs & be addressed æpaæ&g (see text ard recommendab0ns).
ameters
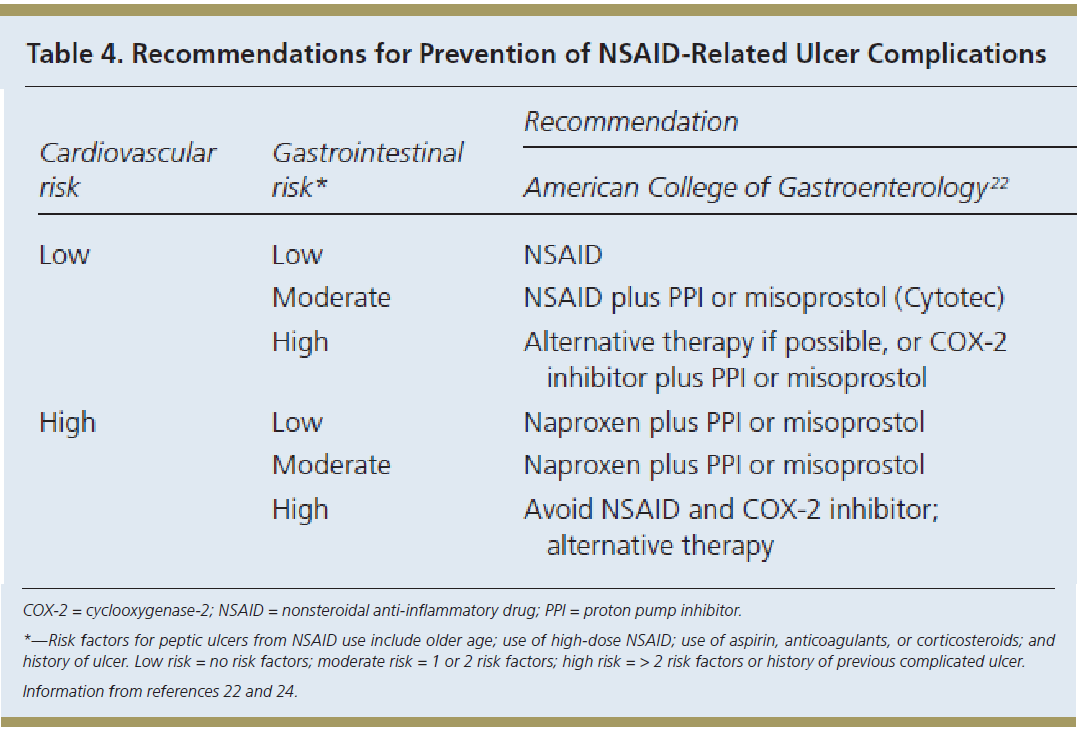
Bệnh nhân có nguy cơ bị
tổn thương đường tiêu hóa do NSAID
High risk: Nguy cơ cao
- Tiền căn loét có biến chứng, nhất là mới xảy ra
- Nhiều hơn 2 yếu tố nguy cơ
Moderate risk: NC trung bình 1 – 2 yếu tố nguy cơ
- Tuổi >65
- Điều trị NSAID liều cao
- Tiền căn bị loét không có biến chứng
- Sử dụng đồng thời aspirin, corticosteroid, kháng đông
Low risk: Nguy cơ thấp
Không có yếu tố nguy cơ
H. pylori is an independent and additive risk factor and needs to be addressed separately
Diagnosis and Treatment of Peptic Ulcer Disease and H. pylori Infection. Fashner J, Gitu AC. Am Fam
Physician 2015 Feb15; 91 4: 236-42.
Chỉ định điều trị và kiểm tra H.pylori

Tất cả những bệnh nhân có thử nghiệm H.pylori (+) CẦN ĐƯỢC ĐIỀU TRỊ
Bệnh nhân nào nên thử nghiệm H.pylori?
- Loét dạ dày hoặc loét tá tràng hoạt động, tiền căn LDD/ LTT (trừ khi đã điều trị nhiễm H.pylori), lymphoma dạng MALT, tiền căn cắt ung thư dạ dày sớm qua nội soi
nên thử nghiệm H.pylori. Thử nghiệm (+): điều trị
- Tuổi <60, rối loạn tiêu hóa, không triệu chứng báo động
nên thử nghiệm không xâm lấn H.pylori. Thử nghiệm (+): điều trị
Chey WD. ACG Clinical Guideline: Treatment of Helicobacter pylori Infection.
78
The American Journal of Gastroenterology, V 112, February 2017
Chỉ định điều trị và kiểm tra H.pylori

- Khi nội soi dạ dày bệnh nhân bị chứng khó tiêu nên thử nghiệm H.pylori. Thử nghiệm (+): điều trị
- Bệnh nhân sử dụng aspirin liều thấp, lâu dài
thử nghiệm H.pylori để xác định nguy cơ chảy máu do loét. Thử nghiệm (+) nên điều trị tiệt trừ
- Bệnh nhân có triệu chứng điển hình của bệnh trào ngược dạ dày thực quản, không có tiền căn loét dạ dày tá tràng, không cần thử nghiệm nhiễm H.pylori.
Tuy nhiên, nếu thử nghiệm (+), cần điều trị
Chey WD. ACG Clinical Guideline: Treatment of Helicobacter pylori Infection.
79
The American Journal of Gastroenterology, V 112, February 2017
Chỉ định điều trị và kiểm tra H.pylori

- Bắt đầu điều trị NSAID lâu dài
nên thử nghiệm H.pylori. Thử nghiệm (+): điều trị
- Thiếu máu thiếu sắt không rõ nguyên nhân
nên thử nghiệm H.pylori. Thử nghiệm (+): điều trị
- Người lớn bị ban xuất huyết giảm tiểu cầu vô căn nên thử nghiệm H.pylori. Thử nghiệm (+): điều trị
- Không đủ bằng chứng ủng hộ thử nghiệm thường quy và điều trị H.pylori ở người không triệu chứng có tiền căn gia đình bị ung thư dạ dày hoặc viêm dạ dày tăng lymphocyte, polyp dạ dày tăng sản và chứng
tăng sản
Chey WD. ACG Clinical Guideline: Treatment of Helicobacter pylori Infection.
80
The American Journal of Gastroenterology, V 112, February 2017
Take home message
- Thuốc ức chế thụ thể Histamin H2
- Thuốc ức chế bơm proton
- Thuốc tăng cường bảo vệ niêm mạc dạ dày
- Điều trị tiệt trừ H. pylori
- Kiểm tra, đánh giá sau điều trị
- Nguyên tắc điều trị, phòng ngừa
Võ Thị Mỹ Dung
Để lại một bình luận