TIM BẨM SINH
Các dấu hiệu gợi ý tim bẩm sinh ở trẻ em (Hô khó ho, bú mệt xanh tím, tật tim và ngoài tim)
- Nhiễm trùng hô hấp DƯỚI, TÁI ĐI TÁI LẠI
- Khó thở, thở nhanh, lõm ngực, thở khác thường NGAY CẢ LÚC KHÔNG BỆNH (viêm phổi)
- Ho khò khè kéo dài, tái đi tái lại
- Bú khó, chậm phát triển (thể chất, tâm vận)
- Mệt, xanh xao, tím
- Tình cờ phát hiện bất thường tim: tim đập bất thường, tim to, âm thổi (HỎI THI 3 cái này)
- Tật ngoài tim (Down, sứt môi, chẻ vòm, dư ngón…)
Lưu ý:Hỏi tiền sử sản khoa: thuốc, thuốc lá, rượu, nhiễm virus
Giải thích
- Tăng lượng máu lên phổi 🡪 giảm độ đàn hồi phổi 🡪 khó thở, thở co kéo.
Mạch máu đè đường thở lớn, khó hít vào, dễ bị xẹp phổi 🡪 bé rán hít sâu, cơ hoành rán hạ xuống, tạo áp lực âm lồng ngực 🡪 co lõm 1/3 dưới - ĐM phổi thường đi kèm với phế quản, chèn ép đường dẫn khí nhỏ 🡪 khò khè, hít xong, mà thở ra ko đc, ứ khí cặn, ứ dịch gây nhiễm trùng
Anh Tín nói: phải là nhiễm trùng hh DƯỚI mới đc. Vì 1 đứa giảm lưu lượng máu lên phổi thì hay nhiễm trùng hh TRÊN nhưng ko thể suy ngược lại đc
Lưu ý: khó thở khi nằm nghiêng là do bé thấy hồi hộp, khó thở khi nằm nghiêng sang (T)
- Tăng lưu lượng máu lên phổi thì phù mô kẽ, kích thích thụ thể J gây thở nhanh (nông). Còn giảm lưu lượng máu lên phổi thì toan chuyển hóa, gây thở nhanh sâu KO CO LÕM
- Mệt do: suy tim cung lượng thấp, thuốc ức chế beta, thuốc hạ áp mạnh, thuốc lợi tiểu mạnh gây hạ kali, hạ natri máu
- Máu ra ngoại biên giảm 🡪 tăng hoạt động hệ giao cảm, tiết catecholamine 🡪 co mạch (xanh xao), vã mồ hôi
- Bú khó: bé khó thở, thở nhanh, thiếu năng lượng mút sữa, do đó khi bú trẻ sẽ mau mệt phải dừng lại để thở, ngủ thiếp đi giữa chừng sau đó thức dậy bú tiếp, trẻ bứt rứt vì đói. Vậy trẻ bú lượng ít trong thời gian dài (30-45 phút). Do bú ít, trẻ tiểu ít và ngủ li bì
- Chậm tăng trưởng: do bú khó, máu tới ruột ít, gây kém hấp thu, nạp vào ít năng lượng.Mà lại sử dụng rất nhiều năng lượng (thở nhanh, co lõm). Trẻ có shunt T-P hoặc cung lượng tim thấp mạn tính thường chậm tăng trưởng. Còn bé bị tắc nghẽn tim (P) như hẹp van ĐM phổi thì phát triển gần như bình thường
Anh Tín thì lúc nào trả lời cũng phải nói: bệnh sử-tiền căn-khám-CLS-điều trị thử-theo dõi diễn tiến
TÍM
4 câu hỏi phải trả lời về tìm
- Có tím ko?
- Tím TW hay ngoại biên hay chuyên biệt
- Nguyên nhân do tim hay phổi
- Nguyên phát hay thứ phát
Có tím ko?
Tím là do tăng nồng độ Hb khử >5g/dl
Phải đo SpO2 tứ chi. Hoặc ít nhất là phải đo tay PHẢI, còn chân bên nào cũng đc
SpO2 80-95%: tím rất khó thấy
SpO2 <80% mới thấy rõ tím trên lâm sàng
Phân loại tím
| Tím TW | Tím ngoại biên | |
| Khám |
|
Tím da |
| CLS |
|
SaO2 bt, PaO2 bt |
| Điều trị thử | Khi gắng sức (khóc) thì tím nhiều hơn | Nếu do lạnh thì khi gắng sức, bé hết tím |
- Tím ngoại biên: do giảm tưới máu ngoại biên. Lanh, Raynuad, hạ đường huyết, suy tim, sốc
- Tím chuyên biệt: phải đo SpO2 tay phải với chân, chênh lệch >10%
- Trên hồng, dưới tím
- PDA
- IAA/CoA + PDA (gián đoạn cung ĐM chủ, hẹp nặng eo ĐM chủ)
- Thiểu sản tim (T) + PDA
- Trên tím, dưới hồng: chuyển vị đại ĐM + PDA
Tím TW do nguyên nhân gì
Các bước phân biệt tím do TBS hay phổi
- Bệnh sử, tiền căn: khởi phát tím lúc nào, kéo dài ra sao.
TBS: ko cấp tính. Mới sanh ra tím, ăn cũng tím…nếu mà suy hô hấp, sao sống nỗi tới giờ - Khám: TBS thì phổi ko ran, thở hơi nhanh chứ ko gắng sức quá nhiều, mức độ khó thở ko tương xứng với mức độ suy hô hấp
- CLS
XQ (đừng nói CTM, CRP, dư thừa, phải nói trực tiếp)
KMĐM PaCO2 trong TBS tím thì giảm do tăng thông khí, đường thở tắc nghẽn thì CO2 tăng - Điều trị thử
FiO2 cao 100%: mask có túi dự trữ, hood, CPAP, nội khí quản. Sao làm kịp. Thở hết tím là do phổi, ko hết thì cũng ko bik bị cái gì🡪 Cách này ko thực tế
Anh Tín: Khi hỏi sao phân biệt tím do tim hay phổi: đừng trả lơi là cho thở oxy nhaz!!!
MetHb: bẩm sinh, mắc phải. Thường ở bé <2 tháng, ăng uống thức ăn nhiều nitrit: củ dền. Nếu bé bú mẹ, thì coi mẹ uống nước lọc hay sao, có tiếp xúc với hóa chất độc hại hay nhà ở gần xí nghiệp ko
Coi đáp ứng với thở oxy:
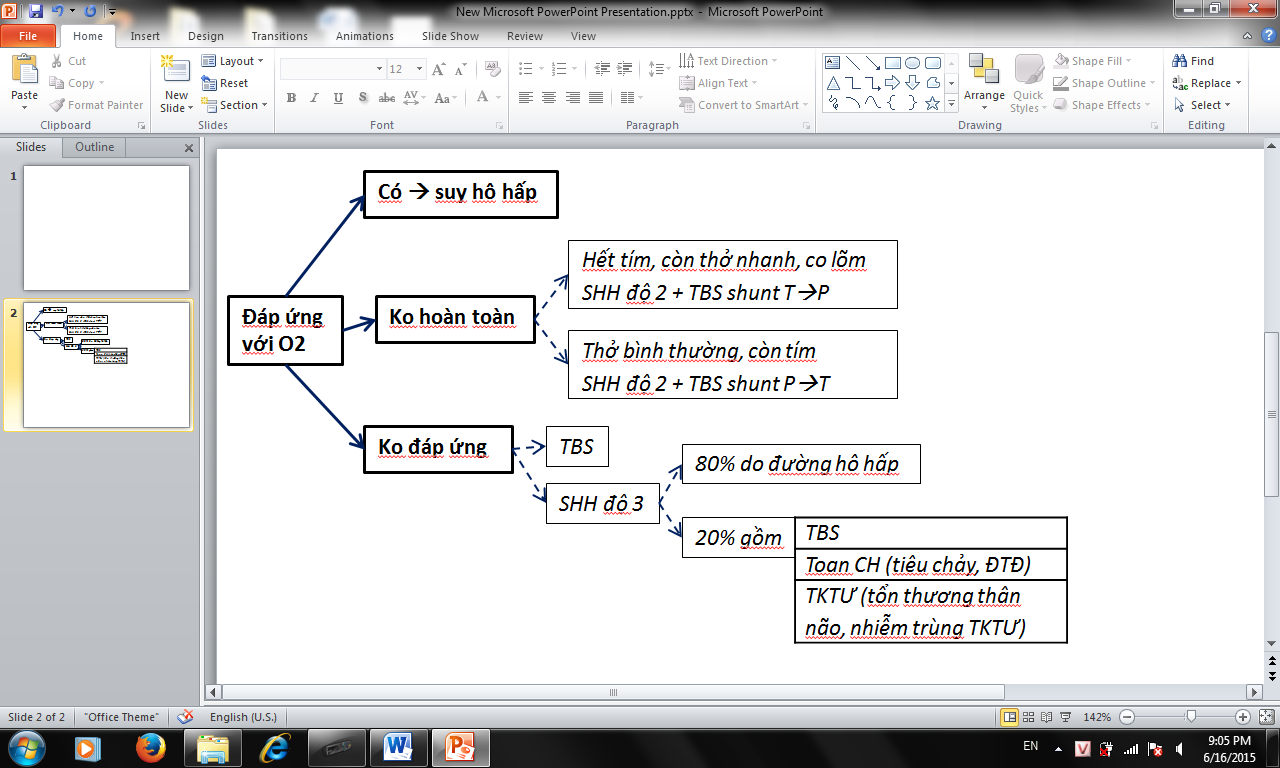
Nguyên phát hay thứ phát
(shunt P-T từ lúc mới sanh hay đảo shunt)
Cũng dựa vào các bước bệnh án
| Shunt P-T | Đảo shunt | |
| Bệnh sử/tiền căn | Đẻ ra tím liền | Trước đó có HÔ KHÓ HO tái đi tái lại 🡪 tím ko liên tục 🡪 tím liên tục |
| Khám | Khám phổi bình thường
T2 ko mạnh |
Khám phổi có ran
T2 mạnh và các dấu khác của TAP |
| XQ | Giảm lưu lượng máu lên phổi | Tăng áp phổi (hình cắt cụt) |
Một số gợi ý về thời gian tím
- Tím từ lúc sơ sinh: thông liên nhĩ với shung P-T tạm thời
Lưu ý: trẻ sơ sinhPDA, kháng lực hệ tuần hoàn phổi cao 🡪 máu từ bên P qua ống động mạch đến cung ĐMC 🡪 chi dưới tím, chi trên ko tím. Nhưng đây là 1 hiện tượng bình thường
- Tím từ 1-3 tháng tuổi: PDA+tắc nghẽn đường ra thất P
- Tím >6 tháng: VSD+tắc nghẽn đường ra thất P
- Tím muộn 5-20 tuổi: HC Eisenmenger
TĂNG LƯỢNG MÁU LÊN PHỔI KO?
Lượng máu lên phổi có nhiều hơn lượng máu lên ĐMC ko?
- Có: shunt T-P
- Ko: 3 trường hợp: shunt T-P nhỏ, tuần hoàn phổi bình thường, giảm tuần hoàn phổi
Shunt T-P vẫn có máu wa phổi, nhưng lượng ít, ko thể phát hiện trên lâm sàng và XQ
Tăng lượng máu lên phổi (có thể lên đến 8 lần)
- Bệnh sử/tiền căn: HÔ KHÓ HO
Mẹ thấy tim bé đập nhanh, mạnh từ khi mới sanh (khi ko có nhiễm trùng) - Khám
- Thở nhanh, co lõm ngực.
- Phổi có ran ẩm, ran ngáy, ran rít (khi ko có nhiễm trùng)
- CLS:
- XQ phải đọc theo thứ tự: cung ĐMP-2 rốn phổi-mạch máu phổi.
- Cung ĐMP bắt đầu từ KLS 4. Khi kêu chỉ rốn phổi thì chỉ bên P, đừng chỉ bên T do hay bị tim che.Rốn phổi P chia 3 nhánh nhưng trên XQ chỉ thấy 2 nhánh thôi. Từ rốn phổi chia ra 1/3 ngoài-giữa-trong phế trường (cia theo đường cong). Che 2/3 trong để thấy coi mạch máu có ra 1/3 ngoài ko
- Trong 3 yếu tố thì mạch máu ra 1/3 ngoài phế trường là quan trọng nhất
| Cung ĐM phổi | Rốn phổi | Mạch máu | |
| Phồng | To | Ra 1/3 ngoài | Tăng lưu lượng |
| Lõm | Nhỏ | Chỉ 1/3 trong | Giảm lưu lượng |
| + | – | – | Dãn sau hẹp tại van ĐM phổi |
| + | + | – | Căt cụt trong TAP |
| – | – | + | Hẹp ĐM phổi nhưng có tuần hoàn bàng hệ |
| + | Mờ | + | Tăng lượng máu nhưng phổi ứ khí che mất rốn phổi |
Giảm lượng máu lên phổi
- Bệnh sử/tiền căn: KHÓ THỞ, TÍM, đừng nói nhiễm trùng hô hấp trên, nhiễm trùng răng miệng
- Khám
- Tím niêm, kết mac đỏ, ngón tay dùi trống
- Thở nhanh sâu trong cơn tím.
- Nghe phổi thấy phế âm thô
- CLS: XQ, Hct tăng, ECG: dầy thất phải tăng gánh tâm thu (dạng qR hoặc R ở V1, V2)
Giải thích
- Ko tăng lượng máu: đường kính mạch máu ở 1/3 ngoài của phế trường sẽ < 1mm, phía trên cũng vậy, nên ko thấy mạch máu
- Tăng lượng máu: mạch máu dãn >1mm, nên thấy. Ngoài ra còn có rốn phổi đậm, đường kính ngang ĐM phổi lớn hơn 1 khoảng liên sườn, cung ĐM phổi lồi ra
- Giảm tuần hoàn phổi: ứ máu TM, máu ĐM kém oxy, hầu họng có sẵn vi khuẩn yếm khí 🡪 thường xuyên bệnh đường hô hấp trên. Thở nhanh sâu do toan chyển hóa , khác với thở nhanh, co kéo của tăng lượng máu phổi
- Giảm lưu lượng máu phổi mà viêm phổi tái đi tái lại thì phải tìm coi có PDA hay tuần hoàn bàng hệ lớn làm tăng lượng máu lên phổi không
TIM NÀO BỊ ẢNH HƯỞNG
- Nhìn
- Nói gồ lồng ngực phải nói vị trí nào
Thất P lớn sẽ gồ xương ức, 2 bên lồng ngực cân xứng. Tim T lớn thì nửa lồng ngực bên T cao hơn bên P - Mỏm tim ở bé bình thường, gầy, có thể nhìn thấy đc. Nhưng bất thường khi đập rộng hơn 1 khe liên sườn hay vị trí bất thường (bình thường mỏm tim KLS 4 đường turng đòn. Trẻ nhỏ thì ra ngoài 1 tí)
- Ổ đập khác mỏm
- Sờ:
- Xác định vị trí mỏm tim là ổ đập mạnh nhất, ngoài nhất, xa nhất. Vị trí mỏm tim theo tuổi
- Hardzer, dấu nảy trước ngực (ổ đập thất P: KLS 4 trước xương ức)
Đôi khi thất P lớn nhưng Harzer (-) do - Harzer (+) thì thất (P) phải lớn xuống dưới kiểu dãn, tăng gánh tâm trương. Chứ nếu tăng gánh tâm thu, dày đồng tâm thì ko có harzer
- 1 đứa trẻ lớn, khung sườn phát triển, che mất
- XQ, ECG
- Chỉ số tim/ngực:
- <2 tháng: 0,6
- 2tháng – 3 năm: 0.55
- >3 năm: 0.5
- Nhĩ phải to: khoảng cách từ nhĩ phải đến cốt sống/nửa lồng ngực >1/4
Nhĩ trái to: bờ đôi - Thất nào to
Dựa vào góc tâm hoành thì bị ảnh hưởng bởi cơ hoành. Vậy nên coi vị trí mỏm tim với KLS 4 phía trước (tương đường 6 phía sau, nhưng ko ai coi KLS sau cả)- Dựa vào góc tâm hoành: gặp anh Tín thì đừng nói
Thất (T) to: góc tâm hoành tù
Thất (P) dày: mũi tim hếch lên, góc tâm hoành nhọn - Dựa vào KLS
- Dựa vào góc tâm hoành: gặp anh Tín thì đừng nói
Thất (T) dày: mỏm tim chỉ ra ngoài. Thất (T) dãn: ra ngoài xuống dưới
Thất (P) dày: mỏm tim chỉ lên trên. Thất (P) dãn: lên trên, ra ngoài
Lưu ý: khi đọc phải coi tư thế: nằm-đứng, nghiêng trái-phải (cột sống), xoay trái-phải (xoay bên nào, khớp ức đòn bên đó dãn ra, tim bên đó rõ). Khi BN nằm (phim AP), xoay T, thấy tim T to thì chắc chắn to, còn thấy tim P to thì coi chừng do nó nằm xa bản chiếu
TĂNG ÁP PHỔI KO
Áp lực=lưu lượng x kháng lực
Lưu lượng giảm sao áp lực tăng đc
Lưu lượng bt nhưng áp lực vẫn có thể tăng
Lưu lượng tăng, ĐM phổi dãn, ko tăng áp lực. Tới khi lưu lượng tăng quá nhiều, ĐM ko dãn nổi nữa, xơ hóa, sẽ tăng áp lực. Tăng áp phổi đến khi có Ensenmenger thì P phổi giữ nguyên, ko giảm
- Bệnh sử-tiền căn: ko tím 🡪 tím ko liên tục 🡪 tím liên tục
- Khám: nhớ ngược hướng tống máu của thất P
- Click tống máu, âm thổi Graham-Steel do hở vòng van ĐM phổi, T2 mạnh, tăng gánh tâm thu thất P (dấu nảy trước ngực), âm thổi hở van 3 lá, lớn nhĩ P trên ECG, ứ trệ ngoại biên: phù, gan tođập theo nhịp tim, TM cổ nổi.
Chỉ có T2 mạnh, ổ đập bất thường, gan to là khám đc- Graham-Steel nghe trên siêu âm chỉ 30%🡪 hok khám đc đâu, đừng ghi zô bệnh án
- Âm thổi hở 3 lá: con nít sao làm no pháp Valsava
- T2 phụ thuộc: chênh áp lực cao, van mềm, vị trí van trước khi đóng
T2 mạnh có thể do tim nhanh nên phải coi tần số tim thế nào. - Nhĩ ko có dày nhĩ, mà chỉ nói lớn nhĩ do nó cơ ít lắm, sao mà dày
- Ứ trệ ngoại biên thì chỉ có gan to là khám đc. Gan chiếm 1/6 thể tích máu cơ thể, nhiều TM màh lại đập theo ĐM: hở 3 lá nặng, thất P bóp tốt.
- Giảm cường độ, thời gian âm thổi của bệnh nền. Thời gian là quan trọng nhất.
Ví dụ: âm thổi PDA chuyển từ liên tục sang chỉ có trong kì tâm thu
Lưu ý: khi có TAP rồi mà âm thổi PDA còn 4/6 có rung miêu thì coi chừng bịa
VSD, PDA: Chỉ có tim trái bị ảnh hưởng thì chưa có tăng áp phổi!!!
- XQ
| GĐ | Cơ chế | Biểu hiện lâm sàng | XQ |
| 1 | Tăng lưu lượng, shunt T-P | Triệu chứng tăng lưu lượng máu rõ
Triệu chứng gợi ý tăng áp phổi: T2 đanh, click phun máu, âm thổi hẹp van đm phổi, dấu nảy trước ngực |
Tăng lưu lượng
Bóng tim to bên T Cung động mạch phổi < 4mm |
| 2 | RPA< RPO
Shunt 2 chiều |
Tím khi gắng sức
Lớn thất P: dấu nảy trước ngực, Harzer (+), lồng ngực gồ lên T2 đanh: phải có |
Lưu lượng máu giảm bớt
Bóng tim nhỏ/to bên P Cung đmp 4-9mm |
| 3 | RPA>RAO shunt P-T | Tím khi nghỉ ngơi
Suy tim (P) ứ huyết |
Hình ảnh cắt cụt: mạch máu phổi chỉ tới 1/3 trong của phế trường
ĐMP>9mm |
Giai đoạn 2: shunt P-T trong kỳ tâm trương, định luật LaPlace
Luật Laplace: Sức căng thành (T) = { áp lực khoang p} x { đường kính r}/ 2 x { độ dày thành}.
TẬT TIM NẰM Ở ĐÂU
KO TÍM:
không tím là ko có giảm lưu lượng máu lên phổi: tăng hoặc bình thường.
Ko tăng lưu lượng
| Phải (Ebstein, hẹp hở dãn tăng) | Trái (van 2 lá, hẹp hở hẹp gián, bất tắc xơ) |
| Ebstein | Hở van 2 lá |
| Hẹp ĐMP (dưới van, tại van, trên van) | Hẹp ĐMC (dưới van, tại van, trên van) |
| Hở van ĐMP | Hở van ĐMC |
| Dãn thân ĐMP | Hẹp eo chủ |
| Tăng áp phổi nguyên phát | Gián đoạn ĐMC |
| Bất thường ĐMV, tắc nghẽn đường vào hoặc ra của nhĩ trái, xơ chun nội mạc nguyên phát |
Tắc nghẽn đường vào hoặc ra của nhĩ trái: hẹp TMP, hẹp van 2 lá, co-triatriatum
Có tăng lưu lượng
VSD, ASD, PDA, cửa sổ chủ phế, kênh nhĩ thất toàn phần
Dò động tĩnh mạch vành, ĐM vành trái xuất phát từ ĐM phổi, túi phình xoang Valsava vỡ
CÓ TÍM
Ko tăng lưu lượng
- Trái
Teo van 3 lá
Ebstein
Teo van ĐMP
Hẹp van ĐMP + tim 1 thất dạng thất T
TMC đổ vào nhĩ T (khó nhớ)
- Phải
- Ko tăng áp phổi: TOF (ko tăng áp phổi), APSO, teo van đm phổi có PSD
- Hẹp ĐMP + VSD (Fallot)
- Hẹp ĐMP + ASD
- Hẹp ĐMP + chuyển vị đại ĐM hoàn toàn
- Hẹp ĐMP + thất phải 2 đường ra
- Có tăng áp phổi
- VSD đảo shunt
- ASD đảo shung
- Chuyển vị đại ĐM hoàn toàn + kháng lực ĐMP cao
- Thất phải 2 đường ra + kháng lực ĐMP cao
- PDA đảo shunt
- Thiểu sản bên trái tim (khó nhớ)
- Bất thường TMP về tim + kháng lực ĐMP cao (khó nhớ)
Có tăng lưu lượng (111 22 3 4)
- Tim 1 nhĩ
- Tim 1 thất
- 1 thân chung ĐM
- Chuyển vị 2 đại ĐM
- Thất phải 2 đường ra + thông liên thất dưới van ĐMP
- Teo van 3 lá + thông liên thất lớn
- Tứ chứng Fallot + ko lỗ van ĐMp, tuần hoàn bàng hệ chủ phổi tăng nhiều
- Bất thường TMP về tim (khó nhớ)
Biến chứng: quan tâm nhất là tím và tăng tuần hòan phổi
Các câu hỏi
- Anh Tín: dấu hiệu gợi ý bệnh tim: Bất thường tuần hoàn phổi (tăng, giảm), tuần hoàn hệ thống (giảm tưới máu, ứ trệ), tại tim, dị tật khác ngoài tim
- Giảm tưới máu: tri giác (bứt rứt, khó chịu), da xanh. Não là cơ quan quí tộc nên ưu tiên tưới máu, phải giảm nặng lắm mới ảnh huong tri giác. Nó quấy khóc do tim rồi thì ngoại biên đã giảm dữ dội
- La hét mà mặt đỏ ké, ẫm vỗ thì hết thì ko do tim. Ít tiểu, chậm tiêu, bú chậm…Mệt khi gắng sức (bú, khóc). Bú lâu: bú nghỉ rồi nghỉ, khóc mà mẹ phải lo lắng, dỗ. Suy tim mới có giảm tưới máu 🡪Ko có mấy triệu chứng này ko loại trừ bệnh tim
- Phù, gan to, TM cổ nổi. Chỉ có gan to là sờ đc
- Bất thường tim: tim đập bất thường, tim to, âm thổi. Dấu hiệu tim trái/phải to
- Bình thường ở trẻ em có thấy mỏm tim đập nhưng bất thường khi đập rộng hơn 1 khe liên sườn hay vị trí bất thường (bình thường mỏm tim KLS 4 đường turng đòn. Trẻ nhỏ thì ra ngoài 1 tí)
Có bệnh tim mà ko ổ đập bất thường (kể từ ngoài vào trong): thành ngực dày, tràn dịch-trán khí màng phổi, tràn dịch màng tim. Tăng gánh tâm thu thì ổ đập bất thường ko rõ bằng tâm trương. Do cơ dày vào trong. Giảm thể tích máu thì đập yếu
- Phân biệt SpO2-SaO2-PaO2
- SaO2: đánh giá Oxy hóa máu = HbO2/(HbO2 + Hb + HbCO + Hbmet): dùng 4 bước sóng
- SpO2 = HbO2/(HbO2 + Hb): 2 bước sóng: sinh hiệu thứ 5. Các yếu tố gây nhiễu:
- Do màu sắc da hoặc móng tay, móng chân (sơn móng tay, móng chân …)
- Do Hb bất thường (COHb và MetHb… ).
- Nhiễu do cử động.
- Nhiễu do ánh sáng phòng. Tuy nhiên đa số máy đã loại bỏ hiện tượng nhiễu do ánh sáng bên ngoài.
- Do tình trạng giảm tưới máu mô (do choáng, sử dụng thuốc gây co mạch, hạ thân nhiệt nặng…).
- Do độ sai tiêu chuẩn của máy (thường khoảng ± 2%)
- PaO2 = 60 tương đương SaO2 = 90 tương đương SpO2 = 94%
- Phân biệt Co-oximetry (SaO2) và Pulse-oximetry (SpO2): như trên
- Đường cong Backcroft và các yếu tố ảnh hưởng oxy máu
Các yếu tố giảm ái lực của Hb đối với O2 (đường cong Barcroft lệch phải)
- pH giảm
- Nhiệt độ tăng, CO2 tăng.
- Chất 2, 3 – DPG (diphosphoglycerat) trong hồng cầu tăng.
- Hợp chất phosphat thải ra trong lúc vận động tăng.
Tăng ái lực: ngược lại. Kể thêm HbF, COHB, MetHb
- Tăng 1oC thì nhịp tim tăng 10 nhịp, nhịp thở tăng 7 nhịp
- Tại sao Fallop có ECG chuyển đột ngột giữa V1 và V2
- Bé nhỏ, cổ ngắn, ko khám TM
- VSD: máu từ sau ra trước, đặt ống nghe phía trước sẽ nghe lan hình nan hoa. Thất phải nằm trên thất trái, đè lên cơ hoành, ngay sau xương ức
- Thiếu O2, thận tăng tiết erythropoietin 🡪 tăng tạo hồng cầu ko bền. Ngoài ra, giảm máu tưới ruột, gây giảm hấp thu, góp phần làm tăng thiếu máu thiếu sắt
- Đa hồng cầu gây tăng VS. Nhưng trong giai đạon suy tim, VS ko tăng. Vì gan ứ huyết, giảm tổng hợp fibrinogen
- Ống động mạch đóng về mặt chức năng vào giờ thứ 10-15, đóng về mặt cơ thể vào tuần thứ 3 do giảm E2 và O2 trong máu ĐM. Lỗ Botal đóng vầ mặt chức năng vào tháng thứ 3, tuy nhiên về cơ thể học, 25% người lớn còn lỗ Botal
- Cơ chế ngón tay dùi trống
Để lại một bình luận