- Chỉ số ối
- Trắc đồ sinh vật lý. Trắc đồ sinh vật lý biến đổi
- Trần Nhật Huy 1, Võ Minh Tuấn 2
- © Bộ môn Phụ Sản, Khoa Y, Đại học Y Dược TP. Hồ Chí Minh.
- Giảng viên bộ môn Phụ Sản, Đại học Y Dược TP. Hồ Chí Minh. e-mail: [email protected]
- Giảng viên, Phó trưởng Bộ môn Phụ Sản, Khoa Y, Đại học Y Dược TP. Hồ Chí Minh. e-mail: [email protected]
| Mục tiêu bài giảng |
Sau khi học xong, sinh viên có khả năng:
|
- KHẢO SÁT THỂ TÍCH NƯỚC ỐI
- Thể tích ối được duy trì cân bằng nhờ hoạt động sản xuất và tiêu thụ của chính bào thai, phản ánh tình trạng thai.
- Nước ối nằm trong buồng ối và bao quanh thai nhi, là môi trường cho thai phát triển, đồng thời có vai trò như một tấm đệm giảm lực bảo vệ thai nhi trước những chấn động từ bên ngoài.
- Trong tam cá nguyệt thứ nhất và đầu tam cá nguyệt thứ hai, nước ối có nguồn gốc từ các chất dịch đi qua màng ối.
- Kể từ sau tuần thứ 16, nguồn gốc sản xuất chủ yếu của nước ối là nước tiểu của thai nhi. Nước ối được tiêu thụ bởi thai, qua việc nuốt và hấp thu qua đường tiêu hóa. Từ thời điểm này, duy trì thể tích nước ối là kết quả của sự cân bằng động giữa sản xuất và tiêu thụ.
- Thể tích ối phản ánh tình trạng thai.
- Hoạt động bài niệu của thai là nguồn cung cấp nước ối chủ yếu. Hoạt động bài niệu lệ thuộc vào tình trạng hoạt động sinh lý của thận. Hoạt động sinh lý của thận, đến lượt nó, lệ thuộc vào tưới máu cầu thận. Tưới máu cầu thận bị ảnh hưởng trong các bệnh lý gây thiếu oxygen trường diễn, mà trong đó có hiện tượng tái phân phối tuần hoàn. Cung lượng máu đến thận giảm gây giảm bài niệu, do đó làm giảm thể tích ối (thiểu ối). Các bệnh lý phổ biến gây thiểu ối thường gặp trên lâm sàng là thai chậm tăng trưởng trong tử cung, tiền sản giật và thai kỳ kéo dài quá ngày dự sanh.
- Một số dị tật bẩm sinh hiếm của thận cũng làm giảm bài xuất ối.
- Thai cũng có thể tăng bài niệu như trong trường hợp của tiểu đường thai kỳ (Gestational Diabetes Mellitus) (GDM). Khi đó lượng ối sẽ tăng (đa ối) do tăng bài niệu do glycemia của trẻ thường xuyên tăng cao.
- Đường tiêu hóa thai là cơ quan tiêu thoát chính của nước ối. Nước ối được thai hấp thu qua đường tiêu hóa. Nếu màng ối nguyên vẹn, tắc nghẽn đường tiêu hóa gây tăng lượng ối.
- Nếu màng ối nguyên vẹn, giảm sản xuất nước ối với một tiêu thụ bình thường sẽ làm giảm lượng ối.
- Một trong những nguyên nhân phải biết khi có sự sút giảm lượng ối là vỡ các màng ối, gây thất thoát nước ối. Thất thoát nước ối và giảm sản xuất nước ối có ý nghĩa tiên lượng hoàn toàn khác nhau, và luôn phải được phân biệt với nhau.
- Thể tích ối được ước tính qua siêu âm. Có hai cách ước tính thể tích ối thông dụng:
- Độ sâu xoang ối lớn nhất (SDP)
- Chỉ số ối (AFI)
- Đo độ sâu xoang ối lớn nhất (Single-deepest pocket measurement – SDP): trên siêu âm, người ta đi tìm và xác định một xoang ối lớn nhất. Tiến hành đo độ sâu của xoang này theo chiều thẳng đứng, với đơn vị là cm.
- Đối với SDP, người ta dùng các điểm cắt để đánh giá.
- SDP < 1 cm được xem là ối giảm
- SDP = 1-2 cm là cận biên
- SDP = 2-8 cm là ối bình thường
- SDP > 8 cm là dư ối
- Chỉ số ối (Amniotic Fluid Index) (AFI) được xác định bằng cách chia buồng tử cung thành 4 phần, bằng 2 đường ngang và đường dọc, đi qua rốn của thai phụ. Lần lượt ở mỗi góc ¼ này, chọn một xoang ối lớn nhất không chứa dây rốn và phần thai để thực hiện đo độ sâu của xoang đó. Tổng các trị số đo độ sâu ở 4 góc phần tư được gọi là AFI.
- Hình 1: Chỉ số ối (AFI)
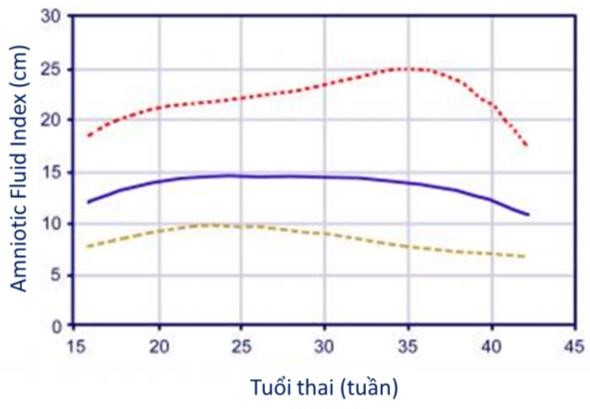
- Đối với AFI, người ta thường dùng các percentile theo tuổi thai tính bằng tuần vô kinh để xác định các trường hợp thiểu ối, ối bình thường và dư ối. Biểu đồ trình bày thể tích ối tính theo AFI dưới dạng các bách phân vị.
- Đường đỏ trên cùng là đường percentile 95th Đường xanh lá dưới cùng là đường percentile 5th
- Đường tím là trung vị của AFI
- Đối với AFI, người ta thường dùng các percentile theo tuổi thai tính bằng tuần vô kinh để xác định các trường hợp thiểu ối, ối bình thường và dư ối.
- AFI dưới 5th percentile được định nghĩa là thiểu ối
- AFI trên 95th percentile được định nghĩa là đa ối
- Do bệnh học của thiểu ối liên quan đến tái phân phối tuần hoàn dẫn đến giảm cung lượng cầu thận, nên thiểu ối có mối liên quan mạnh với kết cục xấu của thai kỳ. Sự thiếu hụt nước ối làm cho dây rốn dễ bị chèn ép hơn, nhất là trong chuyển dạ, làm nặng thêm tình trạng thai.
- Cả SDP và AFI đều có thể được dùng để dự báo kết cục sản khoa bất lợi (adverse oucomes) ở sơ sinh từ thai kỳ có biểu hiện thiểu ối.
- Trong theo dõi đánh giá sức khỏe thai, SDP dường như là lựa chọn tốt hơn so với AFI.
- Theo một tổng quan Cochrane so sánh giá trị của SDP và AFI, thì việc dùng AFI làm tăng số thai phụ được chẩn đoán là thiểu ối so với sử dụng SDP, qua đó cũng làm tăng số trường hợp cần can thiệp bằng khởi phát chuyển dạ hoặc mổ lấy thai, nhưng không có sự khác biệt về kết cục sản khoa bất lợi (tỷ lệ sơ sinh bị nhiễm toan, tỉ lệ trẻ cần chăm sóc tại NICU, hít nước ối phân su, điểm số apgar thấp) giữa nhóm được dùng AFI và SDP.
- Như vậy, AFI có thể giúp báo động sớm hơn các tình trạng thiểu ối, tuy nhiên làm tăng nguy cơ thực hiện can thiệp không cần thiết.
- TRẮC ĐỒ SINH VẬT LÝ (MANNING, 1980)
- Thực hành sản khoa hiện đại về chăm sóc và quản lý thai kỳ nguy cơ cao được hỗ trợ bởi nhiều phương tiện hiệu quả. Cùng với các vũ khí khác, ở những thai kỳ nguy cơ cao, trắc đồ sinh vật lý và trắc đồ sinh vật lý biến đổi được khuyến cáo sử dụng để đánh giá tình trạng sức khỏe thai.
- Trắc đồ sinh vật lý là một quan trắc toàn diện thai nhi trong buồng tử cung.
- Ý tưởng cơ bản của việc thực hiện trắc đồ sinh vật lý (biophysical profile – BPP) là thực hiện việc quan sát và đo lường, nhằm đánh giá một cách tổng thể tình trạng thai nhi (fetal well-being).
- Thay đổi đặc điểm cử động thai là một biểu hiện thường gặp khi thai nhi bị đe dọa. Tuy nhiên, quan sát và ghi nhận cử động thai bởi thai phụ có nhược điểm lớn là chủ quan. BPP nhằm mục đích lượng hóa việc khảo sát các cử động thai trên nhiều phương diện, đồng thời phối hợp với các hai thông tin chủ yếu khác là lượng ối và băng ghi EFM để có được ý niệm toàn diện hơn về tình trạng thai nhi.
| BPP nguyên bản của Manning (1980) gồm 5 thông số, gồm 4 thông số siêu âm bắt buộc và có hay không kèm
theo non-stress test
|
| 5. Non-stress Test |
- Non-stress Test cũng được thực hiện thêm nếu một thành phần nào đó trên siêu âm cho kết quả bất thường. Những tiếp cận gần đây có xu hướng tách riêng các đặc tính trên siêu âm.
- Điểm được tính cho từng đặc tính. Mỗi đặc tính siêu âm được cho 0 điểm nếu không hiện diện, 2 điểm nếu có hiện diện. Nếu NST được thực hiện thì NST bình thường được ghi 2 điểm. Tổng điểm là điểm của BPP. BPP có kết quả ≥ 8 điểm (bao gồm 2 điểm cho thể tích nước ối) được xem là bình thường; 6 điểm là nghi ngờ; ≤ 4 điểm là bất thường và có liên quan đến tử suất chu sinh của thai nhi. Trong BPP, lượng nước ối có thể được khảo sát bởi cả hai cách AFI hay SDP.
| Bảng 1: Biophysical Profile (Manning 1980) |
| Các đặc tính Tiêu chuẩn đánh giá (trong thời gian 30 phút) |
| Cử động hô hấp Có ít nhất một đợt cử động kéo dài hơn 30 giây |
| Cử động thai nhi Có ít nhất 3 cử động của thân hoặc chi |
| Trương lực Có hoạt động co duỗi của chi hoặc thân người hoặc nắm mở bàn tay |
| Thể tích nước ối Bình thường |
- Nghiên cứu đoàn hệ gồm cả tiền cứu và hồi cứu cho thấy trắc đồ sinh vật lý với điểm số thấp sẽ kết hợp với tình trạng nhiễm toan cũng như tăng bệnh suất, tử suất chu sinh và những tổn thương não của thai nhi.
- Tuy nhiên, tổng quan Cochrane (2012) không xác nhận các kết luận này, đồng thời ghi nhận rằng việc sử dụng BPP liên quan đến một sự tăng có ý nghĩa tần suất phải khởi phát chuyển dạ và mổ sanh.
- TRẮC ĐỒ SINH VẬT LÝ BIẾN ĐỔI
- Trắc đồ sinh vật lý biến đổi gồm 2 thành phần:
- Non-stress test
- Thể tích nước ối
- Trắc đồ sinh vật lý biến đổi bao gồm hai thành phần là (1) non-stress test – như một yếu tố tiên lượng trước mắt về tình trạng cân bằng kiềm toan của thai nhi và (2) thể tích nước ối – cho ta tiên lượng xa hơn một chút về chức năng của bánh nhau.
- Cho tới thời gian gần đây, hầu hết các nghiên cứu cũng như y văn vẫn sử dụng AFI như là một phương cách để đánh giá thể tích nước ối trong khuôn khổ của một BPP biến đổi[1].
- Tuy nhiên Hiệp hội các nhà Sản Phụ khoa Hoa Kỳ
- (ACOG) trong hướng dẫn thực hành của mình năm 2014 lại cho thấy việc đo thể tích xoang ối lớn nhất (SDP) vẫn có giá trị tương đương với chỉ số ối khi thực hiện khảo sát sức khỏe thai nhi bằng BPP biến đổi.
- Không mang cùng ý nghĩa với BPP nguyên bản, BPP biến đổi được xem như phương tiện đầu tiên để tầm soát, đánh giá sức khỏe thai nhi trước sinh.
- Nên thực hiện BPP biến đổi ở những thai kỳ nguy cơ cao và đánh giá nó phải dựa vào từng bối cảnh lâm sàng cụ thể.
- Dù có vẻ như trắc đồ sinh vật lý biến đổi là dạng đơn giản của trắc đồ sinh vật lý nguyên bản, nhưng thật ra ý nghĩa của chúng hoàn toàn khác nhau.
- BPP biến đổi được xem như phương tiện đầu tiên để tầm soát, đánh giá sức khỏe thai nhi trước sinh.
- Nên thực hiện BPP biến đổi ở những thai kỳ nguy cơ cao và đánh giá nó phải dựa vào từng bối cảnh lâm sàng cụ thể.
- BPP biến đổi được xem là bình thường khi non-stress test đáp ứng và thể tích nước ối bình thường. BPP biến đổi được xem là bất thường khi non-stress test không đáp ứng hoặc thể tích nước ối bất thường. Khi BPP biến đổi có kết quả bất thường, ta nên đánh giá chi tiết bối cảnh lâm sàng cũng như việc thực hiện các test khác như BPP nguyên bản là cần thiết.
- Cần lưu ý rằng BPP biến đổi cho phép nhận diện nguy cơ.
- Đối với một thai kỳ với kết quả BPP biến đổi bất thường thì việc quản lý tiếp theo nên dựa vào từng bối cảnh lâm sàng cụ thể.
| Bảng 2: Tử suất chu sinh trong vòng một tuần với điểm số BPP | |||
| Kết quả BPP | Giải thích | Tử suất chu sinh trong một tuần nếu không can thiệp | Quản lý |
| 10 / 10
8 / 8 (NST không thực hiện) 8 / 10 (lượng ối bình thường) |
Nguy cơ thai nhi bị ngạt là cực kỳ hiếm | 1 : 1000 | Can thiệp dựa vào các yếu tố khác của mẹ và thai kỳ |
| 8 / 10 (lượng ối bất thường) | Thai nhi có thể bị nguy hại mãn tính | 89 : 1000 | Cần xác định sự nguyên vẹn của màng ối cũng như chức năng thận thai nhi, nếu bình thường thì nên cho sinh ở các thai đủ tháng. Với các thai < 34 tuần nên theo dõi sát và tối ưu hóa sự trưởng thành của thai nhi |
| 6 / 10 (lượng ối bình thường) | Kết quả nghi ngờ, thai có thể bị ngạt | Thay đổi | Cần làm lại test trong vòng 24 giờ |
| 6 / 10 (lượng ối bất thường) | Thai nhi nhiều khả năng bị ngạt | 89 : 1000 | Cho sinh ở thai đủ tháng, thai < 34 tuần cần theo dõi sát và tối ưu hóa sự trưởng thành của thai nhi |
| 4 / 10 | Khả năng cao thai nhi bị ngạt | 91 : 1000 | Chấm dứt thai kỳ |
| 2 / 10 | Thai nhi hầu như chắc chắn bị ngạt | 125 : 1000 | Chấm dứt thai kỳ |
| 0 / 10 | Thai nhi chắc chắn bị ngạt | 600 : 1000 | Chấm dứt thai kỳ |
- TÀI LIỆU ĐỌC THÊM
- SOGC. Fetal health surveillance: Antepartum and intrapartum consensus guideline. September, 2007.
- Antepartum fetal surveillance. Practice bulletin, ACOG 2014.
- Peter A Gearhart. Medscape 2015. Sowmya, 2017. ↑
Để lại một bình luận