Điều trị nội khoa u xơ-cơ tử cung
Âu Nhựt Luân
Một khi đã xác định được vấn đề chủ, chọn lựa điều trị thích hợp phải được dựa trên:
- Điều trị này có giải quyết được một cách hiệu quả vấn đề chủ hay không?
- Có yếu tố ủng hộ hay chống đối việc chọn lựa điều trị này không?
Do khả năng u sẽ thoái triển khi vào mãn kinh, nên có thể căn cứ vào mức độ biểu hiện của vấn đề chủ mà người phụ nữ có thể chọn lựa chờ đợi đến thời điểm bắt đầu mãn kinh để quyết định có điều trị hay không.
Các chứng cứ cho thấy rằng có khoảng 3-7% các u xơ-cơ tử cung quan sát thấy ở độ tuổi tiền mãn kinh sẽ thoái triển sau 6 tháng đến 3 năm. Hầu hết các phụ nữ đều cảm nhận được sự thoái triển của u xơ-cơ tử cung sau khi đã bước vào mãn kinh. Do khả năng u sẽ thoái triển khi vào mãn kinh, nên nếu mức độ biểu hiện của vấn đề chủ không quá nghiêm trọng cần can thiệp ngay, người phụ nữ có thể chọn lựa chờ đợi đến thời điểm bắt đầu mãn kinh. Ở thời điểm mãn kinh đã xác lập, căn cứ vào tiến triển của khối u để quyết định có điều trị hay không.
U xơ-cơ tử cung không phải là chống chỉ định của điều trị nội tiết thay thế hậu mãn kinh, dù rằng nó có thể làm cho u xơ-cơ tử cung lớn lên trở lại và có thể kèm theo triệu chứng lâm sàng.
Các giải pháp nội khoa hiện đại dựa trên nền tảng điều trị nội tiết, thụ thể và gene.
Cho đến tận cuối thập niên trước, giá trị của các giải pháp nội khoa cho u xơ-cơ tử cung vẫn còn bị nghi ngờ do tính hạn chế của chúng. Các hạn chế này đến từ hiệu quả không cao của điều trị nội khoa và các tác dụng phụ của các giải pháp nội khoa.
Việc nhìn nhận vai trò của điều trị nội khoa là rất quan trọng. Tần suất phổ biến của u xơ-cơ tử cung, tỉ lệ không nhỏ các khối u xơ-cơ tử cung gây ra các vấn đề chủ đòi hỏi phải được giải quyết thúc đẩy việc tìm kiếm các giải pháp nội khoa hay các giải pháp ít xâm lấn hơn so với điều trị ngoại khoa.
Hiện nay, điều trị nội khoa đã trở nên thuyết phục hơn, nhờ vào các tiến bộ trong hiểu biết về bệnh sinh và bệnh học của bệnh lý này. Các giải pháp nội khoa hiện đại dựa trên nền tảng điều trị nội tiết, thụ thể và gene.
Trong pha noãn, estrogen có tác dụng điều hòa lên
(upregulation) trên cả thụ thể estrogen (ER) lẫn thụ thể
progesterone (PR). Điều này dẫn đến hệ quả là thúc đẩy phân chia nguyên nhiễm của các tế bào nhạy cảm với steroid sinh dục trong pha hoàng thể. Trên cơ sở đó, tất cả mọi liệu pháp nội tiết đều nhắm vào hai steroids sinh dục này.
LIỆU PHÁP VỚI STEROIDS SINH DỤC
| Mục tiêu bài giảng | |
Sau khi học xong, sinh viên có khả năng:
|
|
| Điều trị u xơ-cơ tử cung là điều trị dựa trên vấn đề chủ. | |
Thuốc tránh thai nội tiết có thể làm giảm lượng máu kinh trong một khoảng thời gian điều trị ngắn hạn.
Không có bằng chứng để nói rằng các thuốc tránh thai nội tiết estrogen-progestogen đường uống (COC) thúc đẩy u xơ-cơ tử cung phát triển thêm. Hiện diện của u xơ-cơ tử cung không phải là chống chỉ định của COC.
Hơn nữa, COC có thể tạm thời giúp làm giảm lượng máu hành kinh, với một điều trị ngắn hạn, và có thể trì hoãn sự phát triển của u xơ-cơ tử cung nhờ vào sự có mặt của progestin trong công thức.
Progestin điều hòa giảm cả thụ thể estrogen (ER) lẫn thụ thể progesterone (PR) trong u xơ-cơ tử cung.
Progesterone và progestin không tác dụng như nhau trên u xơ-cơ tử cung.
Cả progesterone tự nhiên lẫn progestin đều có thể gây teo nội mạc, và vì thế có tác dụng giảm chảy máu khi có u xơ- cơ tử cung.
Tuy nhiên, progesterone tự nhiên làm tăng epidermal growth factor (EGF), là chất có tác dụng thức đẩy u xơ-cơ tử cung phát triển, đồng thời ức chế insulin-like growth factor-1 (ILGF1) là chất có tác dụng ức chế phát triển u xơ-cơ tử cung.
Trong khi đó, progestin (progestogen) điều hòa giảm cả ER lẫn PR trong u xơ-cơ tử cung. Điều hòa giảm trên ER và PR này của progestogen cho phép nó có điều hòa sinh học trong u và có tác dụng ức chế tăng trưởng các u xơ-cơ tử cung.
Dụng cụ tử cung phóng thích chậm levonorgestrel (LNG- IUS) có hiệu quả trong việc làm giảm lượng máu kinh ở các phụ nữ có rong huyết có u xơ-cơ tử cung đi kèm, dù rằng LNG-IUS không làm giảm thể tích của khối u-xơ tử cung.
Cơ sở dữ liệu hiện hữu cũng chứng minh rằng progestogen không có hiệu quả trong việc làm giảm thể tích của u xơ- cơ tử cung.
Vì thế, không có chỉ định dùng progestogen để điều trị u xơ-cơ tử cung với mục đích này.
LIỆU PHÁP VỚI CÁC CHẤT TƢƠNG TỰ GnRH: GnRH ĐỒNG VẬN VÀ GnRH ĐỐI VẬN
Dưới tác dụng liên tục và kéo dài của GnRH đồng vận, buồng trứng không sản xuất estrogen, gây thoái triển các u xơ-cơ tử cung.
Các chế phẩm đồng vận của Gonadotropin-Releasing Hormone (GnRHa) hiện có gồm xịt mũi, tiêm dưới da và dạng phóng thích dài.
Cơ sở của sử dụng GnRHa cho điều trị u xơ-cơ tử cung là việc dùng GnRHa liên tục sẽ gây ra hiện tượng nội hóa các thụ thể của GnRH tại tuyến yên, dẫn đến việc giải mẫn cảm kéo dài của tuyến yên với GnRH. Tuyến yên bị giải mẫn cảm không còn khả năng phóng thích FSH, dẫn đến hệ quả là không còn gây ra được phát triển noãn nang tại buồng trứng và do đó triệt tiêu nguồn estrogen nội sinh.
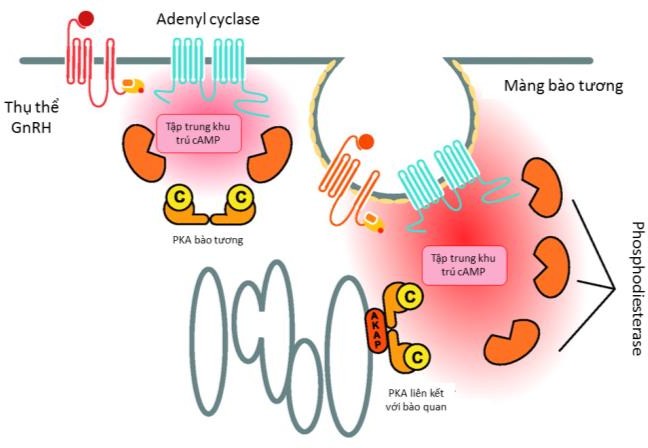
Hình 1: Sơ đồ giải thích hiện tượng nội hóa các thụ thể màng kiểu GCPR của GnRH khi chịu tác động kéo dài của GnRH đồng vận. Thụ thể bị nội hóa không còn đáp ứng với hormone GnRH
Nguồn: physrev.physiology.org
Một cách tổng quát, sau 3 tháng điều trị với GnRHa, thể khối của các u xơ-cơ tử cung sẽ giảm đến 50% so với thể khối trước điều trị.
Việc điều trị kéo dài GnRHa gây ra tình trạng thiếu hụt kéo dài estrogen và progesterone, dẫn đến các hệ quả nghiêm trọng về dự trữ calcium xương và nguy cơ tim mạch. Do các tác dụng phụ này của tình trạng không có estrogen gây bởi GnRHa, điều trị GnRHa bị giới hạn về thời gian, với các khoảng nghỉ bắt buộc.
Hầu hết các khối u xơ-cơ tử cung sẽ phát triển trở lại ngay sau khi ngưng GnRHa. Khoảng thời gian đủ để u xơ-cơ tử cung phát triển trở lại không dài hơn 12 tuần.
Hỗ trợ bằng estrogen (estrogen add-back) nhằm có thể kéo dài hơn thời gian điều trị bằng GnRHa chưa được chứng minh là có lợi. Hỗ trợ bằng progestin (progestin add-back) nhằm có thể kéo dài hơn thời gian điều trị bằng GnRHa cho thấy có những tác dụng bất lợi trên thể khối của u xơ- cơ tử cung.
GnRHa được chỉ định khi:
- Muốn giảm thể khối u tạm thời, nhằm thay đổi phương thức phẫu thuật
- Muốn giải quyết tạm thời tình trạng chảy máu liên quan đến u xơ-cơ tử cung
Như vậy việc điều trị với GnRHa là một điều trị tạm thời, nhằm chuẩn bị cho một điều trị khác. Không có đủ cơ sở ủng hộ cho việc xem điều trị bằng GnRHa như một điều trị chính yếu và duy nhất trong u xơ-cơ tử cung.
Do làm giảm rất nhanh và đáng kể thế khối u xơ-cơ tử cung, nên GnRHa được dùng để chuẩn bị cho phẫu thuật, và có thể làm thay đổi cục diện và phương pháp phẫu thuật, như có thể biến một cuộc mổ từ mở bụng hở sang nội soi hay sang mổ qua đường âm đạo.
GnRHa cũng thường được dùng như một biện pháp làm giảm thiếu máu liên quan đến u xơ-cơ tử cung.
Đối vận của GnRH đường tiêm cũng gây tình trạng thiếu hụt estrogen, nhưng với thời gian bắt đầu có hiệu quả nhanh hơn.
Đối vận của Gonadotropin-Releasing Hormone (GnRH antagonist) tác dụng bằng cách cạnh tranh với GnRH trên thụ thể của nó tại tuyến yên. Sự cạnh tranh này làm cho thụ thể không còn tiếp nhận GnRH hạ đồi. Hệ quả là một tình trạng tê liệt trong phóng thích cả hai loại gonadotropin tuyến yên (FSH và LH). Không có FSH, buồng trứng không thể sản xuất được estrogen từ các noãn nang.
Ưu điểm quan trọng nhất của điều trị u xơ-cơ tử cung với GnRH anta đường tiêm cổ điển là tránh được hiệu ứng dội (flare-up) 1 xảy ra khi bắt đầu GnRH a. Do tránh được thời gian hiệu ứng dội, về mặt lý thuyết, điều trị bằng GnRH anta sẽ bắt đầu có tác dụng sớm hơn nếu so với GnRHa.
Ngoài khác biệt về thời điểm bắt đầu có hiệu quả, mọi vấn đề khác liên quan đến việc điều trị u xơ-cơ tử cung bằng GnRH anta đường tiêm cổ điển không khác biệt so với điều trị bằng GnRH a 2.
Phân tử GnRH anta mới, dùng qua đường uống, cho phép đạt được cùng hiệu quả như đường tiêm, nhưng cho phép kiểm soát được mức giảm estrogen lưu hành.
Khác biệt quan trọng nhất giữa GnRH đồng vận và đối vận là hiện tượng giải mẫn cảm tuyến yên dưới GnRH đồng vận. GnRH đối vận phong bế các thụ thể GCPR, nhưng bằng cách chiếm dụng có thời hạn. Khi không còn chiếm dụng nữa, thì ngay sau đó, tế bào tuyến yên sẽ nhạy cảm trở lại với GnRH tuyến yên.
Tùy theo hàm lượng GnRH đối vận mà các thụ thể GCPR màng sẽ bị chiếm dụng khác nhau. Tỉ lệ thụ thể GCPR bị chiếm dụng quyết định khả năng còn nhạy hay không với kích thích bằng GnRH từ hạ đồi.
Phân tử GnRH anta mới cho phép dùng qua đường uống, với liều lượng thay đổi, thỏa được các mục tiêu là khống chế ở mức mong muốn chế tiết FSH tuyến yên, qua đó là khống chế ở mức mong muốn hoạt động chế tiết estrogen của buồng trứng. Như vậy, khi dùng GnRH anta thế hệ mới, các vấn đề liên quan đến thiếu estrogen sẽ được khắc phục.
1 Hiệu ứng dội xảy ra trong vài ngày đầu sau GnRHa. GnRHa gây đáp ứng tăng tiết FSH và LH ngay sau tiêm các liều đầu, trước khi làm cho các thụ thể của nó ở tế bào tuyến yên rơi vào tình trạng nội hóa. Tiến trình giải mẫn cảm tuyến yên bằng GnRHa chỉ có thể hoàn tất sau khoảng 10-14 ngày GnRHa.
2 Lưu ý rằng điều trị bằng GnRH anta có thành giá cao hơn điều trị bằng GnRHa rất nhiều (khoảng 10 lần cao hơn) (theo giá thị trường 2016)
TRIỆT TIÊU ESTROGEN BẰNG CÁC CHẤT ỨC CHẾ AROMATASE
Aromatase P450 là một enzyme quan trọng trong chu trình sinh tổng hợp steroid tại nang noãn. Dưới tác dụng của FSH, tại tế bào hạt, aromatase P450 xúc tiến quá trình thơm hóa dihydroepiandrostenedione (đến từ tế bào vỏ ở lớp ngoài nang noãn) thành estrone. Estrone sau đó sẽ được chuyển đổi thuận nghịch thành estradiol, một estrogen chủ lực.
Buồng trứng là nguồn cung cấp chủ yếu estrogen. Ức chế hoạt động chuyển đổi tổng hợp estrogen tại buồng trứng sẽ làm cho estrogen lưu hành gần như bị triệt tiêu.
Nghiên cứu trên chính các tế bào cơ trơn tử cung còn cho thấy rằng tự thân các tế bào cơ trơn cũng sản xuất estrogen thông qua hoạt động của aromatase P450 để đảm cho sự tăng trưởng của chúng.
Cơ sở để dùng các chất ức chế Aromatase trong điều trị u xơ-cơ tử cung là triệt tiêu estrogen ngoại vi cũng như triệt tiêu estrogen tại chỗ. Qua đó, làm cho u xơ-cơ tử cung không thể phát triển. Như vậy, cơ sở để sử dụng chất ức chế aromatase là tương tự với GnRHa hay GnRH anta.
Chất ức chế Aromatase thường dùng nhất là Letrozole.
So sánh với liệu trình điều trị 3 tháng bằng GnRHa, liệu trình điều trị 12 tuần bằng letrozole cho cùng hiệu quả trên thông số giảm kích thước u xơ-cơ tử cung, nhưng ít tác dụng phụ khó chịu liên quan đến tình trạng thiếu hụt estrogen hơn.
Hiện nay, vẫn chưa có đủ chứng cứ ủng hộ việc xem các chất ức chế aromatase như là một điều trị có thể dùng đơn độc và dài hạn cho u xơ-cơ tử cung.
CHẤT ĐIỀU HÒA CHỌN LỌC THỤ THỂ PROGESTERONE (SELECTIVE PROGESTERONE RECEPTOR MODULATORS) (SPRM)
Các nghiên cứu hóa mô miễn nhiễm cho thấy rằng có một sự gia tăng đáng kể các thụ thể ER và PR tại các tế bào của u xơ-cơ tử cung, đồng thời có sự “đối thoại chéo” giữa ER và PR.
Các thông tin hiện hữu cũng đã cho biết rằng khối u xơ-cơ tử cung tăng trưởng nhiều nhất trong giai đoạn phân tiết của chu kỳ kinh nguyệt, và cũng cho biết rằng progesterone ngoại sinh làm gia tăng phân chia nguyên nhiễm tại tế bào u xơ-cơ tử cung. Các nghiên cứu sử dụng steroid để add-back cho điều trị với GnRHa cũng cho thấy rằng khi add-back bằng progestogen sẽ vô hiệu hóa hiệu quả của điều trị GnRHa.
Progesterone là yếu tố chủ lực cho phát triển của u xơ-cơ tử cung. Khống chế được ảnh hưởng của progesterone trên u xơ-cơ tử cung có thể giúp kiểm soát được bệnh lý này.
Các chất điều hòa thụ thể progesterone (SPRM) có khả năng gắn kết rất mạnh trên PR và có thể mang lại các tác dụng đồng vận, đối kháng, hay hỗn hợp trên các mô đích khác nhau của progesterone.
Hai loại SPRM được nghiên cứu rất nhiều cho điều trị u xơ-cơ tử cung là Mifepristone và Ulipristal acetate (UPA). Nếu như Mifepristone hầu như sở hữu đơn thuần hoạt tính kháng progesterone, thì trái lại các SPRM khác như UPA
lại sở hữu một hoạt tính hỗn hợp giữa đồng vận và đối kháng với progesterone.
Cho đến nay, rất nhiều nghiên cứu xác nhận hiệu quả của SPRM trên sự thoái triển của u xơ-cơ tử cung và trên giảm chảy máu tử cung có liên quan đến u xơ-cơ tử cung.
Các kết quả không giống nhau cho mifepristone và UPA.
Hiệu quả của mifepristone trên việc làm giảm thể khối u xơ-cơ tử cung cũng như làm giảm các triệu chứng có liên quan với u xơ-cơ tử cung là rõ ràng.
Mifepristone là một SPRM có tác dụng đơn thuần đối vận với progesterone. Mifepristone làm giảm số lượng PR tại mô cơ trơn tử cung và u xơ-cơ tử cung. Cơ chế chính xác vì sao mifepristone làm giảm thể khối của u xơ-cơ tử cung vẫn còn chưa sáng tỏ.
Hiệu quả của mifepristone trên việc làm giảm thể khối u xơ-cơ tử cung cũng như làm giảm các triệu chứng có liên quan với u xơ-cơ tử cung là rõ ràng. Một phân tích gộp (2013) trên 11 RCT cho phép khuyến nghị một liệu trình từ 3 đến 6 tháng với liều dùng hàng ngày 2.5 mg mifepristone.
Có nhận định cho rằng mifepristone có thể gây tăng sinh không điển hình của tuyến nội mạc tử cung (atypical endometrial hyperplasia). Tuy nhiên, các biến đổi này có thể hồi phục hoàn toàn sau liệu trình.
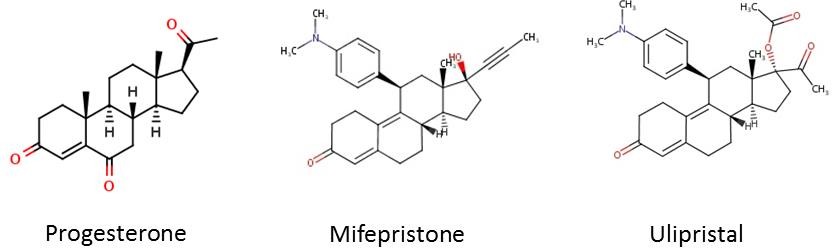
Hình 2: So sánh phân tử progesterone với phân tử mifepristone và với phân tử ulipristal
Cấu tạo vòng A tương đồng cho phép các SPRM gắn vào receptor của progesterone và điều hòa trên thụ thể này
Nguồn: Bộ môn Phụ Sản, ĐH Y Dược TP HCM
Hiệu quả của UPA trên việc làm giảm chảy máu có liên quan với u xơ-cơ tử cung là rõ ràng.
So với GnRHa, liệu pháp với UPA ít tác dụng phụ hơn, và mang lại một hiệu quả kéo dài hơn.
UPA là một SPRM, và tương tự như mifepristone, nó cũng có tác dụng chống phát triển trên các tế bào cơ trơn tử cung và trên u xơ-cơ tử cung.
Trong điều trị u xơ-cơ tử cung với triệu chứng chủ là chảy máu, khi so với GnRHa, UPA có khả năng kiểm soát chảy máu tương đương, làm giảm thể khối u xơ-cơ kém hơn, và không phát triển trở lại trong vòng 6 tháng sau khi ngưng liệu trình UPA.
Tác dụng phụ về vận mạch kiểu bốc hỏa ít gặp hơn trong điều trị với UPA.
UPA cũng có thể gây ra các biến đổi trên nội mạc tử cung làm cho các nhà giải phẫu bệnh học nhầm lẫn với tăng sinh không điển hình tuyến nội mạc tử cung. Các biến đổi này có thể hồi phục hoàn toàn sau liệu trình. Cần cung cấp thông tin về việc đang dùng UPA cho nhà giải phẫu bệnh.
CÁC ĐIỀU TRỊ CÓ THỂ CÓ HIỆU QUẢ NHƢNG KHÔNG NÊN DÙNG
Danazol có thể có tác dụng trong giảm thể khối u, nhưng hiệu quả này không bù đắp được cho tác dụng phụ gây nam hóa của danazol.
| Bảng 1: So sánh Ulipristal acetate và Leuprolide acetate | |||
| UPA 5 mg | UPA 10 mg | Leuprolide acetate | |
| Giảm chảy máu nặng (%) | 90 | 98 | 89 |
| Thời gian cần để ngưng chảy máu (ngày) | 7 | 5 | 21 |
| Mức giảm thể khối so với thể khối trước điều trị (%) | 20 | 22 | 47 |
| Bốc hỏa (%) | 11 | 10 | 40 |
| Duy trì hiệu quả sau ngưng liệu trình | Đến 6 tháng hay hơn nữa | 12 tuần | |
Danazol là một androgen, dẫn xuất của 17-α ethinyl testosterone.
Danazol cạnh tranh với các steroid sinh dục và không sinh dục trên các thụ thể của chúng ở các mức độ khác nhau thuộc trục.
Tương tự như COC, danazol làm giảm sản xuất estrogen từ buồng trứng bằng cách làm giảm gonadotropin tuyến yên.
 Danazol có thể làm giảm thể khối u đến 20-25%. Tác dụng dài hạn của danazol cũng chỉ ở mức trung bình, và không vượt trội hơn so với các điều trị khác.
Danazol có thể làm giảm thể khối u đến 20-25%. Tác dụng dài hạn của danazol cũng chỉ ở mức trung bình, và không vượt trội hơn so với các điều trị khác.
Tuy nhiên, vấn đề quan trọng nhất của danazol là tác dụng phụ. Tác dụng nam hóa của danazol là rất nhiều, trong đó có khàn giọng không hồi phục.
Hiệu quả làm giảm thể khối u xơ-cơ của chất điều hòa chọn lọc thụ thể với estrogen (Selective Estrogen Receptor Modulators) (SERM) không được chứng minh.
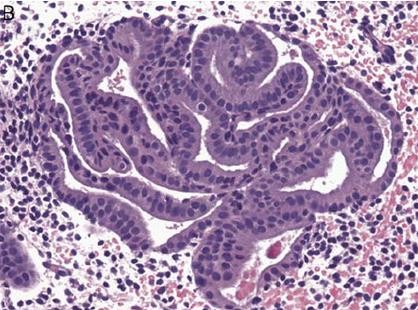
Hình 3: Biến đổi nội mạc tử cung sau điều trị u xơ-cơ tử cung với SPRM Các biến đổi với đặc tính tương tự nhưng không hoàn toàn giống như tăng sinh nội mạc tử cung.
Cần thông báo cho nhà giải phẫu bệnh biết về liệu trình điều trị để tránh nhầm lẫn
Nguồn: researchgate.net
SERM là các phân tử không steroid gắn vào ER, gây tác dụng đồng vận hay đối vận với estrogen, có tính chuyên biệt mô. Vì thế, SERM được kỳ vọng có tác dụng trên u xơ-cơ tử cung.
Trong các SERM, raloxifene là phân tử được khảo sát nhiều nhất do ái lực trên cơ tử cung. Các nghiên cứu đã không chứng minh được rằng raloxifene đơn độc có khả năng làm giảm thể khối của u xơ-cơ tử cung.
TÀI LIỆU ĐỌC THÊM
1. Obstetrics and gynecology 8th edition. Tác giả Beckmann. Hợp tác xuất bản với ACOG. Nhà xuất bản Wolters Kluwer Health 2018.
TÀI LIỆU THAM KHẢO CHÍNH
1. SOGC. The Management of Uterine Leiomyomas. SOGC clinical practice guideline. No. 318, February 2015.
Để lại một bình luận