Công cụ đánh giá tăng trưởng của thai nhi trong tử cung
Đánh giá phát triển bào thai trong tử cung bằng biểu đồ tăng trưởng theo tham chiếu (references) Đánh giá phát triển bào thai trong tử cung bằng chuẩn chỉ định (standards)
BIỂU ĐỒ TĂNG TRƯỞNG DÙNG THAM CHIẾU THEO DÂN SỐ (REFERENCES)
Giá trị sinh trắc thai nhi không theo phân phối chuẩn
Số liệu sinh trắc thai trong dân số chung không theo phân phối chuẩn.
Chúng được khảo sát bằng trung vị và độ lệch chuẩn (standard deviation).
Biểu đồ dựa trên tham chiếu sử dụng các thông số tham chiếu thu được từ một dân số nhất định
Trong thống kê, số liệu thu thập được được phân phối theo một kiểu nhất định. Số liệu về sinh trắc học của bào thai trong dân số chung không theo phân phối chuẩn. Vì thế, khảo sát tình trạng tăng trưởng bào thai phải được thực hiện bằng một biểu đồ, trong đó thể hiện trung vị (median) của sinh trắc, và các khoảng một hay hai độ lệch chuẩn.
Ứng dụng vào theo dõi tình trạng thai, thông số sinh trắc thai được thể hiện trên một biểu đồ được dựng bởi:
- Trục hoành, có đơn vị là tuổi thai tính bằng tuần lễ tròn vô kinh đã trải qua
- Trục tung thể hiện giá trị (value) của thông số đang muốn đánh giá
- Các đường bách phân vị (percentile) dùng để so sánh giá trị đã có với số liệu thống kê đã biết về dân số đã khảo sát trước đó: 3rd, 10th, 50th, 90th và 97th percentile.
50th percentile là đường nối các giá trị trung vị của dân số được khảo sát trước đó
nth percentile là đường nối các giá trị mà n % dân số khảo sát có giá trị khảo sát được nằm dưới giá trị này
90th percentile trùng với + 1 độ lệch chuẩn, có nghĩa là có đến 90% dân số khảo sát có giá trị khảo sát được nằm bên dưới giá trị này
97th percentile trùng với + 2 độ lệch chuẩn, có nghĩa là có đến 97% dân số khảo sát có giá trị khảo sát được nằm bên dưới giá trị này
10th percentile trùng với – 1 độ lệch chuẩn, có nghĩa là chỉ có 10% dân số khảo sát có giá trị khảo sát được nằm bên dưới giá trị này
3rd percentile trùng với – 2 độ lệch chuẩn, có nghĩa là chỉ có 3% dân số khảo sát có giá trị khảo sát được nằm bên dưới giá trị này
Như vậy, nếu muốn đánh giá giá trị của một thông số so với dân số chung bằng biểu đồ thể hiện bằng các percentile, thì phải thỏa các điều kiện:
2 điều kiện để sử dụng biểu đồ tăng trưởng bào thai:
- Đối tượng nằm trong dân số khảo sát
- Tôn trọng các mốc tính
- Có được biểu đồ của dân số chung. Đối tượng khảo sát phải là thành phần trong dân số tham chiếu đã được khảo sát. Khảo sát sinh trắc của thai nhi Việt Nam thì phải dùng biểu đồ vẽ bằng số liệu tham chiếu có từ các thai nhi Việt Nam.
- Phải áp dụng các tiêu chuẩn đã được dùng khi thiết kế xây dựng biểu đồ. Ví dụ như biểu đồ được xây dựng trên trục hoành là số tuần tuổi thai tròn đã qua thì khi áp dụng biểu đồ, tuổi thai phải được tính bằng số tuần tròn đã qua, chẳng hạn như giá trị đo được ở tuổi thai 36 tuần và 6 ngày thì phải được vẽ vào điểm có hoành độ là 36 tuần, chứ không được phép vẽ vào điểm có hoành độ là 37 tuần. Như vậy điều kiện rất quan trọng để vẽ biểu đồ là phải biết chính xác tuổi thai, qua các thông tin sớm trong thai kỳ.
Việt Nam chưa có biểu đồ tăng trưởng thai dựa trên số liệu tham chiếu của riêng mình.
Trong điều kiện thực hành nước ta hiện nay, chúng ta hiện không có dữ liệu tham chiếu quốc gia về sinh trắc thai, vì thế không thể xây dựng được biểu đồ tăng trưởng thai cho riêng Việt Nam. Muốn đánh giá tăng trưởng bào thai bằng biểu đồ tham chiếu, phải tìm được một biểu đồ gần với chúng ta nhất, và phải chấp nhận việc đánh mất tính tin cậy của biểu đồ mà chúng ta định dùng.
Tại miền nam Việt Nam, bệnh viện Phụ Sản Từ Dũ có một số liệu khá lớn về sinh trắc. Các số liệu này khá gần với số liệu tham chiếu thu thập được bởi Norio Shinozuka trên dân số thành phố Tokyo năm 1994. Vì thế, có thể tạm chấp nhận sử dụng biểu đồ sinh trắc dựng trên số liệu của Tokyo vào năm 1994 để đánh giá tăng trưởng cho thai nhi Việt Nam.
Nhiều máy siêu âm hiện nay trang bị các số liệu từ kho dữ liệu của Hadlock. Các số liệu tham chiếu của Hadlock này khá xa lạ so với cơ sở dữ liệu của bệnh viện Phụ Sản Từ Dũ, và có chiều hướng lớn hơn số liệu sinh trắc của thai nhi Việt Nam. Vì thế, khi sử dụng biểu đồ của Hadlock, chúng ta có nhiều nguy cơ chẩn đoán quá tay là thai nhi bị nhỏ hay bị chậm tăng trưởng, trong khi đó, bản chất nó là một thai nhi Việt Nam đang tăng trưởng bình thường.
Biểu đồ sinh trắc thai theo số liệu tham chiếu của Shinozuka
Norio Shinozuka 1 xây dựng hệ thống các biểu đồ thể hiện các giá trị khảo sát riêng rẽ. (Tokyo, 1994)
Norio Shinozuka xây dựng hệ thống các biểu đồ thể hiện các giá trị khảo sát riêng rẽ của đường kính lưỡng đỉnh thai (Biparietal Diameter) (BPD), chiều dài xương đùi (Femur Length) (FL), chu vi bụng (Abdominal Circumference) (AC). Cuối cùng là biểu đồ thể hiện trọng lượng thai ước tính (Estimated Fetal Weight) (EFW) theo công thức của riêng mình, dựa trên số liệu của mình.
Khi dùng biểu đồ của Shinozuka, phải dùng các giá trị đơn lẽ để điền vào biểu đồ, từ đó kết luận xem giá trị có được tương ứng với percentile nào của tuổi thai xác định đó.
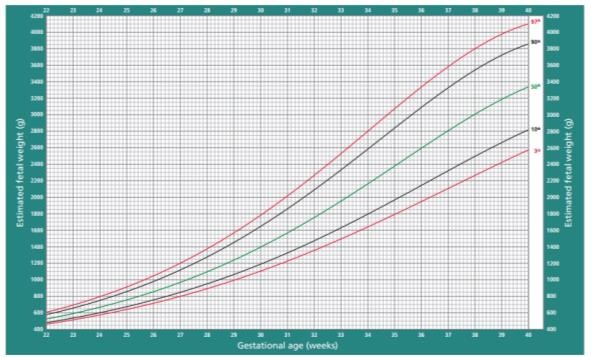
Hình 1: Các biểu đồ của Norio Shinozuka
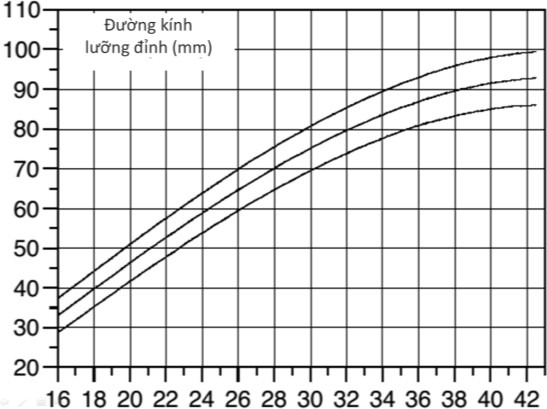
Hình 1a: Biểu đồ của BPD (mm) (3rd, 50th và 97th centile)
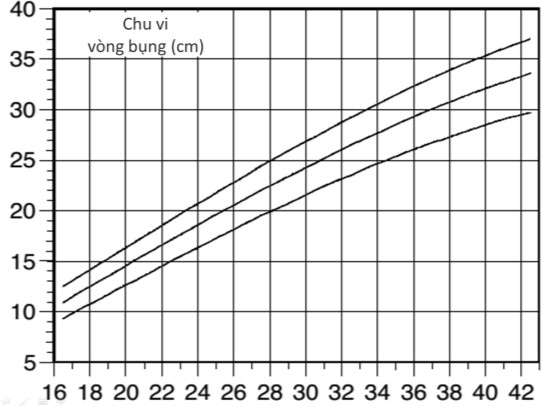
Hình 1b: Biểu đồ của AC (cm) (3rd, 50th và 97th centile)
1 Norio Shinozuka, Takashi Nakamura, Munehiro Hirayama. Standard Growth Curve of Japanese using Non-Linear Growth Model . Tokyo Metropolitan Government Maternal and Child Health Service Center. Tokyo Research Network of Perinatal Medicine. Acta Neanatoligica Japonica 30(3)433-441,1994
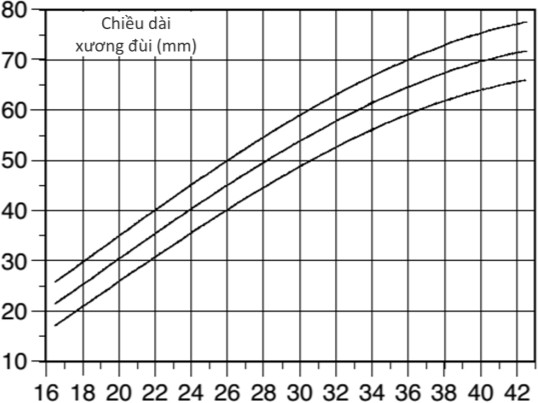
Hình 1c: Biểu đồ của chiều dài xương đùi (mm) (3rd, 50th và 97th centile)
Không sử dụng EFW được tính bởi một máy siêu âm bất kỳ hay một công thức bất kỳ để điền vào biểu đồ EFW của Shinozuka.
Biểu đồ EFW của Shinozuka chỉ được điền vào bởi giá trị của lượng thai tính bằng công thức của Shinozuka.
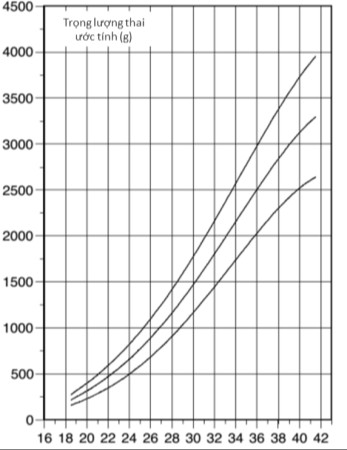 Trọng lượng thai ước tính bằng một công thức khác với công thức của Shinozuka phải được điền vào biểu đồ EFW được xây dựng bằng chính công thức mà nó đã dùng để tính EFW.
Trọng lượng thai ước tính bằng một công thức khác với công thức của Shinozuka phải được điền vào biểu đồ EFW được xây dựng bằng chính công thức mà nó đã dùng để tính EFW.
Hình 2:
Biểu đồ của trọng lượng thai ước tính (gram)
3rd, 50th và 97th percentile
Nguồn của hình 1 và hình 2: Norio Shinozuka, Takashi Nakamura, Munehiro Hirayama. Standard Growth Curve of Japanese using Non-Linear Growth Model . Tokyo Metropolitan Government Maternal and Child Health Service Center. Tokyo Research Network of Perinatal Medicine. Acta Neanatoligica Japonica 30(3)433- 441,1994
Vì thế, ví dụ như trong trường hợp chúng ta có một EFW cho bởi một máy siêu âm dùng công thức Hadlock để tính thì chúng ta buộc phải dùng biểu đồ EFW của Hadlock.
Tuy nhiên, số liệu của dân số mà Hadlock khảo sát không phù hợp với cơ sở dữ liệu Việt Nam, và đòi hỏi bạn phải hết sức thận trọng trong diễn giải kết quả và trong kết luận, nhất là kết luận thai có giới hạn tăng trưởng trong tử cung.
Diễn giải kết quả biểu đồ tăng trưởng dựa theo biểu đồ theo số liệu tham chiếu của dân số
Khi vẽ vào biểu đồ tăng trưởng, điểm ghi sẽ rơi vào một trong các vùng xác định bởi các đường percentile.
10th percentile và 90th percentile là lần lượt các điểm cắt cho tầm soát thai nhỏ và thai to.
- Điểm ghi rơi vào bên dưới 10th percentile thể hiện rằng giá trị của trị số đo được ở thai nhi mà bạn đang muốn khảo sát thấp hơn (nhỏ hơn) so với giá trị mà bên dưới đó 10% dân số khảo sát đã được đo đã nhận. Nói cách khác, đây có thể là một thai nhỏ.
- Điểm ghi rơi vào bên trên 90th percentile thể hiện rằng giá trị của trị số đo được ở thai nhi mà bạn đang muốn khảo sát cao hơn (lớn hơn) so với giá trị mà bên dưới đó 90% dân số khảo sát đã được đo đã nhận. Nói cách khác, đây có thể là một thai to.
10th percentile và 90th percentile thường được dùng cho mục đích tầm soát và cảnh báo.
ĐÁNH GIÁ TĂNG TRƯỞNG THAI THEO CÁC CHUẨN MỰC CHỈ ĐỊNH INTERGROWTH-21st
Thực ra, các thông số sinh trắc thai nhi không khác biệt nhiều theo yếu tố chủng tộc hay địa lý
Các dân số khác nhau có phát triển của các thông số sinh trắc chuẩn như nhau.
Một điểm ghi duy nhất, hay giá trị nằm ở 10th percentile hay 90th percentile chưa đủ cho khẳng định chẩn đoán thai nhỏ hay thai to. Chúng có ý nghĩa cảnh báo.
3rd percentile và 97th percentile thường được dùng như là điểm cắt cho chẩn đoán.
- Điểm ghi rơi vào bên dưới 3rd percentile thể hiện rằng giá trị của trị số đo được ở thai nhi mà bạn đang muốn khảo sát thấp hơn (nhỏ hơn) so với giá trị mà bên dưới đó 3% dân số khảo sát đã được đo đã nhận. Nói cách khác, đây có thể là một thai có kích thước rất nhỏ. So với dân số đã khảo sát khi xây dựng biểu đồ, thì có đến 97% dân số đó có kích thước lớn hơn em bé mà bạn đang khảo sát.
- Điểm ghi rơi vào bên trên 97th percentile thể hiện rằng giá trị của trị số đo được ở thai nhi mà bạn đang muốn khảo sát cao hơn (lớn hơn) so với giá trị mà bên dưới đó 97% dân số khảo sát đã được đo đã nhận. Nói cách khác, đây có thể là một thai có kích thước rất to. So với dân số đã khảo sát khi xây dựng biểu đồ, thì chỉ có 3% dân số đó có kích thước lớn hơn em bé mà bạn đang khảo sát.
3rd percentile và 97th percentile thường được dùng cho mục đích xác lập chẩn đoán thai giới hạn tăng trưởng trong tử cung hay thai to.
Một điểm ghi duy nhất, hay giá trị nắm ở 3rd percentile hay 97th percentile chưa đủ cho khẳng định chẩn đoán thai giới hạn tăng trưởng trong tử cung hay thai to.
Dạng của biểu đồ có ý nghĩa hơn là vị trí điểm ghi. Cần phải có nhiều điểm ghi để có ý niệm về tăng trưởng bào thai.
Thai nhi là một thực thể động, phát triển, tùy thuộc vào nhiều yếu tố như dinh dưỡng, di truyền, epigenetic, nên chỉ một điểm ghi rơi vào một vùng nào đó thì không đủ để dẫn đến thiết lập chẩn đoán.
Thông thường, dạng của biểu đồ, càng đi lên, hay càng đi xuống, rồi cắt các đường percentile, hay biểu đồ bị gãy và chuyển hướng là những biểu đồ thể hiện ý nghĩa bệnh lý.
Các dạng biểu đồ song song với các percentile thường ít có ý nghĩa bệnh lý, cho dù nó nằm bên dưới của 10th percentile hay bên trên của 90th percentile. Trong trường hợp này, cần phải xem xét đến nhiều yếu tố trước khi đi đến kết luận.
Hai trong các yếu tố thường thấy nhất gây ra dạng biểu đồ song song với các 10th percentile và 90th percentile là:
- Định sai tuổi thai
- Các yếu tố thượng di truyền (epigenetic) hay di truyền.
Các nghiên cứu thực hiện bởi The International Fetal and Newborn Growth Consortium for the 21st Century (Intergrowth-21st) cho thấy, trong các điều kiện chuẩn mực, không có sự khác biệt về sinh trắc giữa các chủng tộc khác nhau, nếu căn cứ trên các số liệu sinh trắc không liên quan đến mô mỡ, như CRL, BPD, HC, xương dài.
Biến động sinh trắc trong nội bộ dân số (liên quan đến các bệnh lý trong thai kỳ) lớn hơn rất nhiều các biến động sinh trắc (trong điều kiện chuẩn) giữa các dân số khác nhau.
Số liệu rất lớn đã cho phép khẳng định rằng, trong điều kiện chuẩn, sự khác biệt liên quan đến chủng tộc (nghĩa là biểu hiện gene di truyền) luôn nhỏ hơn 10%, khi dùng các thông số không liên quan đến khối lượng mỡ.
Khác với biểu đồ dùng tham chiếu, Intergrowth-21st so sánh sinh trắc thai theo các chuẩn mực tối thiểu của phát triển thai trong điều kiện lý tưởng
Đánh giá sinh trắc theo chuẩn chỉ định, là so sánh phát triển thai với một chuẩn mực mà một thai nhi, trong các điều kiện bình thường, phải đạt được.
Điều này hoàn toàn khác với 10th percentile của một dân số cụ thể, khi mà tất cả mọi thai nhi, chịu ảnh hưởng của rất nhiều yếu tố khác nhau đều được đánh đồng.
Như vậy, cần thiết phải có khái niệm là phải so sánh sự phát triển của một thai nhi so với các chuẩn mực mà nó phải phát triển và phải đạt được, thay vì là so sánh sự phát triển của nó với các số liệu thống kê trong dân số.
Việc thay đổi các chuẩn mực đặt ra để so sánh dẫn đến nhu cầu phải có một chuẩn của phát triển, trong điều kiện lý tưởng, mà một thai nhi phải đạt được.
Nhóm nghiên cứu phát triển Intergrowth-21st của WHO đã thực hiện các nghiên cứu của mình theo hướng này.
Mục tiêu của Intergrowth-21st không phải là các mốc chẩn đoán FGR, SGA hay LGA
Khi sử dụng các chuẩn mực chỉ định, người ta có thể nhận ra rằng thai nhi này đã không đạt đến chuẩn mực phát triển mà nó phải đạt đến, nếu như nó ở trong điều kiện dinh dưỡng chuẩn.
Khi phát hiện rằng thai nhi hiện đang không đạt được các thông số chuẩn, thì nhiệm vụ của nhà lâm sàng là đi tìm các lý giải vì sao thai nhi đã không thể phát triển được như ý, từ đó có được biện pháp quản lý thích hợp.
Trái với biểu đồ sử dụng tham chiếu, Intergrowth-21st không nhằm mục đích chẩn đoán.
Intergrowth-21st được phát triển để nhằm mục đích nhận diện ra các thai nhi có thể có vấn đề về phát triển và đặt ra nhu cầu thực hiện các biện pháp chẩn đoán cần thiết để lượng giá sức khỏe thai.
 Câu hỏi và cũng là câu trả lời quan trọng nhất khi dùng intergrowth-21st là liệu thai nhi này có phát triển đúng như mong đợi hay khống, và nếu như nó không phát triển như mong đợi thì phải làm gì để đánh giá sức khỏe thai nhi.
Câu hỏi và cũng là câu trả lời quan trọng nhất khi dùng intergrowth-21st là liệu thai nhi này có phát triển đúng như mong đợi hay khống, và nếu như nó không phát triển như mong đợi thì phải làm gì để đánh giá sức khỏe thai nhi.
 Một quan điểm quan trọng nữa khi WHO phát triển Intergrowth-21st là các giai đoạn phát triển đặc thù khác nhau, với các bệnh lý khác nhau, với biện pháp chẩn đoán khác nhau lại xuất phát từ chung một biểu đồ thống kế theo tham chiếu từ dân số.
Một quan điểm quan trọng nữa khi WHO phát triển Intergrowth-21st là các giai đoạn phát triển đặc thù khác nhau, với các bệnh lý khác nhau, với biện pháp chẩn đoán khác nhau lại xuất phát từ chung một biểu đồ thống kế theo tham chiếu từ dân số.
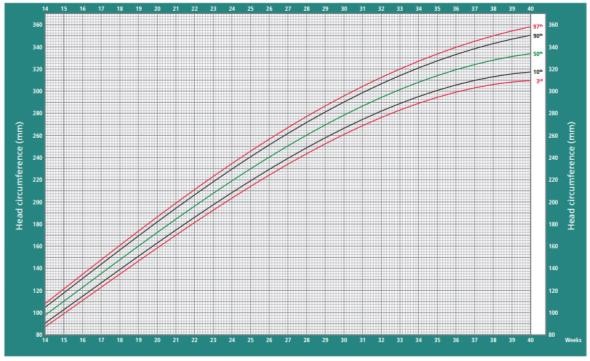
Hình 3a: Biểu đồ tăng trưởng của Chu vi đầu (HC) theo Intergrowth-21st
Nguồn: Papageorghiou et al. Lancet 2014;384:869-79
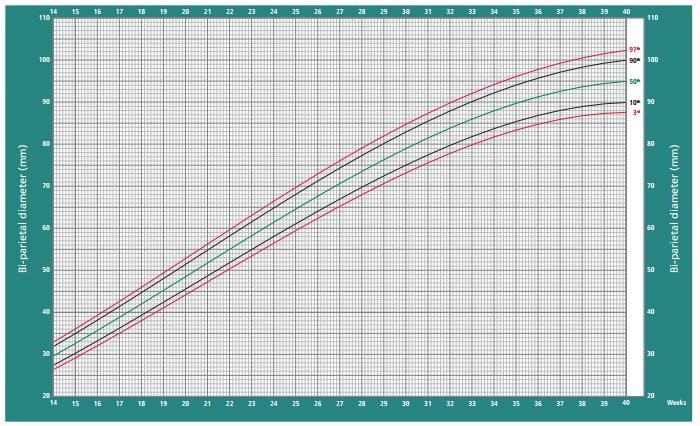
Hình 3b: Biểu đồ tăng trưởng của Đường kính lưỡng đỉnh (BPD) theo Intergrowth-21st
Nguồn: Papageorghiou et al. Lancet 2014;384:869-79
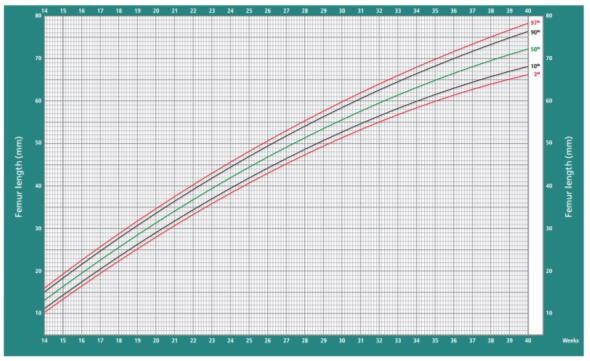
Hình 3c: Biểu đồ tăng trưởng của Chiều dài xương đùi (FL) theo Intergrowth-21st
Nguồn: Papageorghiou et al. Lancet 2014;384:869-79
Hình 3d: Biểu đồ tăng trưởng của Trọng lượng thai ước tính (EFW) theo Intergrowth-21st
Nguồn: Stirnemann et al. Ultrasound Obstet Gynecol 2016
TRANH LUẬN VỀ INTERGROWTH-21st
Từ khi được công bố, liên tục xảy ra các tranh luận liên quan đến giá trị của Intergrowth-21st giữa các nhà thực hành lâm sàng.
Các tranh luận này chủ yếu liên quan đến sự khác biệt về chủng tộc và đến giá trị của Intergrowth-21st.
Thực ra thì hai biểu đồ này đến từ hai quan điểm khác nhau, hai cách xây dựng khác nhau, nhằm hai mục đích khác nhau.
Khi đã chứng minh được rằng sự khác biệt liên quan đến di truyền là không đáng kể thì vấn đề nằm ở các yếu tố thượng di truyền, tức yếu tố môi trường.
Intergrowth-21st nhằm định ra các chuẩn mực, các kỳ vọng mà một trẻ phải đạt trong điều kiện bình thường. Nếu như trẻ không đạt được, thì điều này có nghĩa là ở trẻ này có một vấn đề cần phải được làm sáng tỏ, để giúp trẻ có được một phát triển bình thường.
Vì thế, khi áp dụng Intergrowth-21st, người ta ghi nhận một tình trạng gia tăng đột biến những trẻ được xem là nhỏ ở một số dân số áp dụng biểu đồ này.
Các tác giả theo quan điểm cổ điển cho rằng việc dùng Intergrowth-21st đã làm “trầm trọng hóa” vấn đề của một dân số bình thường.
Các tác giả ủng hộ Intergrowth-21st lại lý giải rằng hiện tượng này cho thấy một bộ phận đáng kể của dân số đang có vấn đề, và các trẻ được nhận diện cần phải nhận được một chăm sóc tiền thai tốt hơn, để giúp chúng có được một điều kiện tăng trưởng bình thường.
Các thông tin về Intergrowth-21st có thể có được qua app của Intergrowth-21st (https://intergrowth21.tghn.org/).
TÀI LIỆU ĐỌC THÊM
- Obstetrics and gynecology 8th edition. Tác giả Beckmann. Hợp tác xuất bản với ACOG. Nhà xuất bản Wolters Kluwer Health 2018.
- Aris T. Papageorghiou, for the International Fetal and Newborn Growth Consortium for the 21st Century (INTERGROWTH-21st). The INTERGROWTH-21st fetal growth standards: toward the global integration of pregnancy and pediatric care. https://www.ajog.org/article/S0002- 9378(18)30012-7/pdf
- The International Fetal and Newborn Growth Consortium for the 21st Century (Intergrowth-21st): standards and tools. https://intergrowth21.tghn.org/standards-tools/
Để lại một bình luận