ĐẠI HỌC Y DƯỢC THÀNH PHỐ HỒ CHÍ MINH Giảng viên hướng dẫn Bác sĩ CKII Bùi Xuân Phúc Thực hiện bệnh án Nguyễn Đức Vượng Y2014
Hỗ trợ thực hiện Phạm Thanh Duy Y2016
BỆNH ÁN
![]()
Bệnh án cũng như phần ghi chú bình luận được thực hiện bởi các bạn sinh viên nên không tránh khỏi sai sót. Mong người đọc tự đánh giá nội dung. Mục bình luận được ghi bằng chữ đỏ, gạch chân.
Đây là một ca khó thở cấp trên nền mạn
-
- Khó thở mạn:
- Hen lâu năm, 10 năm nay có khó thở gắng sức nên cần phân biệt được bệnh nền hay nguyên nhân khó thở mạn là hen, copd, aco hay suy tim.
- Khó thở cấp:
- Có nhiều nguyên nhân. Dùng HC nhiễm trùng hô hấp dưới để khu trú lại còn viêm phế quản cấp, viêm phổi, lao phổi.
- Bệnh nhân lớn tuổi có khó thở cấp nên không loại được thuyên tắc phổi, suy tim cấp đồng mắc với các bệnh nhiễm trùng kể trên làm tình trạng khó thở nặng nề thêm.
- Khó thở mạn:
- HÀNH CHÁNH
Họ và tên: Lê Thị M. H.
Giới: Nữ
Tuổi: 70 (1949)
Nghề nghiệp: Nội trợ
Địa chỉ: Gò Vấp TpHCM
Ngày giờ nhập viện: 17h30 22-09-2019
Số nhập viện: 55279
Giường 38 Khoa Nội hô hấp BV Nhân dân Gia Định
II. LÝ DO VÀO VIỆN: Khó thở
- BỆNH SỬ: Bệnh 7 ngày. Bệnh nhân là người khai bệnh.
- Cách NV 7 ngày: Ban đêm, BN ho khan kèm hắt hơi chảy nước mắt nước mũi. Sau đó đột ngột khó thở thì thở ra, tăng khi nằm giảm khi ngồi, hết sau khi xịt 2 nhát Berodual.
- Cách NV 5 ngày: Ho đàm vàng
rải rácvài lần trong ngày, lượng 1 thìa cà phê kèm đau ngực 2 bên khi ho. - Cách NV 2 ngày: Còn ho đàm vàng như trên. Sốt liên tục, không rõ nhiệt độ, kèm lạnh run, vã mồ hôi. Khó thở liên tục 2 thì, không giảm sau khi xịt Berodual 3 lần cách nhau 20 phút, khiến BN không đi lại được, nói được từng từ Nhập cấp cứu BV NDGĐ.
- Tình trạng lúc NV: BN tỉnh tiếp xúc tốt. M 136 l/phút HA 120/70mmHg NĐ 400C NT 30l/phút SpO2 85% với khí trời. Tim đều, thở co kéo cơ liên sườn, phổi ran nổ 2 đáy phổi, bụng mềm.
- Xử trí lúc NV: Thở Oxy cannula 2l/ph. Clarithromycin 0.5 g 1v (uống). Acetylcystein 0.2 g 2 gói x 2 (uống). Combivent 2.5/0.5 mg + NaCl 0.9% đủ 5ml x 3 phun khí dung. Chuyển khoa hô hấp.
- Diễn tiễn sau NV 1 ngày: Giảm khó thở, còn ho khạc đàm vàng, còn sốt.
- Trong quá trình bệnh: BN không hồi hộp, không đánh trống ngực, không nôn, không đau bụng. Tiểu 1-1.5L/ngày, nước tiểu vàng trong không gắt buốt, tiêu phân vàng đóng khuôn.
IV. TIỀN SỬ
- Bản thân a) Nội khoa
- Viêm mũi dị ứng từ nhỏ: Hay chảy nước mắt nước mũi, hắt hơi khi trời lạnh.
- Hen 35 năm,
chuyểnCOPD 3 năm nay (?) Thêm dấu (?) nghĩ là chưa rõ ràng.- Tiền căn này cần hỏi cả người nhà vì bệnh mãn quá lâu, đôi khi người bệnh không nhớ rõ. Chưa kể vô đang nặng, suy hô hấp giảm tưới mãu não lơ mơ hỏi sao ra.
- Chẩn đoán hen năm 32 tuổi với các cơn khó thở thì thở ra kèm ho khan thường vào ban
đêm khi trời lạnh, hết sau xịt thuốc không rõ loại, ngoài cơn sinh hoạt bình thường. BN chỉ khám và lấy thuốc khi có cơn khó thở. Hết thuốc, BN không tái khám.
-
-
- Từ 32 tuổi tới nay, triệu chứng như thế nào. (1) Nếu triệu chứng y chang, khó thở cơn khi trời lạnh, ngoài cơn bình thường. 10 năm nay có khó thở khi gắn sức thì nghĩ là hen tắc nghẽn cố định nhiều hơn. (2) Nếu triệu chứng thay đổi theo hướng COPD như ho khạc đàm mạn hoặc ho khan liên tục, lại tiếp xúc khói thuốc đun bếp nhiều thì nghĩ trước đây hen giờ là COPD rồi (3) Nếu nó lưng chừng thì là ACO.
- 10 năm nay, ngoài cơn BN vẫn khó thở khi đi bộ khoảng 1km. 5 năm nay, khó thở khi đi bộ khoảng 500m. 3 năm nay được chuyển chẩn đoán COPD. Hô hấp ký tháng 3 2019 ghi nhận FEV1/FVC pretest 0.57 postest 0.56, FEV1 pretest 0.44 postest 0.40, không đáp ứng test giãn phế quản. Tái khám tại BV quận Bình Thạnh, 1 năm nay dùng thuốc đều: Seretide 25/250mcg sáng 2 nhát chiều 2 nhát. Berodual 2 nhát khi nào khó thở.
- Chưa ghi nhận đợt cấp trong năm qua. Trong 4 tuần trước đợt bệnh này: Có triệu chứng ban ngày 1 lần/tuần. Sử dụng thuốc cắt cơn 1 lần/tuần. Triệu chứng ban đêm 1 lần/tuần. Không giới hạn hoạt động cá nhân.
- Chưa ghi nhận THA, ĐTĐ, Rối loạn mỡ máu.
- Không khó thở khi nằm, nằm đầu cao 1 gối, không khó thở kịch phát về đêm: Nghĩ suy tim nên cần hỏi kỹ các tiền căn liên quan suy tim.
- Không ợ hơi ợ chua, ngủ ngáy.
- Không sụt cân gần đây, sốt về chiều, đổ mồ hôi trộm.
- Không bất động 3 ngày gần đây, phẫu thuật 4 tuần gần đây, suy van TM chi dưới
-
- Ngoại khoa sản khoa
- Chưa ghi nhận tiền căn ngoại khoa
- PARA: 0000, mãn kinh năm 55 tuổi
- Thói quen dị ứng
- Không hút thuốc lá (chủ động và thụ động). Không sử dụng rượu bia.
- Cần hỏi kỹ tiền căn khói bếp. Nếu hỏi hiện tại dùng bếp gì thì BN auto nói bếp gas. Phải hỏi tiếp thế trước đây ngoài gas có đun gì khác không ? Biết đâu người ta đun bếp củi 30 năm rồi mới
chuyển gas gần đây sao.
-
- Chưa ghi nhận tiền căn dị ứng thuốc, thức ăn.
- Gia đình
- Chưa ghi nhận tiền căn hen, lao, copd, THA, ĐTĐ.
V. LƯỢC QUA CÁC CƠ QUAN
7h ngày 23/9/2019 – 1 ngày sau nhập viện.
Ngoài khó thở, ho đàm vàng, sốt với tính chất như trên, bệnh nhân không có than phiền gì thêm.
- Tim mạch: Không đau ngực, không hồi hộp đánh trống ngực.
- Hô hấp: Khó thở, ho đàm vàng.
- Tiêu hoá: Không buồn nôn, không nôn, không tiêu chảy, tiêu ngày 1 lần phân màu vàng đóng khuôn.
- Tiết niệu: Không tiểu gắt buốt, nước tiểu vàng trong 1-1.5l/ngày.
- Thần kinh, cơ xương khớp: Không nhức đầu, không chóng mặt, không mờ mắt, không đau khớp, không giới hạn vận động, không yếu liệt chân tay.
VI. KHÁM
7h ngày 23/9/2019 – 1 ngày sau nhập viện.
A. Tổng trạng
-
- Bệnh nhân tỉnh, tiếp xúc tốt, nằm đầu cao 1 gối.
- Nặng 50kg Cao 1m52 BMI 21.64 kg/m2 (trung bình theo chuẩn Châu Á)
- M 110 l/phút HA 120/70mmHg NĐ 39 độ C NT 24l/phút SpO2 95% với Oxy cannula 2l/ph.
- Da niêm hồng, kết mạc mắt không vàng. Họng không đỏ, amydan không sưng. Môi khô, lưỡi dơ.
- Không phù, không xuất huyết dưới da. Hạch ngoại biên không sờ chạm.
B. Khám vùng
- Đầu mặt cổ
- Cân đối, không biến dạng, không vết thương, không sẹo
- Tuyến giáp không to, khí quản không lệch.
- Không có bệnh lý răng miệng, vùng hầu họng không thấy bất thường.
- Tĩnh mạch cổ không nổi tư thế 45 độ.
- Ngực
- Lồng ngực: Gù vẹo cột sống sang P, không lồng ngực hình hùng (phân biệt COPD nên ghi rõ ra) di động đều theo nhịp thở, không sao mạch, không xuất huyết dưới da, không tuần hoàn bàng hệ, không có khoảng liên sườn dãn rộng.
- Tim: Sờ mỏm tim đập ở liên sườn 5 trên đường trung đòn trái, diện đập 1x2cm2. Dấu nảy trước ngực (-), Hardzer(-). Sờ không thấy ổ đập bất thường trên thành ngực. T1, T2 nghe rõ, tần số 110l/ph, không có âm thổi tiếng tim bệnh lý.
- Phổi: Thở đều 24l/ ph co kéo cơ liên sườn. Di động lồng ngực đều hai bên. Rung thanh đều. Gõ
vang đều khắp 2 phổi. Rì rào phế nang đều khắp hai phế trường. Rale nổ cuối thì hít vào hai đáy phổi.
- Bụng
- Bụng cân đối, di động đều theo nhịp thở, không tuần hoàn bàng hệ, không xuất huyết, không vết rạn da
- Nhu động ruột: nghe đều khắp bụng, 5l/ph. Không nghe âm thổi bất thường.
- Gõ trong khắp bụng.
- Sờ bụng mềm, không đau. Gan, lách không sờ chạm. Phản hồi bụng tĩnh mạch cổ âm tính. Điểm đau niệu quản (-), chạm thận (-), rung thận (-)
- Tứ chi- Cơ xương khớp
- Các khớp không sưng nóng đỏ đau, không biến dạng, không cử động bất thường.
- Thần kinh
- Cổ mềm, không dấu thần kinh định vị.
VII. TÓM TẮT BỆNH ÁN (1 ngày sau NV)
Thi nhiều khả năng chỉ đọc từ tóm tắt do mỗi buổi có nhiều sinh viên. Thầy nói không được quá dài, cũng không được quá ngắn.
Bệnh nhân nữ 70 tuổi, nhập viện vì khó thở, bệnh 7 ngày. Qua hỏi bệnh và thăm khám ghi nhận:
- TCCN
- Ho đàm vàng rải rác trong ngày, lượng 1 thìa cà phê, kèm đau ngực 2 bên khi ho.
- Sốt liên tục, không rõ nhiệt độ, kèm lạnh run, vã mồ hôi.
- Khó thở liên tục 2 thì, không giảm sau khi xịt Berodual 3 lần cách nhau 20 phút, khiến BN không
đi lại được, nói được từng từ.
- TCTT
- Bệnh nhân tỉnh, tiếp xúc tốt.
- Nặng 50kg Cao 1m52 BMI 21.64 kg/m2
- Sinh hiệu lúc NV …. (Ca này có suy hô hấp nên ghi ra)
- M 110 l/phút HA 120/70mmHg NĐ 39 độ C NT 24l/phút SpO2 95% với Oxy cannula 2l/ph.
- Môi khô, lưỡi dơ.
- Gù vẹo cột sống sang P, thở co kéo cơ liên sườn, gõ vang. Rale nổ cuối thì hít vào 2 đáy phổi.
- TC
- Viêm mũi dị ứng từ nhỏ: Hay chảy nước mắt nước mũi, hắt hơi khi trời lạnh.
- Hen 35 năm,
chuyểnCOPD 3 năm nay (?)Chẩn đoán hen năm 32 tuổi với các cơn khó thở thì thở ra kèm ho khan thường vào ban đêm khi trời lạnh, hết sau xịt thuốc không rõ loại, ngoài cơn sinh hoạt bình thường. BN chỉ khám và lấy thuốc khi có cơn khó thở. Hết thuốc, BN không tái khám.3 năm nay chuyển chẩn đoán COPD. Ngoài cơn, BN khó thở thì thở ra khi đi bộ khoảng 500m. Hô hấp ký tháng 3 2019 ghi nhận FEV1/FVC pretest 0.57 postest 0.56, FEV1 pretest 0.44 postest 0.40, không đáp ứng test giãn phế quản. Tái khám tại BV quận Bình Thạnh, 1 năm nay dùng thuốc đều: Seretide 25/250mcg sáng 2 nhát chiều 2 nhát. Berodual 2 nhát khi
nào khó thở.
-
Chưa ghi nhận đợt cấp trong năm qua. Trong 4 tuần trước đợt bệnh này: Có triệu chứng ban ngày 1 lần/tuần. Sử dụng thuốc cắt cơn 1 lần/tuần. Triệu chứng ban đêm 1 lần/tuần. Không giới hạn hoạt động cá nhân.
- Không khó thở khi nằm, khó thở kịch phát về đêm
- Không THA, ĐTĐ, rối loạn mỡ máu
- Không ợ hơi ợ chua, ngủ ngáy. Không sụt cân gần đây, sốt về chiều, đổ mồ hôi trộm. Không Bất
động 3 ngày gần đây, phẫu thuật 4 tuần gần đây, suy van TM chi dưới.
VIII. ĐẶT VẤN ĐỀ:
Hiện tại bệnh nhân có các vấn đề sau:
1) Suy hô hấp- 2) Khó thở cấp / mạn
- 3) HC nhiễm trùng hô hấp dưới
- 4) Tiền căn: Hen 35 năm, COPD 3 năm (?). Viêm mũi dị ứng từ nhỏ.
Thầy nói về đặt vấn đề
- Suy hô hấp và khó thở cấp thì nên chọn 1 trong 2
- Suy hô hấp và khó thở cấp đều đi về 1 con đường. Đặt suy hô hấp thì thầy cô sẽ hỏi do nguyên nhân gì, ở đây là khó thở cấp. Khó thở cấp thì thầy cô hỏi có biến chứng suy hô hấp không. Như vậy chúng chồng lấp nhau. Ví dụ
- Nếu nền COPD quá rõ thì nên đặt 1) Khó thở cấp và 2) Tiền căn: COPD
- Nếu nền COPD chưa rõ, cần phân biệt khó thở mạn do nguyên nhân khác thì nên đặt 1) Khó thở cấp / mạn và 2) Tiền căn: COPD
- Vấn đề nào khi đặt ra thì cần giải quyết, cần cho ra chẩn đoán xác định và điều trị. Nếu vấn đề chưa rõ ràng thì cần có chẩn đoán phân biệt (?) Chỗ này mình hiểu là như vậy.
- Trên ca này đặt HC nhiễm trùng hô hấp là đúng
- Nó giúp khu trú nguyên nhân khó thở cấp lại hơn. Cụ thể là viêm phế quản cấp, viêm phổi, lao phổi.
- Không loại trừ đồng mắc thuyên tắc phổi / suy tim cấp với nhiễm trùng hô hấp dưới làm cho
bệnh nhân khó thở do bệnh nhân lớn tuổi.
IX. CHẨN ĐOÁN
- Chẩn đoán sơ bộ
Viêm phổi cộng đồng mức độ nặng theo dõi biến chứng nhiễm trùng huyết – Đợt cấp hen mức độ nặng
– Suy hô hấp / Hen tắc nghẽn cố định bậc 4 kiểm soát một phần – Viêm mũi dị ứng – Gù vẹo cột sống sang phải – Theo dõi ACO – Theo dõi suy tim. Không nên để dấu –
Thầy nói về câu chẩn đoán
-
- Câu chẩn đoán: Bệnh gì, mức độ nặng, nguyên nhân (hoặc yếu tố thúc đẩy), biến chứng, bệnh đi kèm
- Vì vậy ca này nên là: Cơn hen cấp mức độ nặng yếu tố thúc đẩy viêm phổi, biến chứng suy hô hấp nhiễm trùng huyết / Hen tắc nghẽn cố định bậc 4 kiểm soát một phần, viêm mũi dị ứng, gù vẹo cột sống sang phải, theo dõi ACO, theo dõi suy tim.
- Chẩn đoán phân biệt
1) Lao phổi 2) Thuyên tắc phổi 3) Suy tim cấp
X. BIỆN LUẬN
1) Khó thở mạn.
10 năm nay, ngoài cơn BN vẫn khó thở khi đi bộ khoảng 1km. 5 năm nay, khó thở khi đi bộ khoảng 500m nên nghĩ BN có khó thở mạn. Các nguyên nhân có thể có là:
- Hen tắc nghẽn cố định
- Tiền căn hen 38 năm, được chẩn đoán lúc trẻ, thường xuyên khó thở cơn vào ban đêm khi trời lạnh, hết sau xịt thuốc. Ngoài cơn bình thường. Nên nghĩ có hen.
- 30 năm nay, triệu chứng khó thở cơn y chang, ngoài cơn bình thường. Không tiếp xúc khói bếp, khói thuốc lá. Không ho khạc đàm mạn. 10 năm nay, ngoài cơn khó thở nên nghĩ tắc nghẽn cố
định.
-
- Kiểm soát 1 phần do trong 4 tuần nay: Có triệu chứng ban đêm 1 lần/tuần.
- Bậc điều trị: Bậc 4 do 1 năm nay bệnh nhân được điều trị với Seretide 25/250mcg và Berodual nhưng triệu chứng kiểm soát 1 phần.
- Có yếu tố nguy cơ vào đợt cấp: FEV1 29/03 30% < 60%, VM dị ứng, trời lạnh.
- Chưa ghi nhận nguy cơ tác dụng phụ của thuốc
- Có bệnh đồng mắc: Viêm mũi dị ứng.
- COPD: Ca này ít nghĩ do không tiếp xúc khói bếp, khói thuốc lá, không ho khạc đàm mạn. Hiện nay khó thở khi đi bộ 500m là mMRC 2, chưa nhập viện lần này vì đợt cấp là phân nhóm A mà lâm sàng bệnh nhân khó thở nặng, vô suy hô hấp nên không phù hợp.
- Hen chồng lấp COPD (ACO): Khoảng 10 năm nay, ngoài cơn cũng khó thở. Khám lồng ngực gõ vang.
Hô hấp ký tháng 03/19 ghi nhận tắc nghẽn sau test giãn phế quản nên không loại trừ Đo lại hô hấp ký khi bệnh ổn.
- Suy tim: Bn lớn tuổi, khó thở với mức gắng sức giảm dần nên không loại trừ ECG, Xquang ngực
thẳng.
2. Khó thở cấp
Đợt này BN khó thở liên tục 2 thì, không giảm sau khi xịt Berodual 3 lần cách nhau 20 phút, khiến BN không đi lại được, nói được từng từ nên nghĩ có khó thở cấp. Nghĩ do các nguyên nhân sau
2.1 Nguyên nhân hô hấp (HC nhiễm trùng hô hấp dưới)
Đầu tiên, nghĩ khó thở cấp do các nguyên nhân trong nhóm nhiễm trùng hô hấp dưới. Đi biện luận HC NTHH dưới rõ ràng luôn. Cấp có viêm phế quản cấp, viêm phổi: Triệu chứng cấp, nhiễm trùng rõ ràng … Mạn có lao phổi, abces phổi: Triệu chứng từ từ cần thời gian, abces thì cần thời gian sốt có vài ngày không nghĩ, HC nhiễm lao không rõ nhưng không loại trừ vì VN là vùng dịch tễ.
-Viêm phổi
- Sốt 39˚C lạnh run vã mồ hôi, ho khạc đàm vàng, đau ngực kiểu màng phổi. Khám có môi khô lưỡi dơ, ran nổ 2 đáy phổi cuối thì hít vào Xquang ngực thẳng, CTM, CRP.
- Cộng đồng: Không nhập viện trong tuần qua.
- Tác nhân: Viêm phổi cộng đồng nghĩ S.pneu. Bệnh nhân có bệnh phổi mạn nên có thể là P.aeruginosae Soi cấy đàm và làm kháng sinh đồ
-
- Mức độ nặng: Vì suy hô hấp, CURB65 2 điểm.
- Biến chứng suy hô hấp, nhiễm trùng huyết: Spo2 87% với khí trời, thở nhanh co kéo cơ liên
sườn nghĩ có SHH KMĐM. Không loại TDMP lượng ít Xquang. Lúc NV có SIRs nên theo dõi nhiễm trùng huyết CTM, CRP, cấy máu.
- Viêm phế quản cấp:
- Đừng loại viêm phế quản cấp. Do tiêu chuẩn vàng chẩn đoán viêm phổi là Xquang,
- Đôi khi mình khám lâm sàng mình nghĩ viêm phổi thật nhưng film Xquang về không thấy tổn thương. Như là ca này vô lâm sàng TCCN có sốt cao, đàm đục + TCTT có ran nổ nên hướng nhiều về viêm phổi. Nên biện luận thêm và ghi là không loại trừ viêm phế quản cấp. Ran nổ phổi còn có thể do nguyên nhân khác.
- Ca này Xquang tổn thương đám mở nhỏ CT không thấy ghi gì gợi ý viêm phổi mà lại gợi ý dãn phế quản, có thể ran nổ là do dãn phế quản đó. Trong dãn phế quản có thể có ran kéo dài, mình không theo dõi bệnh nhân đó giờ nên không biết. Do đó lúc này với lâm sàng mình nghĩ viêm phổi là hợp lý nhưng vẫn để viêm phế quản là đường lui.
- Đợt cấp hen:
- Bn có khó thở, không giảm sau khi xịt Berodual 3 lần cách nhau 20 phút, khiến BN không đi lại được, nói được từng từ nên không loại trừ đây là đồng yếu tố gây khó thở trên bệnh nhân
- Mức độ nặng: Nói được từng từ, nhịp thở lúc nhập viện 30 lần/phút, thở co kéo cơ liên sườn.
- Yếu tố thúc đẩy: Nhiễm trùng hô hấp dưới, trời lạnh.
- Lao phổi: BN không có HC nhiễm lao chung nhưng không loại trừ do Việt Nam là vùng dịch tễ
Xquang, AFB đàm.
2.2 Các nguyên nhân tim mạch
Sau khi biện luận HC NTHH dưới thì vô biện luận khó thở cấp do các nguyên nhân tim mạch (thuyên tắc phổi, suy tim cấp) do không loại trừ được trên bệnh nhân lớn tuổi.
- Thuyên tắc phổi: Điểm Well 1.5 < 4 nhưng trên BN lớn tuổi, có đau ngực, khó thở 2 thì đột ngột nên không loại trừ ECG, Xquang phổi.
- Suy tim cấp: Đau ngực không điển hình nhưng trên BN lớn tuổi, có khó thở đột ngột, kèm tiền căn có
khó thở khi gắng sức nên không loại trừ ECG, men tim. Đặt suy tim cấp là phù hợp.
(1) Đúng ra suy tim cấp có 2 bệnh cảnh là OAP và Sốc tim
(2) Do nguyên nhân gì ? Nghĩ từ suy tim mạn. Suy tim mạn có THA, BMV … thì tương ứng qua suy tim cấp có THA, HCVC.
- Suy hô hấp cấp: Nghĩ do các nguyên nhân đã biện luận ở trên
XI. CẬN LÂM SÀNG
- CLS chẩn đoán
- Xquang ngực thẳng, CTM, CRP, soi cấy đàm, cấy máu, KMĐM. AFB đàm
- Hô hấp ký khi bệnh ổn
- ECG, men tim
- CLS thường qui
- TPTNT, Glucose AST ALT Bun Creatinine Ion đồ.
XII. KẾT QUẢ CẬN LÂM SÀNG
Công thức máu CRP 22/09
| Xét nghiệm | Kết quả | Khoảng tham chiếu | Xét nghiệm | Kết quả | Khoảng tham chiếu | ||||
| WBC | 9.1 | 4-10K/ul | MCV | 92.7 | 80-100 | ||||
| Neu% | 88.0 | 40-77% | MCH | 31.3 | 26-34 | ||||
| Nên ghi số | |||||||||
| thêm số | |||||||||
| tuyệt đối | |||||||||
| Lym% | 4.9 | 16.0-44.0% | MCHC | 338 | 310-360 | ||||
| Eos% | 6.5 | 0.00-7.00% | RDW | 13.4 | 9.0-16.0 | ||||
| Mono% | 0.6 | 0-10% | PLT | 263 | 150-400 | ||||
| Baso% | 1.0 | MPV | 7.9 | ||||||
| RBC | 4.16 | 3.9-5.4T/L | @CRP | 17.77 | 0-5 | ||||
| Hgb | 130 | 125-145g/L | |||||||
| Hct | 38.5 | 35-47% | |||||||
- CRP tăng 17.77:
Phù hợp với chẩn đoán viêm phổi.Tăng nhẹ, viêm phổi thường tăng cao 80-100 gì đó. - Tổng số lượng bạch cầu bình thường.
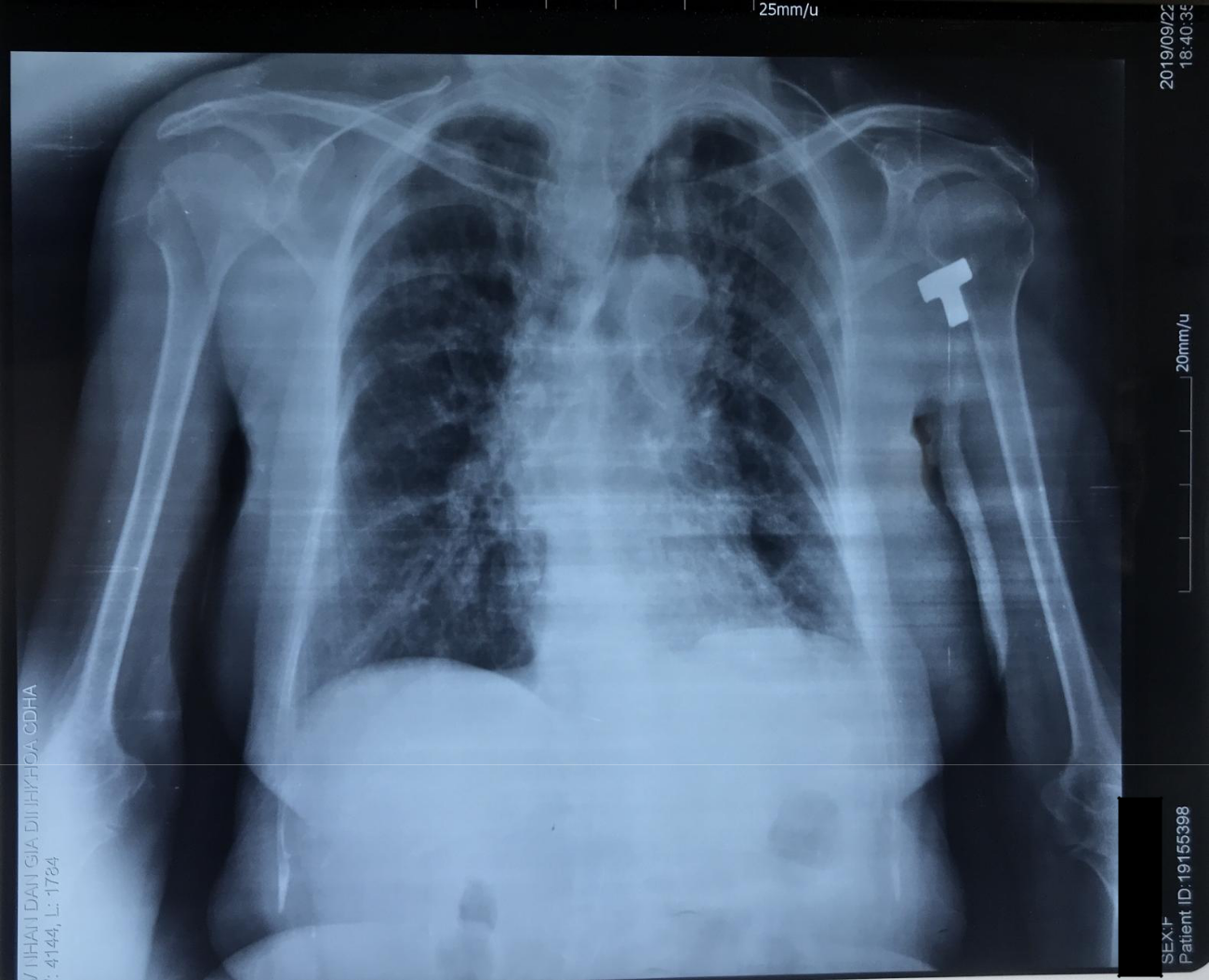
Xquang ngực thẳng 22/09
- Kết luận (hình phía dưới)
- Suy tim: Bóng tim không to, không hình ảnh gợi ý lớn thất.
- COPD: Hình ảnh ứ khí phế nang, khoang liên sườn dãn rộng ?
- Thuyên tắc phổi: Hình tam giác ngược đỉnh hưởng về rốn phổi ?
- Tổn thương xơ dạng đường rải rác 2 phổi, tập trung ở vùng 1/3 dưới phổi phải 1/3 trên phổi trái. Nghi dãn phế quản có tổn thương dạng đường ray chuỗi hạt gì không ?
- Tổn thương dạng đám mờ 1/3 dưới phổi trái, xóa bờ tim trái, có tính hợp lưu có tính hệ thống.
- Tù góc sườn hoành 2 bên. Theo dõi tràn dịch màng phổi lượng ít.
Thầy nói thêm: CT và ECG là hai cận lâm sàng đi thi phải đọc vững. Đọc sai dễ rớt. Đọc thì nhớ nêu lên những dữ kiện giúp mình chẩn đoán.
AFB đàm 23/09
– Âm tính kết hợp Xquang không ghi nhận tổn thương hang lao Loại trừ Ít nghĩ lao ở BN này
Soi cấy đàm 23/09
- Đạt tiêu chuẩn với BC > 25 và biểu mô < 10
- Cầu khuẩn gram dương dạng đôi 2+. Trực khuẩn gram âm 2+
Nghĩ nhiều S.pneu P.aeruginosae
Cấy ra một con thì nghĩ nhiều chứ cấy ra hai con thì chắc không phải rồi ? Ở nước ngoài tin kết quả cấy chứ ở mình phải xem xét kỹ.
Khí máu động mạch 22/09
- Kết quả
- pH=7.41 PaCO2 36.7 mmHg HCO3– 23.4 mmol/L
- Na 140 mmol/L K 3.55 mmol/L Ca 1.11 mmol/L Cl 100 mmol/L
- PaO2 58 mmHg, FiO2 28% với canula 2l/phút
- pO2 (A) 211 mmHg pO2 (A-a) 153 mmHg pO2 (A/a) 27.6
- Kết luận
- Suy hô hấp giảm oxy máu mức độ nặng. Không rối loạn toan kiềm.
- Đọc chi tiết
Tình trạng oxy hóa máu:
-
-
- PaO2 58 mmHg < 60 mmHg Suy hô hấp cấp dạng giảm oxy máu
- PaO2/FiO2= 207 < 300: Giảm oxygen máu mức độ nặng.
PA-aO2= [FiO2x(PB-PH2O)-PaCO2/R]-PaO2 = 95.765 > 20: Nghĩ do shunt hoặc bất đối xứng V/Q. Phù hợp với sinh lý bệnh của viêm phổi.Thở Oxy rồi không tính cái này nữa.
- Rối loạn toan-kiềm:
- pH=7.41 trung tính. PaCO2 36.7 mmHg trong khoảng 35-45. HCO3– 23.4 trong khoảng 22-26
-
BNP và Men tin 22/09
- Kết quả
-
- CKMB 25.16 > 25U/L, Troponin T 0.015 > 0.01 ng/ml
- NTproBNP 759.9 > 125 pg/ml
- Kết luận
- Men tim tăng nhẹ nghĩ do tình trạng stress cấp. Ít nghĩ HCVC tại thời điểm đo.
- NTproBNP không tăng. Kết hợp Xquang bóng tim không to nên ít nghĩ suy tim.
ECG 22/09
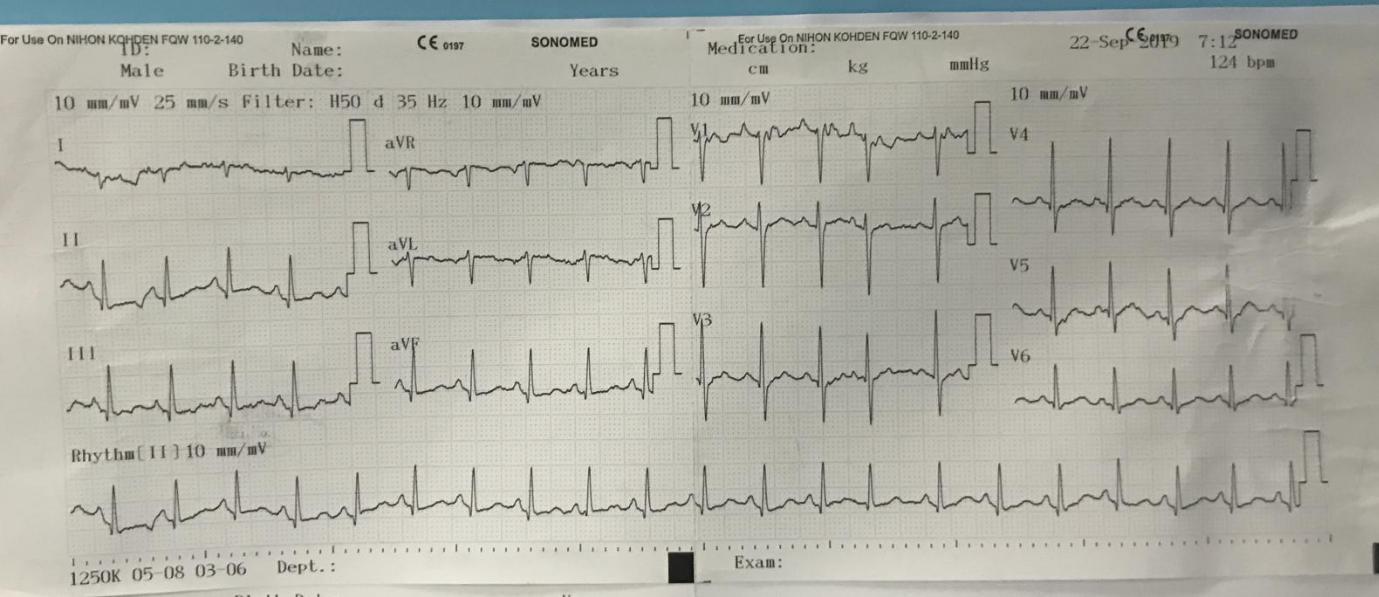
- Kết luận:
Nhịp nhanh xoang 124 lần / phút.Thầy đọc nhịp nhanh nhĩ đa ổ.- Ngoại tâm thu trên thất
ở DII.NTT nghĩa là ở đâu cũng có chứ ghi DII làm gì. - Trục lệch phải: DI âm, avF dương
- Không lớn nhĩ, không lớn thất, không ST chênh lên
- Block nhánh trái sau
- T
đảo ngượcdẹt ở DII, DIII, V3456 nghĩ do nhịp nhanh hoặc có thiếu máu cơ tim ECG gắng sức khi bệnh ổn - QTc ngắn nghĩ do nhịp nhanh
- Dạng S1Q3T3, nhịp nhanh xoang, trục P gợi ý thuyên tắc phổi Đề nghị CT-scan ngực có cản quang:
- Gù vẹo cột sống sang P
- Xơ dãn phế quản S5 phổi P. Dãn phế quản S8, S9 phổi T. Xác định chẩn đoán dãn phế quản.
- Không hình ảnh gợi ý thuyên tắc Phổi. Loại trừ chẩn đoán Thuyên tắc phổi.
Sinh hóa 22/09
Chưa ghi nhận bất thường: Glucose 5.3 mmol/L Urea 4.7 mmol/L Creatinin 77.1 µmol/L Na 135.2 K 3.97 Cl 100.3 AST 33.5 ALT 14.2
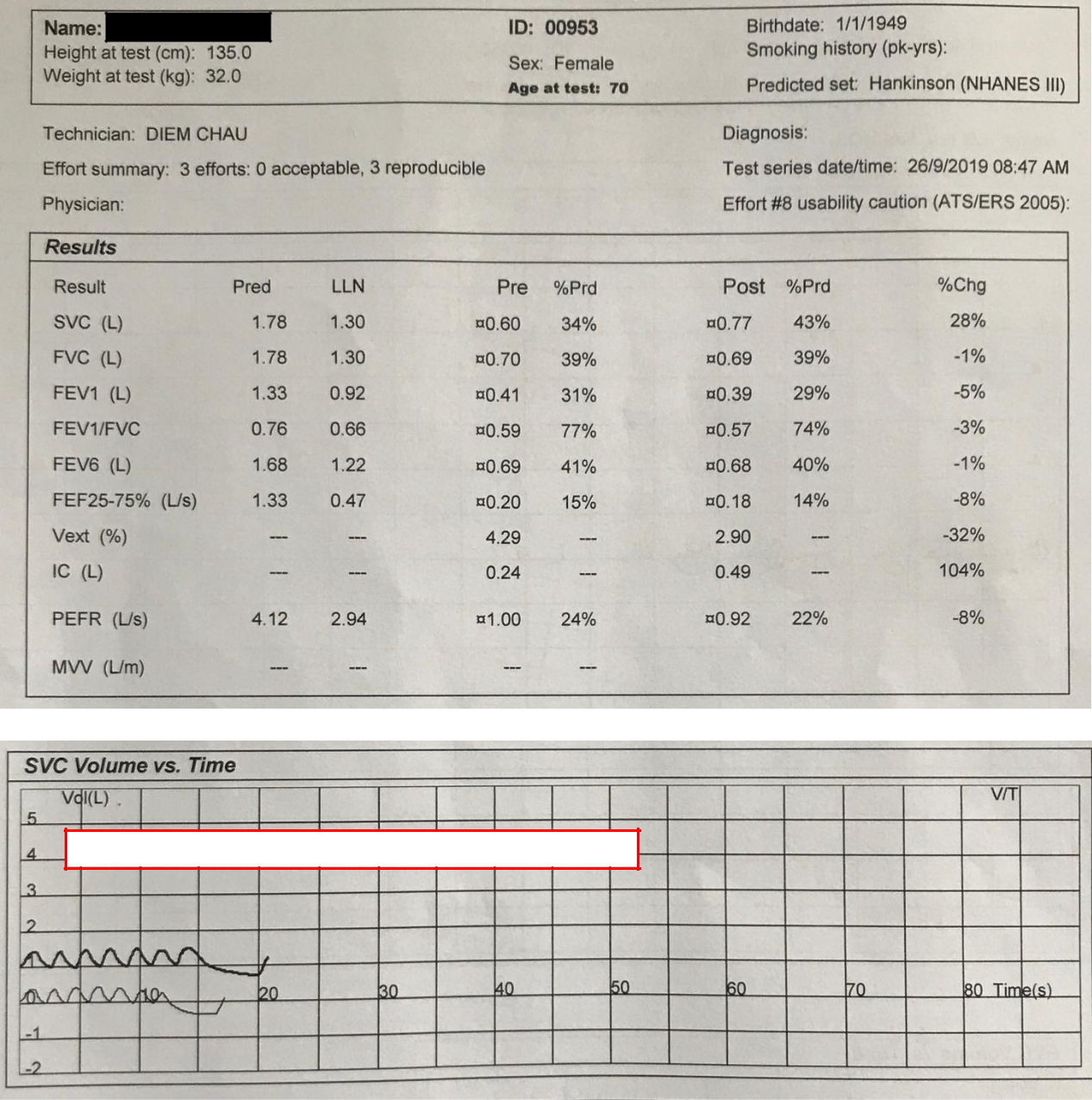
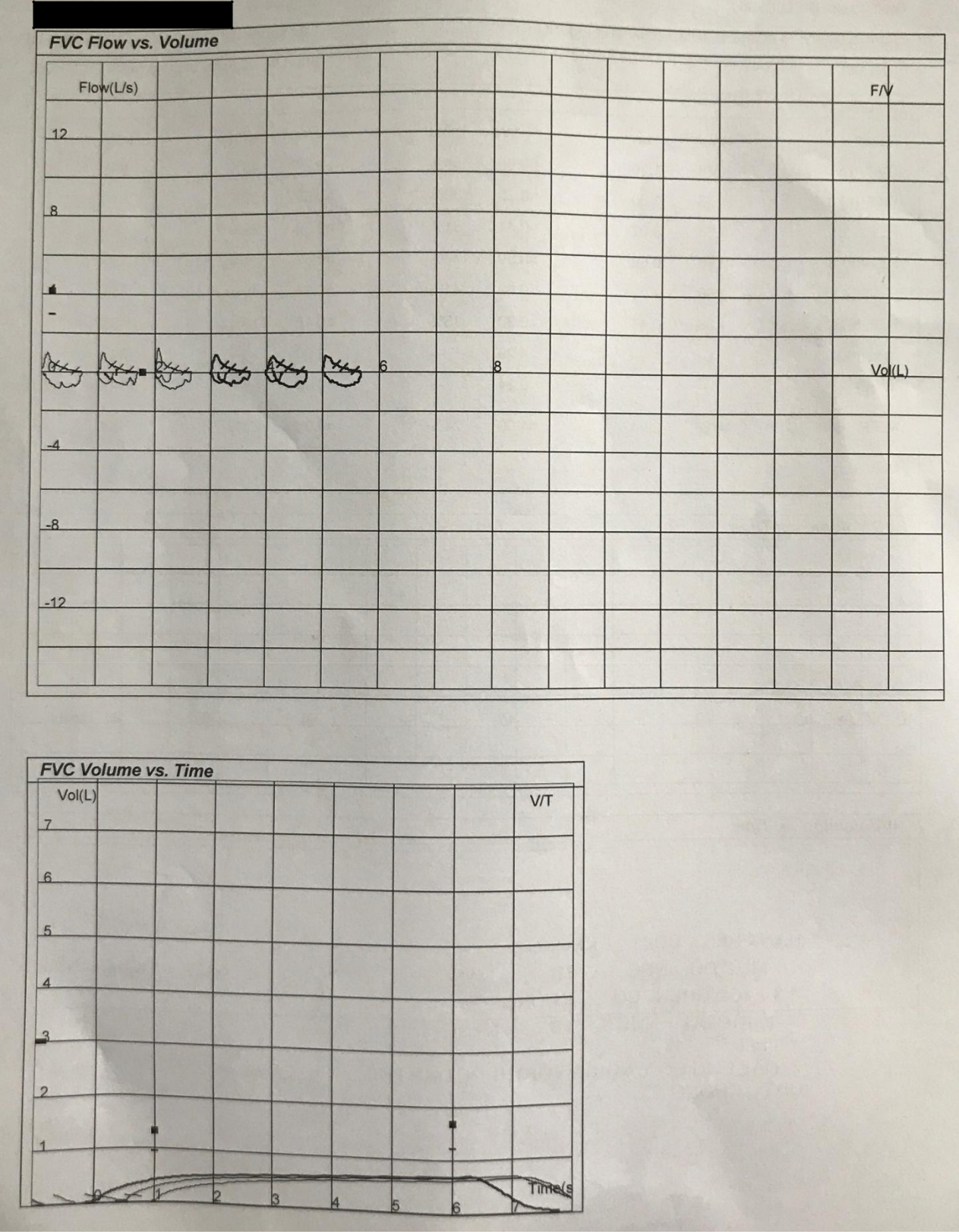
Hô hấp ký 26/09
- Kết luận:
- HC tắc nghẽn: FEV1/FVC trước test 0.59 sau test 0.57 < 0.7: Có HC tắc nghẽn và còn tắc nghẽn sau test giãn phế quản.
- FEV1 FVC không tăng 12% hay 200ml: Không đáp ứng với test giãn phế quản. FEV1 trước test 0.41: Mức độ 4 theo ATS (?) Đọc theo cái ATS thì trước test, GOLD thì sau test. Chọn 1 cái và đọc theo cái
đó chứ đừng đọc vừa trước test vừa sau test.
- Kết hợp lâm sàng, tiền căn nghĩ nhiều hen tắc nghẽn cố định mức độ 4, theo dõi ACO. Đề nghị điều trị với ICS và đo lại hô hấp ký sau 4 tuần.
- HC hạn chế: FVC 0.7 < 0.8 gợi ý HC hạn chế. Đề nghị phế thân ký lúc ổn định.
Nguồn https://www.facebook.com/vuongyds
XIII. CHẨN ĐOÁN HIỆN TẠI
Viêm phổi cộng đồng mức độ nặng – Đợt cấp hen mức độ nặng – Suy hô hấp / Hen tắc nghẽn cố định bậc 4 kiểm soát một phần – Viêm mũi dị ứng – Dãn phế quản – Gù vẹo cột sống sang phải – Theo dõi ACO – Theo dõi thiếu máu cơ tim.
Cơn hen cấp mức độ nặng yếu tố thúc đẩy nhiễm trùng hô hấp dưới, biến chứng suy hô hấp / Hen tắc nghẽn cố định bậc 4 kiểm soát một phần theo dõi ACO, viêm mũi dị ứng, gù vẹo cột sống sang phải.
XIV. ĐIỀU TRỊ
Chỗ này anh giảng chung, không sửa cụ thể.
- Điều trị có 3 thời điểm: Lúc cấp cứu, hiện tại, khi xuất viện. Đi thi thì chính là hiện tại, cần ghi vào bệnh án còn điều trị lúc cấp cứu và khi xuất viện thì sẽ vấn đáp.
- Chú ý thi phải hoàn chỉnh bệnh án hết phần điều trị, không hoàn chỉnh dễ rớt.
- Phân tích ca này
| Cơn hen cấp | – Dãn phế quản: | |||||||||||||||||||||||||||||
| + SABA là chính. Thêm SAMA nếu nặng | ||||||||||||||||||||||||||||||
| + Phun khí dung: đường nebulizer hoặc MDI. MDI thì cần bệnh nhân hợp tác | ||||||||||||||||||||||||||||||
| nên nhập viện bệnh nặng ưu tiên dùng nebulizer. | ||||||||||||||||||||||||||||||
| + Liều dùng: Dùng theo nhu cầu, lúc đầu 3 cữ mà chưa đỡ thì phun tiếp, tới khi | ||||||||||||||||||||||||||||||
| nào ngộ độc thì thôi chứ giờ vô cơn cần cứu mnagj mà phun không hết thì phun | ||||||||||||||||||||||||||||||
| tiếp chứ sao bây giờ. | ||||||||||||||||||||||||||||||
| – Cor uống | ||||||||||||||||||||||||||||||
| – Kháng sinh | ||||||||||||||||||||||||||||||
| + Kháng sinh nên cho do có NTHH dưới | ||||||||||||||||||||||||||||||
| + Chọn theo kinh nghiệm, thường sẽ đánh kháng sinh mạnh phủ những con | ||||||||||||||||||||||||||||||
| nghi ngờ. | ||||||||||||||||||||||||||||||
| + Sau đó có kháng sinh đồ. (1) Nếu LS không ổn thì chỉnh theo KS đồ (2) Nếu | ||||||||||||||||||||||||||||||
| LS ổn thì có thể xuống bậc kháng sinh tránh nguy cơ kháng thuốc sau này. | ||||||||||||||||||||||||||||||
| Chọn kháng sinh phổ hẹp hơn nhắm đúng con cấy dương tính. Tuy nhiên ở | ||||||||||||||||||||||||||||||
| mình ít tin nên nếu LS ổn thì duy trì KS hiện dùng. Xuống thang là anh nói lý | ||||||||||||||||||||||||||||||
| thuyết thêm cho biết. | ||||||||||||||||||||||||||||||
| – Điều trị hỗ trợ: Thuốc ho, loãng đàm | ||||||||||||||||||||||||||||||
| Bệnh nặng | – Những ca có bệnh nặng cần đánh giá điều trị thêm ABC | |||||||||||||||||||||||||||||
| + A: Airway Có cần đặt nội khí quản không ? | ||||||||||||||||||||||||||||||
| + B: Breathing Có cần thở máy không ? COPD thường cần thở máy không xâm lấn | ||||||||||||||||||||||||||||||
| do thở máy xâm lấn có nguy cơ nghiện máy cao. Tuy nhiên ca nào quá nặng thì vẫn thở | ||||||||||||||||||||||||||||||
| máy xâm lấn. | ||||||||||||||||||||||||||||||
| + C: Circulation Sốc thì cần vận mạnh | ||||||||||||||||||||||||||||||
| Xuất viện | – Điều trị theo bậc, đánh giá bậc nào thì điều trị theo phác đồ bậc đó | |||||||||||||||||||||||||||||
1. Điều trị cụ thể
Đây là bệnh án gốc, anh không sửa cụ thể. Anh sửa như trên.
1.1 Nội trú
- Suy hô hấp
- Mục tiêu: 94-98% do khí máu không tăng CO2.
- Liều: Duy trì liều hiện tại do hiện tại SpO2 đạt 95% với 2l/ph qua cannula
- Theo dõi: Nhịp thở, SpO2 mỗi ngày
- Viêm phổi
- Nhóm nội trú mức độ nặng nên dùng Macrolide phổi hợp -lactam phổ rộng trong 7-10 ngày.
- Macrolide: Duy trì Clarithromycin (uống) từ lúc NV
- -lactam khố rộng: Piperacillin/Tazobactam
- Theo dõi lâm sàng sau 48h, đợi kết quả cấy: Cấy ra S.pneu và P.aeruginosae nên không cần đổi kháng sinh.
- Chuyển đường uống khi hết sốt sau 24h và có khả năng uống được
- Xem xét xuất viện khi lâm sàng ổn.
- Đợt cấp hen:
- Mức độ nặng nên ưu tiên thêm Ipratropium ngay sau SABA. Xem xét ICS liều cao
1.2 Xuất viện
-
- Viêm phổi: Chuyển đường uống, duy trì đủ ngày kháng sinh.
- Điều trị hen nền bậc 4 do BN đang điều trị bậc 4 1 năm nay nhưng mới kiểm soát triệu chứng 1 phần
- Kiểm soát bằng ICS-LABA liều trung bình
- Cắt cơn bằng ICS-LABA liều thấp thêm SABA nếu cần.
- Tái khám địa phương
- Tiếp tục điều trị hen nền, đánh giá bậc theo đáp ứng điều trị
- Theo dõi ACO: Điều trị với ICS sau 4 tuần, đo hô hấp ký khi bệnh ổn
- Theo dõi thiếu máu cơ tim: ECG gắng sức khi bệnh ổn
- Nguyên tắc điều trị
2.1 Nội trú
- Thở oxy 2l/phút qua cannula
- Tazopelin 4.5g 1 lọ + NaCl 0.9% 100ml x 4 TTM XXX giọt / phút
- Clavidi 0.5g 1v x 2 (u)
- Esomez 0.2g 2 gói x 2 (u)
- Combivent 2.5/0.5 1 tép + NaCl 0.9% đủ 5 ml x 6 PKD
- Chăm sóc cấp 2: Theo dõi M, HA, SpO2, nhiệt độ / 12h
2.2 Xuất viện
- Tiếp tục tái khám tại y tế địa phương
- Amoxicillin 1g x 3 (u) cho đủ 7-10 ngày
- Clavidi 0.5g 1v x 2 (u) cho đủ 7-10 ngày
- Seretide (25mcg Salmeterol + 250mcg Fluticason) sáng 2 nhát chiều 2 nhát.
- Berodual (0.05mg Fenoterol + 0.02mg Itratopium) 2 nhát khi nào khó thở.
XV. TIÊN LƯỢNG
- Tiên lượng gần trung bình: Sau 1 ngày điều trị, bệnh nhân giảm khó thở, giảm ho đàm, còn sốt, spO2 95% với Oxy qua cannyla 2l/ph.
- Tiên lượng xa trung bình: Bệnh nhân hen tắc nghẽn cố định, kiểm soát một phần, dãn phế quản.
XVI. TƯ VẤN BỆNH NHÂN
- Sử dụng thuốc đúng chỉ định: đúng cách, đủ liều, đủ thời gian.
- Tái khám thường xuyên.
Thành phố Hồ Chí Minh 01/10/19
Tổng hợp và hoàn thành ghi chú
Nguyễn Đức Vượng Y2014

Để lại một bình luận