Bệnh án cơ xương khớp
- HÀNH CHÍNH
- Họ và tên bệnh nhân: VĂN THỊ ****
- Tuổi: 69
- Giới tính: nữ.
- Nghề nghiệp: làm vườn.
- Địa chỉ:***
- Dân tộc: Kinh
- Ngày vào viện: 16 giờ 10 phút, ngày 5/9/2014.
- CHUYÊN MÔN
- Lý do vào viện: đau lưng.
Bệnh sử
Bệnh khởi phát cách nhập viện khoảng 1 tuần. Bệnh nhân thường xuyên than đau cột sống thắt lưng, đau âm ỉ kéo dài, không lan xuyên, tăng lên khi bệnh nhân xoay trở vận động, giảm khi bệnh nhân nằm nghỉ. Bệnh nhân khai sau khi thức dậy vào buổi sáng bệnh phải vận động nhẹ tại giường mới có thể ngồi dậy được. Trong những ngày sau đau ngày càng tăng làm bệnh nhân không đi lại được, chỉ nằm nghỉ và xoay trở nhẹ tại giường, bệnh không có sốt, không gầy sút và không xử trí gì. Đến cùng ngày nhập viện bệnh nhân đau dữ dội với tình chất và vị trí như trên nên nhập viện ĐKTWCT.
Tình trạng lúc nhập viện (ghi nhận):
- Bệnh tỉnh, tiếp xúc tốt.
- Dấu hiệu sinh tồn:
- Mạch: 82 lần/phút;
- Nhiệt độ: 37 oC;
- Huyết áp: 120/70 mmHg; Nhịp thở: 20 lần/phút.
- Đau hông lưng hai bên.
- Ấn đau cột sống thắt lưng.
Diễn tiến bệnh phòng: qua 05 ngày điều trị, bệnh nhân giảm đau, vận động nhẹ tại giường được, chưa đi lại được.
Tình trang hiện tại: đau hông lưng ít, vận động tại giường được, chưa đi lại được.
Tiền sử
– Bản thân
+ Đái tháo đường tuýp 2 được chẩn đoán tại bệnh viện ĐKTPCT cách đây 4 năm, có điều trị liên tục.
+ Tháo khớp xương bàn ngón chân phải do hoại tử tại BVĐKTPCT cách đây 4 năm.
+ Thoái hoá cột sống thắt lưng được chẩn đoán tại Bệnh viện YHCT Cần Thơ cách đây 2 năm.
– Gia đình: chưa ghi nhận mắc bệnh tương tự.
Khám lâm sàng
Khám lâm sàng: vào lúc 15h giờ ngày 11/09/2014 – ngày thứ 12 của bệnh
-
-
- Khám tổng quát
-
- Dấu hiệu sinh tồn: Mạch: 75 lần/ phút;
- Nhiệt độ : 370C; HA: 120/ 70 mmHg;
- Nhịp thở : 18 lần/phút.
- Bệnh nhân tỉnh tiếp xúc tốt.
- Tổng trạng hơi mập.
- Da niêm hồng.
- Lông, tóc, móng không dễ gãy rụng.
- Tuyến giáp không
- Hạch ngoại vi sờ không chạm.
-
- Khám cơ xương khớp
-
- Nhìn:
+ Cột sống không biến dạng, không gù vẹo.
+ Cơ cạnh sống không sưng, đỏ.
- Sờ:
+ Ấn cột sống và cơ cạnh sống không đau.
+ Dấu chuông bấm âm tính.
+ Ấn các điểm Valleix (điểm giữa mấu chuyển lớn và ụ ngồi, giữa nếp lằn mông, giữa mặt sau đùi, giữa khoeo) không đau.
+ Lasegue 2 thì âm tính.
+ Neri không thực hiện được, bệnh nhân đứng đau.
+ Dejerine âm tính, bệnh nhân ho, hay rặn không đau cột sống.
+ Bonnet: gấp chân vào đùi, gấp đùi vào vào bụng, bệnh nhân không đau sau đùi.
+ Dấu Wassermann âm tính: căng mặt trước đùi không đau.
- Gõ: phản xạ gân xương đều 2 chi dưới.
Đo: Chỉ số Schober không đo được, do bệnh nhân đứng đau.
Khám tim mạch:
- Nhìn: Lồng ngực cân đối, tĩnh mạch cổ không nổi.
- Sờ: Mỏm tim đập khoang liên sườn IV đường trung đòn trái, diện đập khoảng 2cm, không rung miu, ấn gan phồng cảnh (-), mạch quay rõ.
- Nghe: T1T2 đều rõ, không âm thổi bất thường, tần số 75 lần/phút.
Khám tiêu hóa:
- Nhìn: bụng cân đối, không tuần hoàn bàng hệ.
- Sờ: Bụng mền, gan sờ không trạm, lách không to. Không điểm đau khú trú
- Gõ:
- Nghe: Có tiếng nhu động ruột. 10 lần/2 phút
Khám hô hấp:
- Nhìn: Lồng ngực cân đối hai bên, các khoang gian sườn không giãn rộng, không co kéo cơ hô hấp phụ, di động đều theo nhịp thở.
- Sờ: Rung thanh đều ở hai phổi
- Gõ: trong
- Nghe: Rì rào phế nang êm dịu.
Khám tiết niệu- sinh dục:
- Nhìn: Hố thắt lưng hai bên không sưng, không đầy.
- Sờ ấn: Các điểm niệu quản trên – giữa không đau, không có cầu bàng quang, chạm thận, bập bền thận (-).
Khám thần kinh:
- Bệnh tỉnh táo.
- Trí nhớ tốt.
- Không dấu hiệu thần kinh khu trú.
- Dấu hiệu lasegue (-).
- Phản xạ gân 2 chi dưới chưa phát hiện bất thường.
- Nghiệm pháp Barre chi dưới đồng đều 2 bên.
Khám các cơ quan khác:
Khám sơ bộ chưa phát hiện dấu hiệu bệnh lý.
Tóm tắt bệnh án
Bệnh nhân nữ 69 tuổi nhập viện với lý do đau lưng. Qua hỏi bệnh sử, tiền sử, thăm khám ta ghi nhận:
- Hội chứng cột sống: đau cột sống xuất hiện cấp tính, ấn đau, giảm biên độ hoạt động cuột sống thắt lưng.
- Tiền sử:
- Đái tháo đường type 4 năm, có điều trị liên tục.
- Tháo khớp xương bàn ngón chân 4 năm.
- Thoái hoá cột sống thắt lưng 2 năm.
Chẩn đoán và biện luận
- Sơ bộ: đau cột sống thắt lưng cấp do xẹp đốt sống / loãng xương + thoái hoá cột sống thắt lưng nguyên phát không viêm.
- Phân biệt: đau cột sống thắt lưng cấp do thoái hóa cột sống
- Biện luận:
Hội chứng đau thắt lưng ở bệnh nhân này rõ. Ở bệnh nhân này có một số triệu chứng sau làm nền tảng ủng hộ chẩn đoán: (i) đau lưng vùng thấp, cấp,
(ii) ấn đau cột sống, (iii) giới hạn vận động do đau. Không có dấu hiệu của viêm, căng cứng cơ cạnh sống, cho nên không thể đau do cơ cạnh sống. Ngoài ra, bệnh nhân này đau giữa
cột sống, mà không lệch về bên nào, nên cũng có thể dễ dàng loại trừ do bệnh thận, sỏi đường niệu. Cũng như không có dấu hiệu của hội chứng rễ thần kinh, cho nên dễ dàng loại trừ nguyên nhân gây đau do chèn ép rễ.
Xem xét nguyên nhân gây đau ở bệnh nhân này ta thấy có một số yếu tố nghĩ đến hội
chứng đau thắt lưng do xẹp lúng đốt sống do hậu quả của loãng xương vì (1) có nguy cơ của loãng xương: tuổi già, mãn kinh, ít vận động thể lực vì sợ tổn thương mô mềm trong bệnh tiều đường; (2) thể trạng của bệnh nhân tương đối mập, ảnh hưởng trọng lực lên cột sống thắt lưng là chủ yếu; (3) triệu chứng đau do xẹp đốt sống xảy ra cấp, khu trú ở cột sống, mà bệnh nhân này chỉ biểu hiện đau 1 tuần trước nhập viện. Từ những lý do trên nghĩ nhiều ở bệnh nhân này có tình trạng xẹp đốt sống gây đau.
Thoái hóa cột sống cũng có thể gây đau cấp tính, mặc dù không nhiều. Nó thường biểu hiện đau mạn tính, âm ỉ kéo dài, từng đợt. Tuy nhiên, bệnh nhân này đã có tiền sử thoái hóa cột sống, nên chúng ta cũng không thể loại trừ.
Để xác minh chẩn đoán, và điều trị hiệu quả, chúng ta cần làm một số cận lâm sàng ủng hộ chẩn đoán.
Đề nghị cận lâm sàng và kết quả
+ Công thức máu
+ Đông máu
+ X-quang tim phổi.
+ X- quang cột sống thắt lưng
+ Sinh hóa máu: ure, creatinine, glucose, bộ mỡ, ion đồ.
+ ECG
+ HbA1C
+ DXA trung tâm.
Kết quả cận lâm sàng đã có
*** Công thức máu:
| Hc | 4.11 triệu/ mm3 | Bạch cầu | 11.9 nghìn/ mm3 |
| Hct | 12.3 g/dl | Neu | 68.4% |
| Hb | 35.7% | Acide | 1.0% |
| MCV | 87.1 fl | Base | 0.7% |
| MCH | 30 pg | Mono | 7.9% |
| MCHC | 34.5 g/L | Lympho | 25.6% |
| Tiểu cầu | 170 | ||
Tổng số bạch cầu tăng nhẹ, nhưng xét về giá trị tuyệt đối của Neutrophile thì không tăng, điều này ủng hộ rằng bệnh nhân đang không có tình trạng nhiễm trùng. Không phải đau do bệnh toàn thân có viêm nhiễm.
*** Xét nghiệm sinh hóa máu:
| Glucose | 7.3 mmol/L | ||
| Ure | 10 mmol/L | ||
| Creatinine | 76 mmol/L | ||
| Na+ | 137 mmol/L | ||
| K+ | 4.6 mmol/L | |
| Cl- | 97 mmol/L | |
| Ca | 2.2 mmol/l | |
| GOT | 26 UI | |
| GPT | 34 UI | |
| Cholesterol | 5.3 mmol/L | 5.6 mmol/L |
| TG | 6.2 mmol/L | 2.0 mmol/L |
| HDL-ch | 1.7 mmol/L | 1.5 mmol/L |
| LDL-ch | 3.1 mmol/L | 3.2 mmol/L |
| HbA1c | 8.7 % |
Xét nghiệm máu ghi nhận bệnh nhân có đái tháo đường với mức đường huyết trung bình tương đối cao, có tình trạng rối loạn lipid máu.
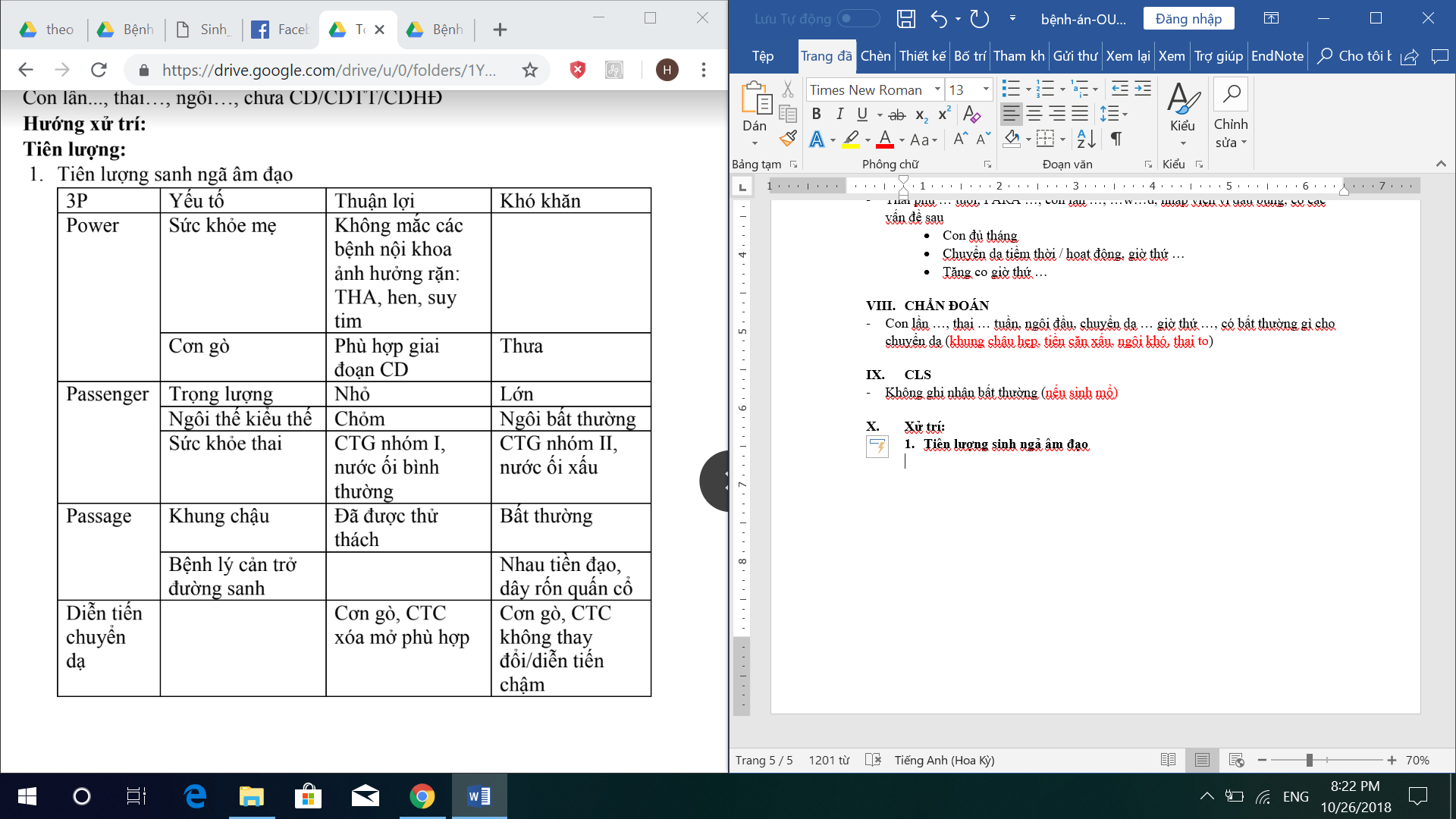
*** X – quang tim phổi
Trên X-quang tim phổi thấy một số dấu hiệu bất thường sau:
- Rãnh liên thùy bé phổi phải bị kéo lên trên.
- Khí quản lệch phải.
- Phế quản thùy trên phổi phải bị kéo lên trên.
- Tăng đậm độ thùy trên phổi phải Xẹp thùy trên phổi phải.
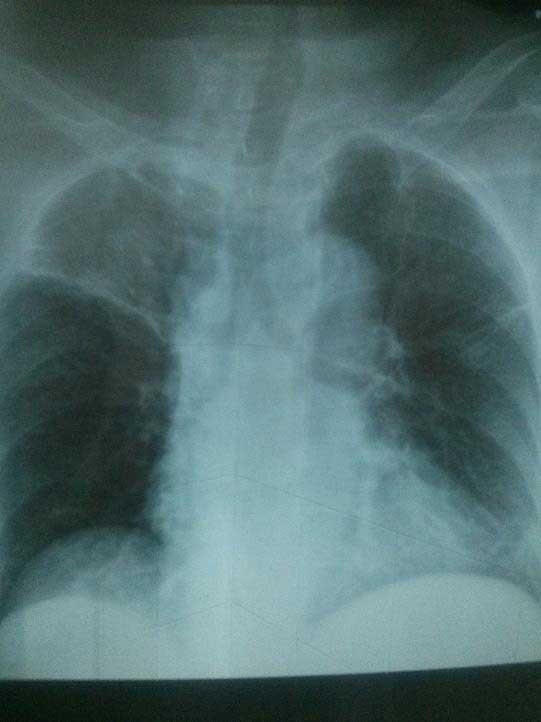
*** X-quang cột sống
- Dấu hiệu loãng xương trên X-quang qui ước bao gồm đốt sống tăng thấu quang, biến dạng đốt sống như xẹp, lún đốt sống. Ở đây ta thấy trên phim chụp cột sống của bệnh nhân có hình ảnh tăng thấu quang trên phim thằng (1), và xẹp phần trước thân các đốt sống D12, L1 rõ trên phim nghiêng (2). Chú ý mặt xương dưới sụn đốt sống xẹp chưa tăng sáng, thể hiện đốt sống mới xẹp lún gần đây. Điều này ủng hộ cho chẩn đoán bệnh nhân đau do xẹp đốt sống.
- Hình ảnh thoái hóa cột sống trên X-quang bao gồm: mất đường cong sinh lí, gai xương ở thân đốt sống, giảm chiều cao đốt sống (thường giảm đều ở các đốt) và đĩa đệm, đặc xương dưới sụn, hẹp lỗ liên hợp… Trên phim X-quang bệnh nhân này ta thấy có gai xương, tuy nhiên gai không dài, tăng sáng dưới sụng, giảm chiều cao cột sống. Không thấy hẹp khe khớp,lỗ liên hợp nhìn không rõ. Đều đó chứng minh bệnh nhân đã thoái hóa cột sống từ lâu.
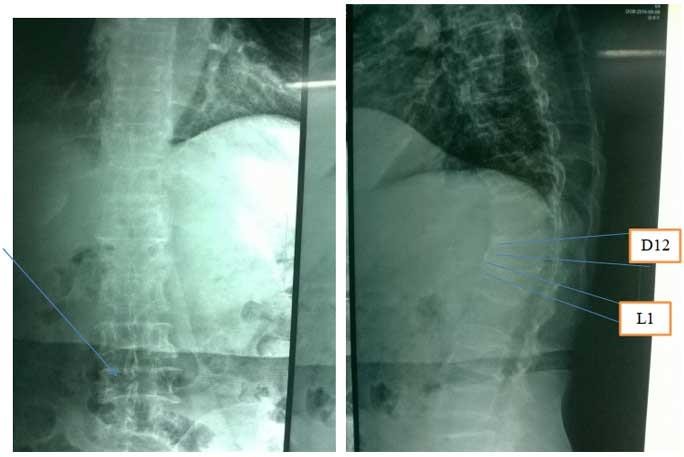
*** Siêu âm tim
Trên siêu âm tim ghi nhận hở van 2 lá, E/A <1 nên theo dõi tình trạng rối loạn chức năng tâm trương thất trái (giải thích E là early wave, là sóng trên biểu hiện trên siêu âm 2D thể hiện vận tốc máu phụt từ nhĩ xuống thất trái đầu tâm trương; A là atrial wave, là sóng thể hiện vận tốc máu từ nhĩ xuống thất trái cuối tâm trương. Ở người bình thường, không có suy tim tâm trương, thì E lớn hơn A, tỷ số E/A >1. Khi chức năng tâm trương bị rối loạn, E giảm nên tỷ số E/A < Ở bệnh nhân suy tim tâm trương, do tim còn khả năng dãn nở hạn chế, máu ứ ở thời kỳ tâm trương nhiều, nên nhĩ sẽ đóng góp máu cho thất rất thấp, hậu quả trên siêu âm là E/A >2.
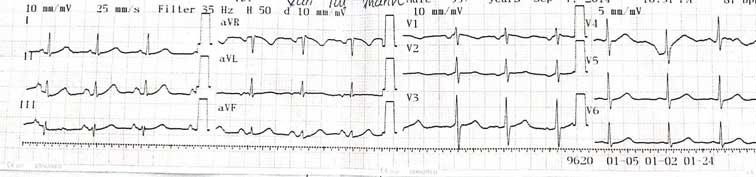 *** Điện tim
*** Điện tim
- Trên ECG này ta thấy nhịp xoang, nhưng cơ bản không đều, cần đo D2 kéo dài để khảo sát tình trạng có loạn nhịp hay không.
Chẩn đoán xác định
Đau cột sống thắt lưng cấp do xẹp lún đốt sống thắt lưng D12, L1 / loãng xương nguyên phát mức độ nặng + thoái hóa cột sống thắt lưng nguyên phát không viêm + Đái tháo đường type 2 + Hở van ĐMC 2/4, rối loạn chức năng tâm trương thất trái.
Điều trị
Hướng điều trị khi tiếp nhận bệnh
Bệnh nhân nhập viện điều trị vì tình trạng đau thắt lưng cấp, không có tình trạng cấp cứu, khi chưa có các cận lâm sàng để xác minh chẩn đoán, hướng điều trị an toàn là điều trị triệu chứng cho bệnh nhân. Đánh giá thang điểm đau VAS thể hiện mức độ mà cho thuốc phù
hợp, bên cạnh đó cho các xét nghiệm giúp chẩn đoán.
Điều trị cụ thể khi tiếp nhận bệnh
Để giảm đau hiệu quả ở bệnh nhân đau cột sống thắt lưng cấp, cần sử dụng bộ 3 thuốc: giảm đau, kháng viêm, dãn cơ. Cụ thể:
+ Nằm yên, ổn định cột sống thắt lưng, hạn chế vận động.
+ Mobic 15 mg 1 ống tiêm bắt liền
+ Patest 250 (thuốc dãn cơ) mg 1 viên uống liền
+ Ultracet ( thuốc giảm đau) 1 viên uống liền
+ Kèm theo uống hạn chế tác dụng phụ trên dạ dày của thuốc trên, sử dụng PPI: paziet 10 mg 1 viên uống liền.
Hướng điều trị tiếp theo tại viện.
Khi đã có cận lâm sàng đầy đủ, đã chẩn đoán xác định bệnh nhân đau cột sống thắt lưng
cấp do xẹp lún đốt sống/ loãng xương + các bệnh kèm theo. Hướng điều trị là điều trị triệu
chứng đau cho bệnh nhân, điều trị loãng xương, ổn định đường huyết, có thể điều trị thoái hóa khớp tại viện hoặc sau khi xuất viện. Ở đây, tạm thời điều trị đau do xẹp đốt sống/ loãng xương trước.
+ Điều trị triệu chứng: giảm đau kháng viêm, dãn cơ
+ Điều trị cơ bản: chống loãng xương
+ Điều trị hổ trợ
+ Ổn định đường huyết
Điều trị cụ thể tiếp theo tại viện
+ Hạn chế vận động cột sống cho đến khi giảm đau nhiều.
+ Ultracet (paracetamol + codein) 37.5mg 1viên x 2 (u)
+ Patest (Mephenesin) 250mg 2 viên x 2 (u)
+ Celecoxib 200mg 1 viên x 2 (u) Uống đến khi giảm đau.
+ Dinh dưỡng hợp lý, tăng cường đạm vừa phải vì có tiểu đường kèm theo.
+ Bổ sung calci 1000 mg mỗi ngày
+ Vitamin D 1000UI mỗi ngày
+ Alendronat 70mg uống mỗi tuần 1 lần lúc đói, uống kèm nhiều nước, sau uống tăng vận động.
+ Nẹp chỉnh hình, cô định cột sống khi vận động. Duy trì và điệu trị cho cả sau khi xuất viện.
+ Metformin 1000mg 1 viên x 2 (u) sau mỗi bữa ăn
+ Pariet (Rabeprazol) 10mg 1 viên (u) sáng
+ Varogel 1 gói x 2 (u) trước ăn
Hướng điều trị khi xuất viện
Bệnh nhân xuất viện khi tình trạng đau đã giảm nhiều, có thể đi lại được. Khi xuất viện cho toa uống thuốc giảm đau thêm một tuần, điều trị lâu dài loãng xương, thoái hóa khớp, ổn định đường huyết, hạn chế đau tái phát.
+ Điều trị triệu chứng: giảm đau.
+ Điều trị cơ bản: loãng xương thoái hóa khớp.
+ Ổn định đường huyết
+ Hạn chế đau tái phát
Điều trị cụ thể khi xuất viện
+ Hạn chế vận động nặng cột sống.
+ Ultracet (paracetamol + codein) 37.5mg 1viên x 2 (u)
+ Bổ sung calci 1000 mg mỗi ngày
+ Vitamin D 1000UI mỗi ngày
+ Alendronat 70mg uống mỗi tuần 1 lần lúc đói, uống kèm nhiều nước, sau uống tăng vận động.
+ Glucosamine sulphate 1000mg 2 viên x 2 (u)
+ Nẹp chỉnh hình, cô định cột sống khi vận động.
Tiên lượng
- Gần: khá. Hiện tại bệnh ổn, đáp ứng tốt với điều trị.
- Xa: trung bình. Bệnh nhân tái phát nhiều lần, lớn tuổi, có bệnh lý đái tháo đường kèm
Dự phòng
- Tái phát: hạn chế lao động nặng sai tư thế, tập thể dục, ăn uống đầy đủ dinh dưỡng, tuân thủ điều trị. Dự phòng đau cột sống tái phát bằng nẹp cột sống khi vận động, uống giảm đau khi có triệu chứng.
- Tác dụng phụ của thuốc: bổ sung PPI dự phòng loét dạ day- tá tràng.
- Tuân thủ điều trị đái tháo đường.





























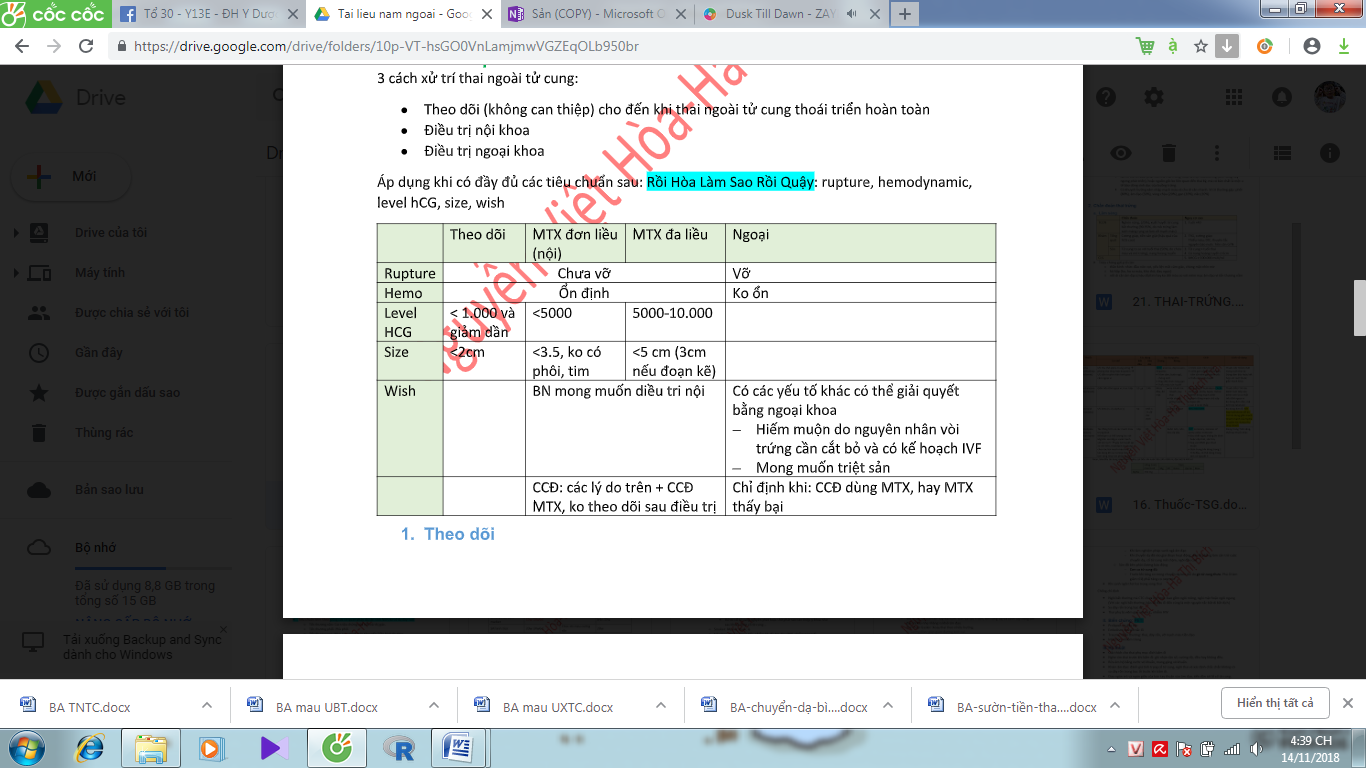


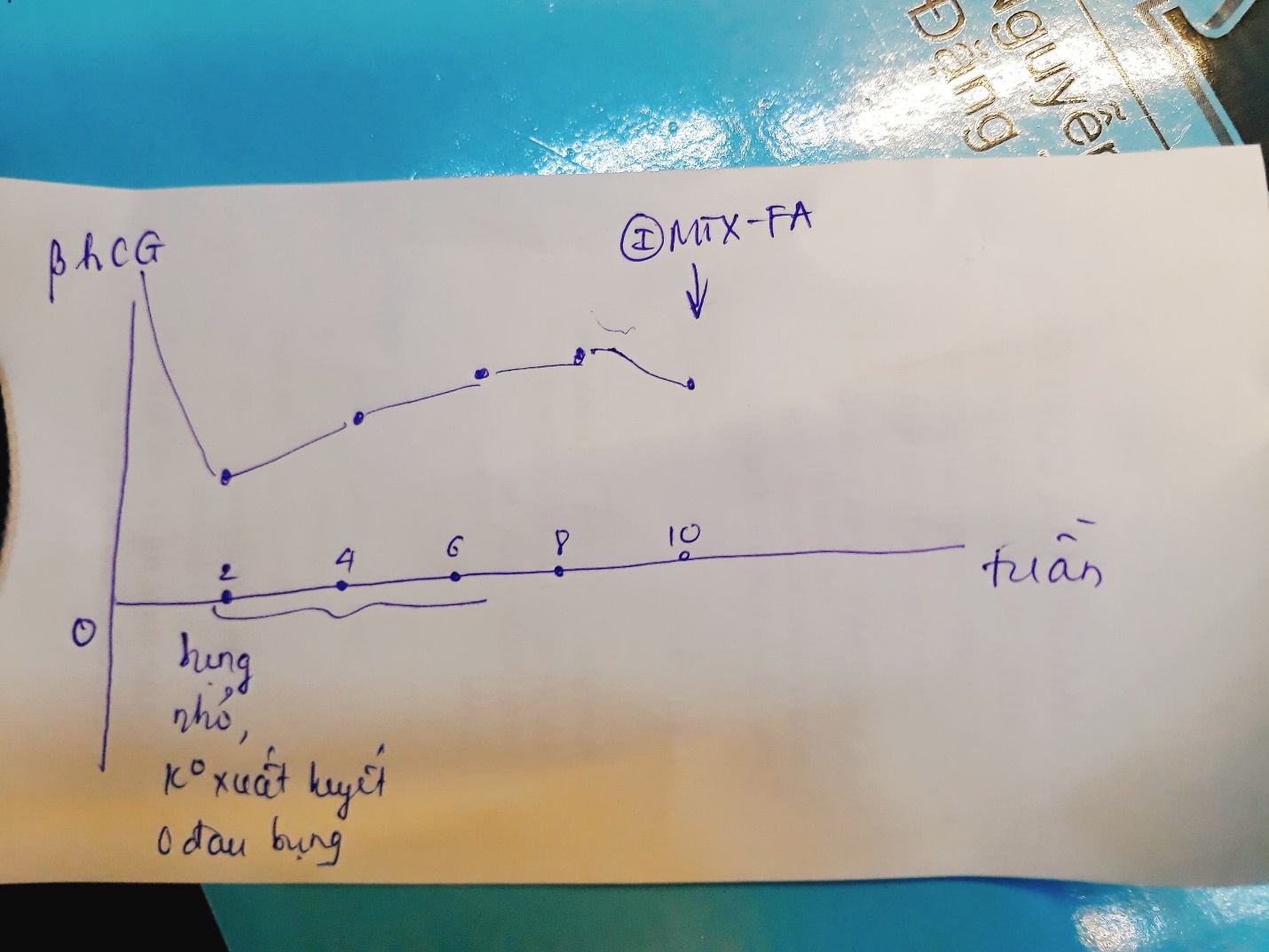
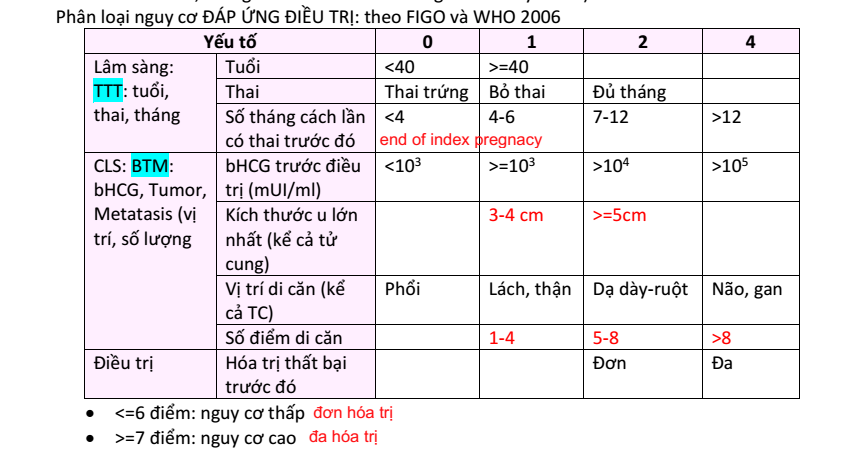 Tổng … điểm 🡪 nguy cơ … 🡪 đơn/đa hóa trị
Tổng … điểm 🡪 nguy cơ … 🡪 đơn/đa hóa trị