Tiếp cận điều trị kháng khuẩn ở bệnh nhân nhiễm trùng ổ bụng

Table of Contents
- GIỚI THIỆU 3
- VI SINH 3
- KIỂM SOÁT NGUỒN NHIỄM VÀ DẪN LƯU 4
- ĐIỀU TRỊ CÁC THUỐC KHÁNG VI SINH (VI KHUẨN, NẤM, PROTOZOA…) THEO KINH NGHIỆM 5
Bảng: Những yếu tố nguy cơ dẫn đến việc cần mở rộng phổ kháng sinh điều trị 6
Bảng 1: sử dụng kháng sinh nhiễm khuẩn ổ bụng mắc phải cộng đồng – nguy cơ thấp 7
Bảng 2: sử dụng kháng sinh nhiễm khuẩn ổ bụng mắc phải cộng đồng – nguy cơ cao 8
Bảng3: lựa chọn kháng sinh trong nhiễm trùng ổ bụng liên quan chăm sóc y yế 10
Bảng 4: các kháng sinh bổ trợ bảng 3 trong những tình huống xuất hiện các yếu tố nguy cơ khác 11
Quản lý kháng sinh 12
Ngoài đường uống (tĩnh mạch) so với đường uống 12
Hội chẩn với các bác sĩ chuyên khoa nhiễm 14
Thời gian điều trị 14 F. THẤT BẠI LÂM SÀNG 15
G. TÓM TẮT VÀ CÁC KHUYẾN CÁO 16
GIỚI THIỆU
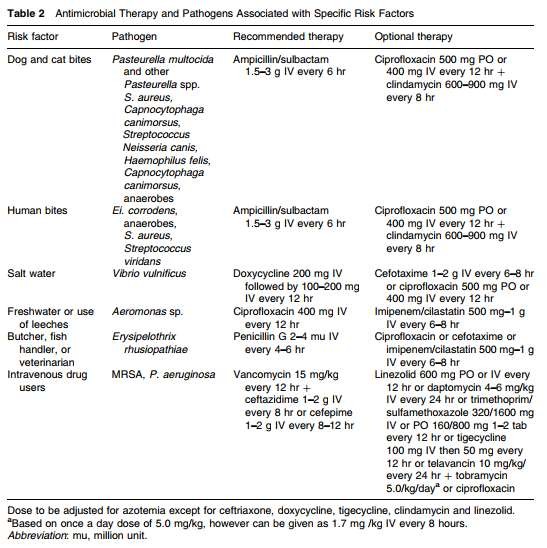
Các nhiễm trùng trong khoang bụng, bùng phát lên bởi một hiện tượng viêm hoặc các vấn đề gây rối loạn ống dạ dày – ruột. Ít phổ biến hơn, là chúng cũng có thể bắt nguồn từ các nguyên nhân thuộc về hệ niệu và hệ phụ khoa. Nhiễm trùng ổ bụng thì thường là nhiễm đa khuẩn, gây ra biến chứng áp xe trong ổ bụng hoặc viêm phúc mạc thứ phát, mà nhìn chung có thể khu trú hoặc toàn thể.
Tiếp cận việc lựa chọn kháng sinh và điều trị nhiễm trùng ổ bụng ở người trưởng thành sẽ được thảo luận trong bài này.
VI SINH
Nhiễm trùng ổ bụng thường bùng lên khi hàng rào chất nhày bảo vệ bị phá vỡ và cho phép các chủng vi khuẩn tồn tại bình thường đi vào khoang bụng. Phổ vi khuẩn chính xác sẽ lệ thuộc vào vị trí chính xác của ruột (vd ruột non hay ruột già).
Các chủng vi khuẩn của hệ đại tràng là các chủng phổ biến gây ra nhiễm trùng ở bụng, phản ánh tần suất của những bệnh liên quan ở vị trí giải phẫu này, bao gồm: viêm ruột thừa, viêm túi thừa, carcinoma đại tràng, bệnh viêm ruột và phẫu thuật ruột trước đó. Do đó, các vi khuẩn nổi bật trong các loại nhiễm trùng như vầy là các dạng chủng Coli (vd Escherichia coli, Klebsiella spp, Proteus spp, and Enterobacter spp), streptococci, enterococci, và vi khuẩn kỵ khí. Tuy nhiên, trong khoảng hơn 400 chủng sống trong đại tràng, chỉ 4-6 chủng đã được phát hiện gây nhiễm trùng ổ bụng. Chiếm ưu thế nhất là Bacteroides fragilis and E. coli. Các yếu tố tạo nên hiện tượng nêu trên là do khả năng có giới hạn của các phòng xét nghiệm không thể cấy ra tất cả các chủng được cũng như khả năng thích nghi đặc biệt của các chủng vi khuẩn đặc biệt để sống sót ở một môi trường mới. Ví dụ như khả năng chỉ cần tiêu thụ một lượng nhỏ oxygen đã giúp cho B. fragilis nổi lên như một bệnh nguyên kỵ khí gây nhiễm trùng ổ bụng. Các cuộc thử nghiệm gây nhiễm trùng huyết từ nhiễm trùng ổ bụng trên động vật đã cho thấy bệnh nguyên là do cả các chủng kỵ khí và các chủng dạng Coli, mặc dầu vai trò chủa chúng khác nhau, các vi khuẩn dạng Coli thì có vai trò gây nhiễm trùng máu giai đoạn sớm còn với các chủng kỵ khí gây biến chứng abcess ở giải đoạn trễ hơn.
Sự thủng của ruột gần, như là thủng do loét dạ dày, kết quả tạo ra các nhiễm trùng với các chủng vi sinh rất khác, chủ yếu là các chủng thuộc hệ tiêu hóa trên. Các chủng vi sinh nổi trội trong các bệnh cảnh này thường là ái khí và các vi khuẩn Gram dương kỵ khí hoặc nấm Candida spp.
Việc đã điều trị trước đó hay đã từng nhập viện sẽ dẫn đến thay đổi dòng khuẩn trong ổ bụng, vì vậy, nhiễm trùng ổ bụng trong các bệnh cảnh như vầy khả năng cao sẽ là nhiễm các chủng bệnh viện như Pseudomonas aeruginosa hay các bệnh nguyên kháng thuốc khác. Enterococci là bệnh nguyên nổi trội nhất gây nhiễm trùng liên qua đến chăm sóc y tế, đặc biệt là nhiễm trùng hậu phẫu, ngược với khi nhiễm trong cộng đồng, chúng cũng thường được cấy ra nhưng thường không phải là bệnh nguyên quan trọng gây bệnh. Candida spp cũng phổ biến, ở cả ruột non và ruột già, chúng lưu hành trên các bệnh nhân nhiễm trùng bệnh viện, những người với vấn đề miễn dịch, những người đã từng sử dụng kháng sinh trước đó hoặc nhiễm trùng tái phát.
KIỂM SOÁT NGUỒN NHIỄM VÀ DẪN LƯU
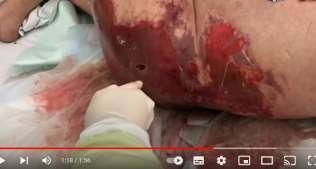
Can thiệp phẫu thuật và/hoặc dẫn lưu qua da thường cần thiết để điều trị nhiễm trùng ổ bụng. Can thiệp phẫu thuật có thể sẽ cần để đóng một vết hở hay cắt lọc các mô đã hoại tử nhiễm trùng, và dẫn lưu thường cần thiết để làm sạch một ổ áp xe. Khi có thể, dẫn lưu qua da vẫn được lựa chọn nhiều hơn. Hầu hết các thất bại điều trị đều liên quan đến việc thất bại trong việc kiểm soát nguồn nhiễm.
Can thiệp hở hay qua da là cơ hội lý tưởng để thu thập mẫu cho các phân tích vi sinh (nhuộm Gram, cấy tìm ái khí, kỵ khí và nếu có thể tìm luôn nấm). Việc này quan trọng với những bệnh nhân có các ổ áp xe trong ổ bụng hay các bệnh nhân nhiễm trùng đã có biến chứng, với các bệnh nhân đã sử dụng kháng sinh trước đó hay các bệnh nhân nghi ngờ cao là nhiễm các mầm bệnh kháng thuốc. Nhuộm Gram có thể giúp bác sĩ chọn lựa sử dụng kháng sinh sớm chính xác hơn, và đôi khi là công cụ duy nhất nếu cấy không mọc. Việc bơm trực tiếp mẫu vào trong lọ cấy máu có thể tăng lợi ích về vi sinh nhưng cách này có nhiều bất lợi. Nó lấy mất cơ hội nhuộm Gram nếu bác sĩ quên không giữ lại một phần để đem đi nhuộm, và thêm nữa trong các tình huống nhiễm đa khuẩn, việc phát triển cạnh tranh nhau trong lọ cấy máu có thể cản trở việc xác định tất cả các bệnh nguyên quan trọng. Vì vậy, cấy với các phương pháp thường qui khác cũng quan trọng trong các tình huống như vầy.
ĐIỀU TRỊ CÁC THUỐC KHÁNG VI SINH (VI KHUẨN, NẤM, PROTOZOA…) THEO KINH NGHIỆM.
Các bệnh nhân mắc bệnh nặng nên nhận được điều trị kháng vi sinh theo kinh nghiệm sớm nhất có thể, lý tưởng nhất là ngay khi mẫu máu và nước tiểu đã được lấy để đem đi cấy. Ở những bệnh nhân với tình trạng không nặng, việc trì hoãn sử dụng kháng sinh cho đến khi mẫu từ ổ nhiễm trong bụng được thu thập và đem đi cấy, có thể là hướng tiếp cận phù hợp để tối ưu hóa việc sử dụng các thuốc trên các chủng vi sinh.
Các phác đồ điều trị
Nhìn chung, các thuốc sử dụng kinh nghiệm trong nhiễm trùng ổ bụng, gồm các thuốc chống lại được: streptococci đường ruột, các chủng dạng Coli, kỵ khí. Các nghiên cứu đánh giá hiệu quả của các loại kháng sinh khác nhau trên các mầm bệnh nêu trên nhìn chung cho hiệu quả tương đương. Thuốc kháng vi sinh đích, và các chỉ định mở rộng phổ kháng vi sinh phụ thuộc vào rất nhiều yếu tố:
-
-
- Liệu nhiễm trùng ổ bụng là do mầm bệnh cộng đồng hay mầm bệnh liên quan đến các chăm sóc y tế?
- Liệu có những yếu tố nguy cơ nào trên bệnh nhân này gây ra nhiễm khuẩn kháng thuốc hay không? (vd như gần đây du lịch đến những nơi lưu hành những chủng vi sinh kháng thuốc cao)
- Liệu bệnh nhân có được cân nhắc là có nguy cơ với các kết cục nặng chưa? Những yếu tố nguy cơ mà giúp tiên lượng khả năng bệnh nhân sẽ đi đến một kết cục tệ bao gồm: lớn hơn 70 tuổi, trì hoãn việc điều trị ban đầu > 24 giờ, không thể cắt lọc đủ hoặc không thể kiểm soát ổ nhiễm với dẫn lưu, các bệnh đồng mắc khác (đái
-
tháo đường kiểm soát kém, sử dụng corticoid liều cao kéo dài, sử dụng các thuốc ức chế miễn dịch, giảm bạch cầu, nhiễm HIV tiến triển, thiếu hụt lympho B hoặc T), rối loạn chức năng cơ quan, mắc các bệnh thuộc về phúc mạc mức độ nặng hoặc viêm phúc mạc toàn thể, giảm albumin máu và tình trạng dinh dưỡng kém.
Những bệnh nhân với nhiễm các chủng cộng đồng và mức độ bệnh từ nhẹ tới trung bình cũng như không có các yếu tố nguy cơ vừa kể trên có thể không cần thiết để sử dụng các thuốc phổ quá rộng. Vì khả năng nhiễm các chủng kháng thuốc thì thấp. Ngược lại, thuốc phổ rộng nên được sử dụng với các bệnh nhân có nguy cơ nhiễm các chủng kháng thuốc hoặc trên những bệnh nhân có các nguy cơ sẽ chuyển thành bệnh nặng và có thể tử vong.
Những yếu tố khác ảnh hưởng lên việc lựa chọn thuốc bao gồm: vị trí và loại nhiễm trùng (vd: kỵ khí Gram âm nhìn chung sẽ không là một mầm bệnh gây bệnh nặng trong các nhiễm trùng phát sinh từ đường tiêu hóa trên), có can thiệp ngoại khoa không, tỷ lệ Enterobacteriaceae kháng thuốc tại địa phương, và khả năng dung nạp của bệnh nhân. Tỷ lệ kháng của Enterobacteriaceae cao rõ ràng ở một số nơi trên thế giới bao gồm: đông á, châu phi, trung á và đặc biệt rất cao ở Đông Nam Á.
Các khuyến cáo nhìn chung vẫn không có nhiều thay đổi trong các hướng dẫn của Surgical Infection Society (SIS) and the Infectious Diseases Society of America (IDSA) trong các điều trị nhiễm trùng ổ bụng đã có biến chứng, mà đã được công bố rộng rãi vào năm 2010. SIS thì đã cho ra bản update vào năm 2017, còn IDSA thì vẫn đang xem lại các hướng dẫn cũng mình. Có vài khác biệt của bản update về dữ liệu nhạy thuốc trong phòng thí nghiệm. ví dụ như trước đây clindamycin and cefotetan được chấp nhận cho các loại nhiễm trùng ổ bụng gồm luôn cả kỵ khí, thì lại không được sử dụng nữa vì liên quan để khả năng tăng kháng thuốc của B. fragilis. Cũng được nêu trong các hướng dẫn đó, thuốc ampicillin-sulbactam cũng không được khuyến cáo sử dụng do tỷ lệ kháng cao giữa các chủng E.coli mắc phải ở cộng đồng.
Bảng: Những yếu tố nguy cơ dẫn đến việc cần mở rộng phổ kháng sinh điều trị
| Các yếu tố liên quan đến khả năng tử vong |
| Tuổi > 70 |
| Bệnh đồng mắc (bệnh gan/thận, bệnh ác tính, suy dinh dưỡng lâu ngày) |
| Các tình trạng miễn dịch (vd như: đái tháo đường kiểm soát kém, sử dụng corticosteroid mạn tính, sử dụng các thuốc ức chế miễn dịch, giảm bạch cầu, nhiễm HIV tiến triển, thiếu
hụt lympho B hoặc T) |
| Bệnh nặng (vd nhiễm trùng huyết) |
| Viêm phúc mạc lan tỏa |
| Trì hoãn việc điều trị ban đầu (kiểm soát ổ nhiễm) > 24 giờ |
| Không thể dẫn lưu hay cắt lọc tốt |
| Các yếu tố liên quan đến khả năng nhiễm các mầm bệnh kháng thuốc |
| Nhiễm do chăm sóc y tế |
| Du lịch đến các vùng có tỷ lệ cao các mầm bệnh kháng kháng sinh* trong vòng vài tuần trước khi khởi phát hay được kê kháng sinh tịa thời điểm đi du lịch |
| Đã biết các mầm bệnh kháng thuốc |
*tỷ lệ cao đề kháng với kháng sinh đã được báo cáo ở các vùng như: đông á, châu phi, trung á và đặc biệt rất cao ở Đông Nam Á.
Nhiễm các chủng cộng đồng – nguy cơ thấp
Với các bệnh nhân nhiễm trùng ổ bụng mắc phải cộng đồng từ mức độ nhẹ đến trung bình (ví dụ thủng ruột thừa hoặc abcess ruột thừa) và không có nguy cơ cho đề kháng kháng sinh và thất bại điều trị, sử dụng thuốc phủ Streptococci, Enterobacteriaceae – không kháng, và (trong hầu hết các ca) kỵ khí là đã đủ. Điều trị kháng sinh kinh nghiệm như nêu sau đây là phù hợp:
Bảng 1: sử dụng kháng sinh nhiễm khuẩn ổ bụng mắc phải cộng đồng – nguy cơ thấp
| Liều | |
| Liệu pháp đơn trị | |
| Ertapenem | 1 g tĩnh mạch – 1 lần/ngày |
| Piperacillin-tazobactam | 3.375 g tĩnh mạch – mổi 6h |
| Liệu pháp kết hợp với Metronidazole | |
| Một trong số cách sau: | |
| Cefazolin | 1 to 2 g tĩnh mạch – mổi 8h |
| HOẶC | |
| Cefuroxime | 1.5g tĩnh mạch – mổi 8h |
| HOẶC | |
| Ceftriaxone | 2g tĩnh mạch – một lần/ngày |
| HOẶC | |
| Cefotaxime | 2g tĩnh mạch – mổi 8h |
| HOẶC | |
| Ciprofloxacin | 400mg tĩnh mạch – mổi 12h
500mg uống – mổi 12h |
| HOẶC | |
| Levofloxacin | 750mg tĩnh mạch/uống – một lần/ngày |
| CỘNG VỚI | |
| Metronidazole* | 500mg tĩnh mạch/uống – mổi 8h |
+ bảng kháng sinh này dùng cho người trưởng thành với chức năng thận bình thường
* cho hầu hết các nhiễm trùng đường mật không biến chứng mức độ nhẹ đến trung bình, thêm Metronidazole là không cần thiết.
Một thuốc đường uống (vd fluoroquinolone cộng metronidazole hoặc đơn trị với amoxicillin-clavulanic acid) là một lựa chọn điều trị kinh nghiệm hợp lý với các nhiễm trùng cộng đồng mức độ nhẹ – trung bình và không có yếu tố nguy cơ nhiễm các chủng kháng thuốc và khi độ nhạy của E.coli với thuốc vẫn cón vượt trên 90%
trong cộng đồng và bệnh viện. Nếu dưới 90%, vẫn có thể sử dụng nhưng bác sĩ nên cân nhắc trên từng ca về khả năng thất bại.
Các hướng dẫn của SIS và IDSA 2010 đã liệt kê các thuốc cefoxitin, moxifloxacin, and tigecycline để điều trị. Nhưng nhìn chung, nên tránh dùng các thuốc này vì tỷ lệ kháng trong phòng thí nghiệm của Bacteroides spp và các dạng Coli ngày càng
tăng cao. Còn với tigecycline, người ta thấy có môi liên hệ về tăng tỷ lệ tử vong cao hơn so với các kháng sinh khác trong điều trị các loại nhiễm trùng khác bao gồm luôn cả nhiễm trùng ổ bụng.
Các hướng dẫn của SIS 2017 đã đưa cefoperazone-sulbactam như là một kháng sinh thay thế, nhưng nên tránh dùng thuốc này để tránh tình trạng sẽ kháng thuốc sau đó, vì thuốc này có thể phủ luôn Pseudomonas loại kháng thuốc, mà nhìn chung là không cần thiết cho nhóm bệnh nhân nhiễm cộng đồng.
Nhiễm các chủng cộng đồng – nguy cơ cao
Với các tường hợp nhiễm cộng đồng từ mức độ nặng hoặc trên các bệnh nhân nguy cơ cao diễn tiến nặng hơn hoặc nguy cơ cao sẽ kháng thuốc, dùng kháng sinh phổ rộng thì được khuyến cáo. Nhìn chung, chúng tôi dùng thuốc phổ rộng chống được Gram âm bao gồm luôn cả P. aeruginosa và Enterobacteriaceae mà đã kháng với các kháng sinh nhóm Cephalosporin không pseudomonas, thêm vào các kháng sinh chống lại streptococci đường ruột và (trong hầu hết các ca) các chủng kỵ khí. Với các nhiễm trùng cộng đồng mà đã biết rõ nguồn gốc là từ ổ bụng thì phủ MRSA nhìn chung là không cần thiết.
Bảng 2: sử dụng kháng sinh nhiễm khuẩn ổ bụng mắc phải cộng đồng – nguy cơ cao
| Nơi mà tỷ lệ kháng thuốc kháng sinh
<10% |
|||
| Đơn trị |
|
||
| Kết hợp |
|
Metronidazole
. |
|
| Nguy cơ nhiễm chủng sinh ESBL |
|
|||
| Không thể sử dụng beta-lactams hoặc carbapenems (dị
ứng nặng) |
|||
| Vancomycin cộng Aztreonam
cộng Metronidazole |
|||
| Nguy cơ nhiễm nấm | |||
|
Liều lượng kháng sinh
Imipenem-cilastatin 500 mg tĩnh mạch mổi 6h Meropenem 1 g tĩnh mạch mổi 8h
Doripenem 500 mg tĩnh mạch mổi 8h Piperacillin-tazobactam 4.5 g tĩnh mạch mổi 6h Cefepime 2 g tĩnh mạch mổi 8h
Ceftazidime 2 g tĩnh mạch mổi 8h Metronidazole 500 mg tĩnh mạch/uống mổi 8h
Khi kháng sinh nhóm beta-lactams hoặc carbapenems được lựa chọn điều trị cho những trường hợp nặng hay nghi ngờ nhiễm các bệnh nguyên kháng thuốc, chúng tôi có khuynh hướng tích sử dụng chiến lược truyền liều kéo dài (prolonged infusion dosing strategy, được hiểu như truyền với thời gian kéo dài hơn bình
thường) và điều này cũng được tán đồng bởi Hiệp hội phẫu thuật cấp cứu thế giới (World Society of Emergency Surgery (WSES)) (bài truyền Beta-lactam kéo dài là một bài khác)
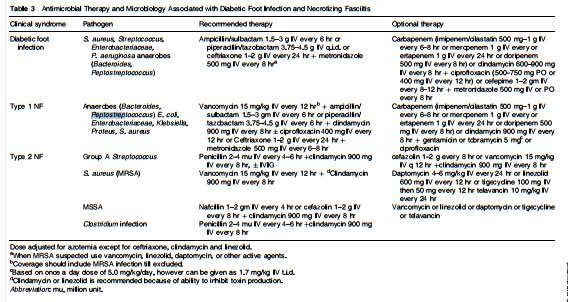
Nhiễm các chủng liên quan đến chăm sóc y tế
Những bệnh nhân với nhiễm trùng liên quan với liên quan chăm sóc y tế, khả năng kháng thuốc sẽ cao. Do đó, để phủ theo kinh nghiệm các mầm bệnh kháng thuốc, nên thêm các thuốc phủ streptococci và các chủng kỵ khí, phác đồ nên có ít nhất các thuốc kháng sinh chống được trực khuẩn Gram âm phổ rộng (gồm các mầm bệnh P. aeruginosa và Enterobacteriaceae mà kháng với các thuốc kháng sinh nhóm cephalosporins và fluoroquinolones thế hệ thứ 3 không chống Pseudomonas). Chúng tôi cũng thường sử dụng theo kinh nghiệm phác đồ mà gồm kháng sinh chống được enterococci trên những bệnh nhân nhiễm trùng ổ bụng liên quan đến các chăm sóc y tế, đặc biệt là trên những bệnh nhân có nhiễm trùng hậu
phẫu, những người mà đã điều trị Cephalosporin trước đây hoặc điều trị kháng sinh loại khác chọn lọc cho Enterococcus spp, trên bệnh nhân suy giảm miễn dịch, với những bệnh nhân có bệnh mạch máu của tim hoặc các bệnh nhân có vật liệu nhân tạo trong mạch máu.
Bảng 3: lựa chọn kháng sinh trong nhiễm trùng ổ bụng liên quan chăm sóc y yế
| Kháng sinh | Kháng sinh | Comment | Thêm | |
| Đơn trị | ||||
hoặc
– Doripenem |
Chống trực khuẩn Gram âm kỵ khí và ái khí | |||
| Kết hợp | ||||
hoặc
|
-Metronidazole | Xem xét thêm ampicillin hoặc vancomycin để phủ enterococci (trong lúc chờ
kết quả cấy) |
||
| Nếu dị ứng Beta-lactam
hoặc Carbapenem |
||||
| Vancomycin và
aztreonam và metronidazole |
Bảng 4: các kháng sinh bổ trợ bảng 3 trong những tình huống xuất hiện các yếu tố nguy cơ khác
| Nguy cơ nhiễm MRSA | Nguy cơ nhiễm ESBL | Nguy cơ nhiễm Gram âm kháng thuốc | Nguy cơ nhiễm Vancomycin- resistant Enterococcus
(VRE) |
Nguy cơ nhiễm nấm Candida spp |
| Thêm | Thêm | Thêm | Thêm | Fluconazole |
| Vancomycin | Carbapenem | Aminoglycoside | Linezolid hoặc | hoặc |
| (imipenem hoặc | hoặc Polymyxin, | Daptomycin | Echinocandin | |
| meropenem) | hoặc các Beta- | (bệnh nặng) | ||
| lactam dạng kết | ||||
| hợp mới | ||||
| (ceftolozane- | ||||
| tazobactam hoặc | ||||
| ceftazidime- | ||||
| avibactam) |
ĐIỀU TRỊ KHÁNG SINH TRÚNG ĐÍCH
Những nguyên lý chung trong việc chọn kháng sinh
Điều trị kháng sinh trúng đích là việc chọn lựa kháng sinh dựa trên kết quả cấy và các xét nghiệm nghi ngờ từ các bệnh phẩm phù hợp. Hầu hết tất cả các phác đồ kháng sinh chống các chủng dạng coli và kỵ khí đều có hiệu quả có thể so sánh.
Trong một phân tích của 40 nghiên cứu ngẫu nhiên về các phác đồ kháng sinh điều trị viêm phúc mạc thứ phát. Tất cả các phác đồ (16 loại khác nhau) cho ra hiệu quả lâm sàng tương đương. Đi sâu hơn vào 16 nghiên cứu sử dụng các phác đồ kháng sinh trên bệnh nhân nhiễm trùng ổ bụng biến chứng: ceftriaxone cộng metronidazole, piperacillin-tazobactam, ertapenem, imipenem, meropenem, ceftolozane-tazobactam cộng metronidazole, and ceftazidime-avibactam cộng metronidazole, đã cho thành công trên lâm sàng chạy từ 75- 97%.
Đánh giá về dữ liệu cấy
Nguồn và thời gian lấy mẫu cấy là tối quan trọng trong đạt được kết quả cấy để hướng dẫn dùng kháng sinh. Cấy nên thực hiện tước khi dùng kháng sinh, từ một vị trí vô trùng. Trong các trường hợp bệnh nặng, kháng sinh cần phải cho ngay lập tức, cấy có thể cân nhắc cấy
sau nhưng phải sớm nhất có thể (vd mọt vài giờ ngay sau khi sử dụng kháng sinh) sẽ có nhiều ý nghĩa hơn là để thời gian trôi qua lâu hơn.
Cấy lại nên được thực hiện sau vài ngày dùng kháng sinh, chú ý, nếu lấy mẫu cấy ở các dẫn lưu mãn tính, có thể cho ra các chủng kháng điều trị hiện tại, nhưng có thể không phải là mầm bệnh chính của bệnh nhân. Chính vì thế, lời khuyên là tránh lấy mẫu ở những nơi đã mạn tính như lổ dò hay dẫn lưu. Và trong tình huống đã lấy mẫu cấy tại những vị trí mạn
tính như đã nêu, thì xem xét kết quả cấy sau đó cần phải kỹ lưỡng trước khi đưa ra quyết định mối liên hệ giữa kết quả cấy và liệu trình kháng sinh đang dùng.
Quản lý kháng sinh
Trong mối quan tâm về bảo tồn hiệu quả kháng sinh cho từng cá thể và cộng đồng. Thu hẹp (xuống thang) phổ kháng sinh nên được thực hiện khi bệnh nhân đã cải thiện và/hoặc kết quả cấy tin tưởng đã có. Những bệnh nhân nguy cơ thấp với nhiễm trùng các chủng cộng đồng, không cần thay đổi điều trị ban đầu nếu đáp ứng điều trị lâm sàng tốt, bất chấp các mầm bệnh không nghi ngờ hay không được điều trị được báo cáo sau đó.
Phủ kỵ khí
Phủ kỵ khí thường được sử dụng liên tục trong suốt liệu trình điều trị kháng sinh, bất kể kỵ khí có mọc hay không sau khi cấy.
Độ nhạy của các chủng kỵ khí hiếm khi được biết rõ vào thời điểm quyết định khởi trị kháng sinh phù hợp, vì đơn giản muốn biết nạy hay không với kỵ khí sẽ mất nhiều thời gian hơn các mầm bệnh khác, các phương pháp phân lập ra kỵ khí trong các phòng thí nghiệm vẫn chưa được chuẩn hóa tốt. Và đánh giá độ nhạy chủ yếu dựa vào giá trị tham chiếu của các xét nghiệm, vị trí ổ nhiễm và các nghiên cứu lâm sàng hiện có.
Ngoài đường uống (tĩnh mạch) so với đường uống
Trên những bệnh nhân có thể dung nạp được bằng đường uống và mầm bệnh không kháng với các kháng sinh đường uống, kháng sinh đường tĩnh mạch có thể chuyển sang kháng sinh uống với điều kiện bệnh nhân đã có cải thiện về lâm sàng. Liệu pháp kháng sinh đường uống được cho là hợp lý bao gồm: Levofloxacin (750 mg uống 1 lần/ngày) hoặc ciprofloxacin (500 mg uống 2 lần/ngày), kèm theo metronidazole (500 mg uống 3 lần/ngày); Hoặc có thể đơn trị với Amoxicillin-clavulanate (875/125 mg uống 2-3 lần/ngày), tùy thuộc vào kết quả
test độ nhạy kháng sinh.
Xem xét các mầm bệnh đặc biệt
Là mầm bệnh khá phổ biến, và thường bị bỏ sót trong các liệu pháp kháng sinh kinh nghiệm với nhiễm trùng các chủng cộng đồng. Chúng tôi đồng thuận với các khuyến cáo từ hội Surgical Infection Society và IDSA rằng việc phủ luôn Enterococcus là không cần thiết trừ khi nó được phát hiện từ kết quả máu hoặc cấy được nó từ vị trí nhiễm trùng.
Candida
Phủ kháng nấm nếu thấy nấm Candida spp mọc từ vị trí cấy vô trùng. Fluconazole là thuốc kháng nấm thích hợp cho Candida albicans; Thuốc kháng nấm nhóm Echinocandin sẽ phù hợp khi có tình trạng Candida kháng Fluconazole và trong các tình huống bệnh nặng trong khi đợi kết quả xác định và các test độ nhạy.
Trực khuẩn Gram âm kháng thuốc
Việc phân lập ra P. aeruginosa, Acinetobacter spp, extended spectrum beta-lactamase (ESBL-mầm bệnh sinh men betalactamase phổ rộng), or carbapenemase-producing Enterobacteriaceae (mầm bệnh Enterococ sinh men carbapenemase), là chắc chắn phải sử dụng các liệu pháp kháng sinh đặc biệt. Các novel cephalosporin-beta-lactamase inhibitor combinations (thuốc Cephalosporin kết hợp ức chế men beta-lactamase thế hệ mới) như ceftazidime-avibactam and ceftolozane-tazobactam, khi dùng chung với Metronidazole để phủ kỵ khí, có thể có vai trò nền tảng trong các nhiễm trùng ổ bụng.
Ceftazidime-avibactam là kháng sinh chống lại Klebsiella pneumoniae sinh carbapenemase (KPC – Klebsiella pneumoniae carbapenemase producing ). Việc điều trị con này sẽ thảo luận ở một bài khác.
Actinomyces
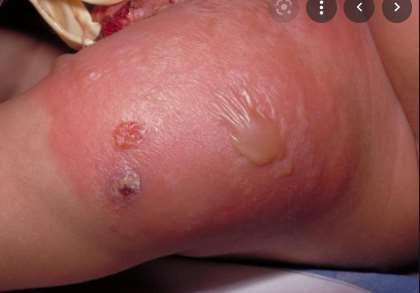
Đây là vi khuẩn kỵ khí Gram dương dạng sợi, phát triển chậm, và là một thành viên trong các chủng vi khuẩn thường trú ở miệng và ống tiêu hóa. Nếu chúng phá vỡ lớp nhày, chúng có thể gây bệnh actinomycosis,là một dạng bệnh viêm hạt không phổ biến, và đôi khi lầm tưởng với các bệnh ác tính bởi sự lan tràn tại chổ xuyên qua các mặt phẳng mô.
Trong ổ bụng nó thường xuất hiện ở vị trí ruột thừa và vùng hồi manh tràng. Điều trị kháng sinh trên bệnh này sẽ mất khá nhiều thời gian (6-12 tháng).
Trên những bệnh nhân nhập viện với các hội chứng điển hình của một ổ áp xe, gây ra bởi các chủng Gram âm và kỵ khí (cấp tính, sốt và sinh lý của nhiễm trùng huyết), việc phân lập ra Actinomyce trên mẫu cấy tại vị trí nhiễm trùng mang một ý nghĩa lâm sàng không hề rõ ràng. Trên những ca như thế, chúng tôi sẽ thêm kháng sinh chống lại Actinomyces (vd: penicillins) vào phác đồ và tiếp tục trong 1-2 tháng, lâu hơn so với liệu trình kháng
sinh kinh điển điều trị nhiễm trùng ổ bụng. Chúng tôi cũng theo dõi sát các triệu chứng nhiễm Actinomyces với ngưỡng thấp của việc thực hiện lặp đi lặp lại các chẩn đoán hình ảnh, nếu có dấu hiệu tái phát bệnh sau khi ngưng kháng sinh.
Hội chẩn với các bác sĩ chuyên khoa nhiễm
Sẽ đặc biệt có ích khi chẩn đoán vẫn chưa rõ ràng, hoặc để nhận lời khuyên về đánh giá kết quả cấy để thu hẹp kháng sinh, và trong các tình huống phức tạp riêng biệt. Các tình huống này gồm: giảm bạch cầu, ghép cơ quan, suy giảm miễn dịch ,dị ứng khán sinh, nhiễm các mầm bệnh từ nước ngoài, bệnh ác tính ổ bụng, bệnh viêm ruột, lổ dò, và béo phì.
Thời gian điều trị
Thời gian phù hợp cho điều trị sẽ phụ thuộc vào việc liệu rằng ổ nhiễm trùng đã được kiểm soát hay chưa.
Khi ổ nhiễm đã được kiểm soát tốt và các dụng cụ dẫn lưu đã sạch, nhìn chung chúng tôi sẽ giới hạn điều trị kháng sinh trong 4-5 ngày. Hiệu quả của việc sử dụng kháng sinh trong thời gian ngắn như trên được chứng minh qua nghiên cứu Study To Optimize Peritoneal Infection Therapy (STOP-IT), 518 bệnh nhân với nhiễm trùng ổ bụng có biến chứng và ổ nhiễm đã được kiểm soát tốt, chia thành 2 nhóm: một nhóm sử dụng thời gia điều trị kháng sinh với thời gian 4+/- 1 ngày (nhóm thử nghiệm – experimental group, nhóm còn lại thì cứ sử dụng kháng sinh đến 2 ngày sau khi tình trạng sốt, tăng bạch cầu, và đau bụng vùng hồi manh tràng, nhưng với tối đa là 10 ngày (nhóm chứng). Thời gian sử dụng kháng sinh trung bình là 04 ngày ở nhớm thử nghiệm so với 08 ngày ở nhóm chứng. Các kết quả ban đầu của nhiễm trùng vị trí phẫu thuật, nhiễm trùng tái phát, và tử vong xảy ra với tỷ lệ tương tự nhau ở cả 2 nhóm ( 21.8 trong nhóm thử nghiệm so với 22.3% trong nhóm chứng). Cũng tương tự ở một nghiên cứu khác, trên những bệnh nhân với tình trạng nhiễm trùng ổ bụng hậu phẫu nặng và ổ nhiễm trung đã được kiểm soát, tỷ lệ tử vong 45 ngày không có sự khác biệt giữa nhóm dùng kháng sinh ngắn và nhóm dùng kháng sinh lâu hơn (8 ngày so với 15 ngày).
Dĩ nhiên, có nhiều tình huống, mà việc kéo dài thời gian sử dụng kháng sinh sẽ là phù hợp:
- Trên những bệnh nhân mà ổ nhiễm vẫn chưa được kiểm soát tối ưu nhất, thời gian tối ưu để điều trị kháng sinh thì không rõ, và những quyết định thời gian điều trị phải dựa trên từng ca bệnh.
- Trên những bệnh nhân viêm ruột thừa không biến chứng mà không được can thiệp phẫu thuật ngay, chúng tôi nhìn chung tiếp tục điều trị kháng sinh với xấp xỉ khaongr 10 ngày.
- Trong nhiều trương hợp, một catheter dẫn lưu sẽ cần thiết để làm sạch ổ nhiễm. Nhìn chung, chúng tôi sẽ sử dụng kháng sinh đến khi việc dẫn lưu của catheter đạt hiệu quả,
ví dụ đến khi một khối máu tụ đã nhiễm trùng hóa lỏng đủ để dẫn lưu qua catheter.
Điều này có thể đòi hỏi 2-3 tuần với một ổ áp xe phúc mạc. Áp xe gan kinh điển cần điều trị từ 4-6 tuần. Nếu có một đường dẫn lưu đã lâu (mạn) để dẫn lưu dịch đang rỉ ra từ ruột hoặc ống mật, mà không có sự tích tụ dịch ấy trong khoang phúc mạc, ngưng kháng sinh sẽ khá hợp lý ngay khi bệnh nhân cải thiện lâm sàng.
Bệnh nhân với ổ áp xe không được dẫn lưu, dịch rỉ từ ruột không được kiểm soát, hoặc các vấn đề cơ học chưa được giải quyết khác, thường sẽ có triệu chứng cơ năng và thực thể ngày càng tệ hơn sau khi ngưng kháng sinh. Chúng tôi nhìn chung sẽ can thiệp phẫu thuật hay can thiệp qua da trên những bệnh nhân như vầy để kiểm soát ổ nhiễm. Với các bệnh nhân mà ỏ nhiễm không được kiểm soát, thì việc dùng kháng sinh dài ngày dường như không có tác dụng.
Trên những ca bệnh không rõ ràng, việc giảm xuống giá trị của các marker viêm (CRP, tốc độ máu lắng và procalcitonin nếu có) có thể được sử dụng thận trọng, thêm các biện pháp lâm sàng, để hỗ trợ việc ngưng kháng sinh, và theo dõi đánh giá lâm sàng để xem xét các dấu hiệu tái nhiễm. Bằng chứng y khoa hổ trợ cho cách tiếp cận này còn nhiều uẩn khúc.
Đã có nhiều nghiên để đánh giá khả năng của các marker viêm trong việc hỗ trợ ngưng kháng sinh, nhưng hầu hết được thực hiện với marker procalcitonin, mọt xét nghiệm khoogn phải nơi nào cũng có. Trong một nghiên cứu trên bệnh nhân viêm phúc mạc thứ phát mà phải mổ cấp cứu, ngưng kháng sinh dựa trên ngưỡng procalcitonin (<1.0 ng/mL, hoặc giảm
>80% so với ngày đầu hậu phẫu), kèm với cải thiện về lâm sàng, đã đưa đến việc rút ngắn được thời gian sử dụng kháng sinh so với các mô thức điều trị trước đó.
THẤT BẠI LÂM SÀNG
Những bệnh nhân, đặc biệt là những người chưa được kiểm soát ổ nhiễm rõ ràng, nên được đánh giá lâm sàng trong suốt quá trình điều trị kháng sinh và sau khi ngưng để xác định việc có thất bại điều trị hay không, sẽ biểu hiện qua các dấu hiệu lâm sàng tái phát hay cứ dai dẳng như: sốt, hạ huyết áp, đau bụng, buồn nôn, rối loạn chức năng cơ quan, tăng bạch cầu. Trên những ca như vầy, khả năng kiểm soát ổ nhiễm không tốt (vd như: áp xe không được dẫn lưu, rỉ dịch tiến triển từ ruột, vật liệu mesh bị nhiễm trùng) nên được đánh giá lại với hình ảnh học. Các dữ liệu về vi sinh và liệu pháp kháng sinh ban đầu cũng nên được xem lại coi có phù hợp với bệnh nguyên nghi ngờ trên lâm sàng và điều trị phủ thuốc đã hợp lý chưa. Như đã lưu ý, hầu hết các thất bại trong điều trị là do việc không đạt được tốt việc kiểm soát ổ nhiễm. Cấy từ các vị trí dẫn lưu mạn tính, bề mặt vết thương hoặc từ những chổ không được vô khuẩn không thể giúp xác định chính xác mầm bệnh để sử dụng kháng sinh đích được.
Những cân nhắc khác với bệnh nhân có dấu hiệu nhiễm trùng ngày càng tiến triển : nhiễm trùng bệnh viện (vd: viêm ruột Clostridioides, viêm phổi hoặc nhiễm trùng tiểu do chăm sóc y tế, hoặc nhiễm trùng huyết do catheter). Trên những bệnh nhân có triệu chứng kéo dài, mà không phát hiện ổ nhiễm mới hay ổ nhiễm dai dẳng sau khi đã tầm soát kỹ lưỡng, ngưng kháng sinh là xác đáng. Các tiến trình không nhiễm khuẩn trên các tình huống như : bệnh huyết khối, phản ứng thuốc, viêm tụy cấp có thể đóng giả một tình trạng nhiễm trùng.
TÓM TẮT VÀ CÁC KHUYẾN CÁO
- Nhiễm trùng ổ bụng thường bùng lên sau khi lớp màng nhày bảo vệ ruột bị xâm phạm (thất thủ), cho phép các chủng sinh sống bình thường trong ruột đi vào khoang bụng. Do đó, các chủng vi sinh nổi bật trong các tình huống như vầy thường là các chủng dạng Coli (eg, Escherichia, Klebsiella spp, Proteus spp, Enterobacter spp), Streptococci, và vi khuẩn kỵ khí. Mặc dù, chủn enterococci cũng thường được phan lập ra, mối liên hệ lâm sàng của chúng với các nhiễm trùng do chăm sóc y tế nhìn chung còn bị hạn chế.
- Can thiệp ngoại khoa và/hay dẫn lưu qua da thường là yếu tố quyết định để điều trị và chăm sóc nhiễm trùng ổ bụng, hơn là các viêm phúc mạc nguyên phác. Hầu hết các thất bại trong điều trị đến từ việc không đạt được tốt việc kiểm soát ổ nhiễm. Can thiệp ngoại khoa và/hay dẫn lưu qua da cũng giúp ích cho việc lấy mẫu đem đi cấy/ phân tích vi sinh.
- Điều trị kháng sinh kinh nghiệm trên những ca nhiễm trùng ổ bụng mắc cộng đồng mức độ từ nhẹ đến trung bình (ví dụ: thủng ruột thừa, áp xe quanh ruột thừa) với điều kiện không có nguy cơ đề kháng với kháng sinh hay các yếu tố dẫn đến thất bại điều trị khác, kháng sinh phủ enteric streptococci (streptococci ruột), non-resistant Enterobacteriaceae (Enterobacteriaceae chưa kháng thuốc), và các chủng kỵ khí nhìn chung là đã đủ.
- Điều trị kháng sinh kinh nghiệm trên những ca nhiễm trùng ổ bụng mắc cộng đồng mức độ nặng hay có khả năng kết cục tệ hay có nguy cơ kháng thuốc. Phác đồ của chúng tôi nhìn chung sẽ kèm một kháng sinh chống Gram âm phổ rộng đủ để chống lại Pseudomonas aeruginosa and Enterobacteriaceae mà đã kháng với các kháng sinh nhóm Cephalosporin thế hệ III không chống Pseudomonas (non-pseudomonal third-
generation cephalosporins) , thêm vào nữa là kháng sinh phủ enteric streptococci and các chủng kỵ khí.
- Điều trị kháng sinh kinh nghiệm trên những ca nhiễm trùng ổ bụng do chăm sóc y tế, chúng tôi nhìn chung sẽ kèm một kháng sinh chống Gram âm phổ rộng đủ để chống lại Pseudomonas aeruginosa and Enterobacteriaceae mà đã kháng với các kháng sinh nhóm Cephalosporin thế hệ III không chống Pseudomonas VÀ thêm một kháng sinh nhóm Fluorquinolon để phủ streptococci, enterococci, cũng như các chủng kỵ khí.
- Điều trị kháng sinh trúng đích sẽ dựa trên kết quả cấy và các test độ nhay của mầm bệnh trong phòng thí nghiệm. Cấy mẫu từ một vị trí dẫn lưu mạn tính nhiều khả năng sẽ cho ra kết quả các chủng tại nơi đó hơn là chủng gây bệnh thật sự. Phụ kỵ khí nhìn chung phải được liên tục trong liệu trình sử dụng kháng sinh mặc dù có thể kết quả cấy không có kỵ khí.
- Thời gian điều trị kháng sinh tùy vào tình trạng ổ nhiễm được kiểm soát tốt chưa. Với các ổ nhiễm đã kiểm soát tốt, chúng tôi giới hạn thời gian điều trị tầm 4-5 ngày.
![]() The end & Thank you
The end & Thank you







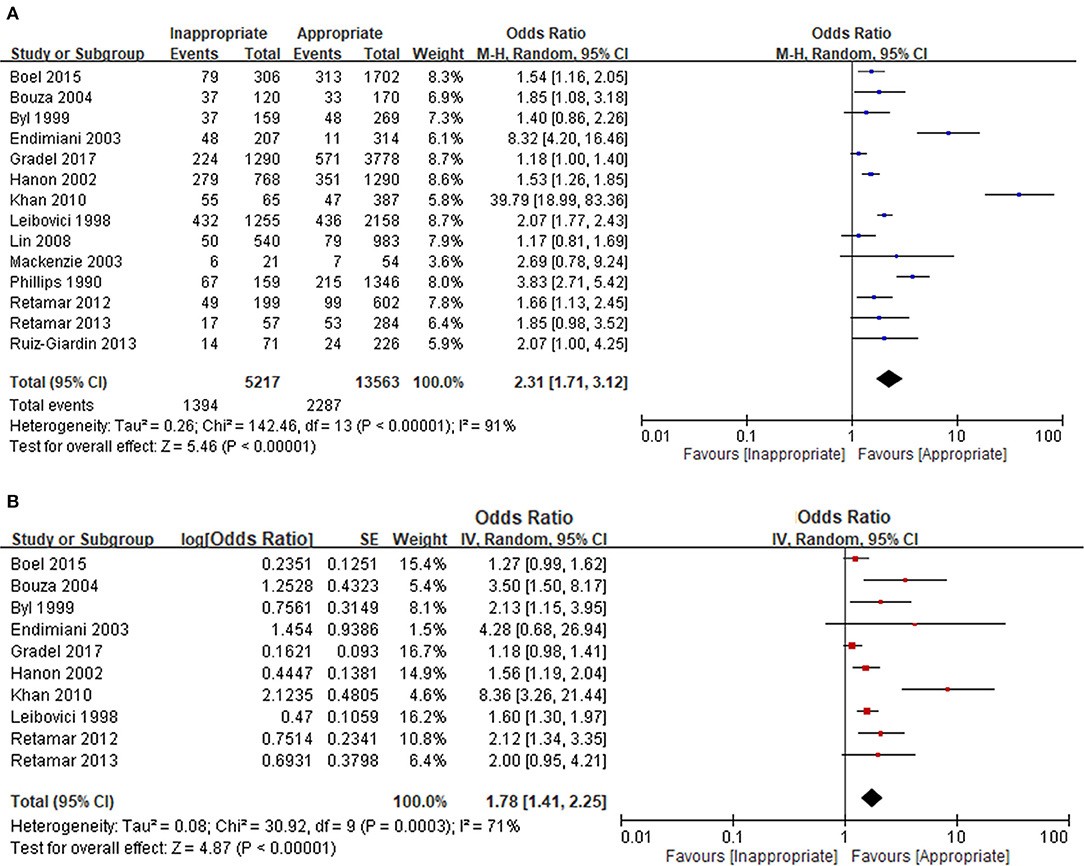 Dùng KS không thích hợp và tử vong
Dùng KS không thích hợp và tử vong Infectious Diseases – Surveillance, Prevention and Treatment Volume 9 – 2022
Infectious Diseases – Surveillance, Prevention and Treatment Volume 9 – 2022




 Nhiễm khuẩn gram âm và kháng thuốc
Nhiễm khuẩn gram âm và kháng thuốc 2016
2016

 Sử dụng kháng sinh không hợp lý
Sử dụng kháng sinh không hợp lý


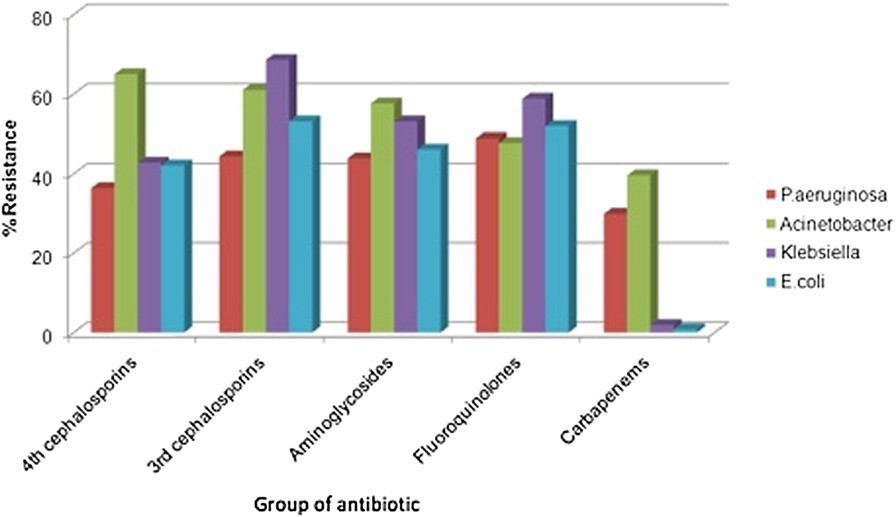 Tăng sử dụng kháng sinh và tỷ lệ kháng thuốc
Tăng sử dụng kháng sinh và tỷ lệ kháng thuốc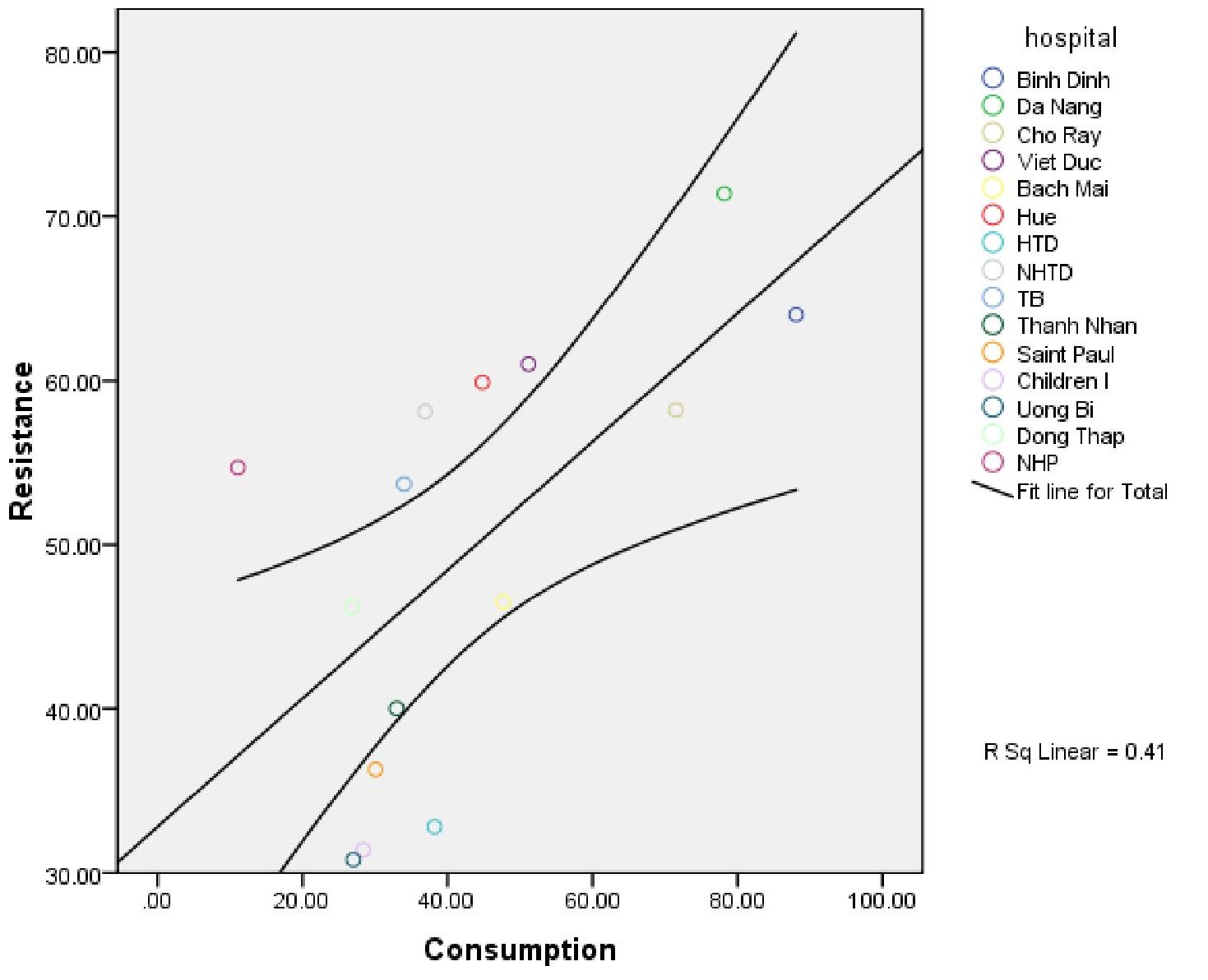

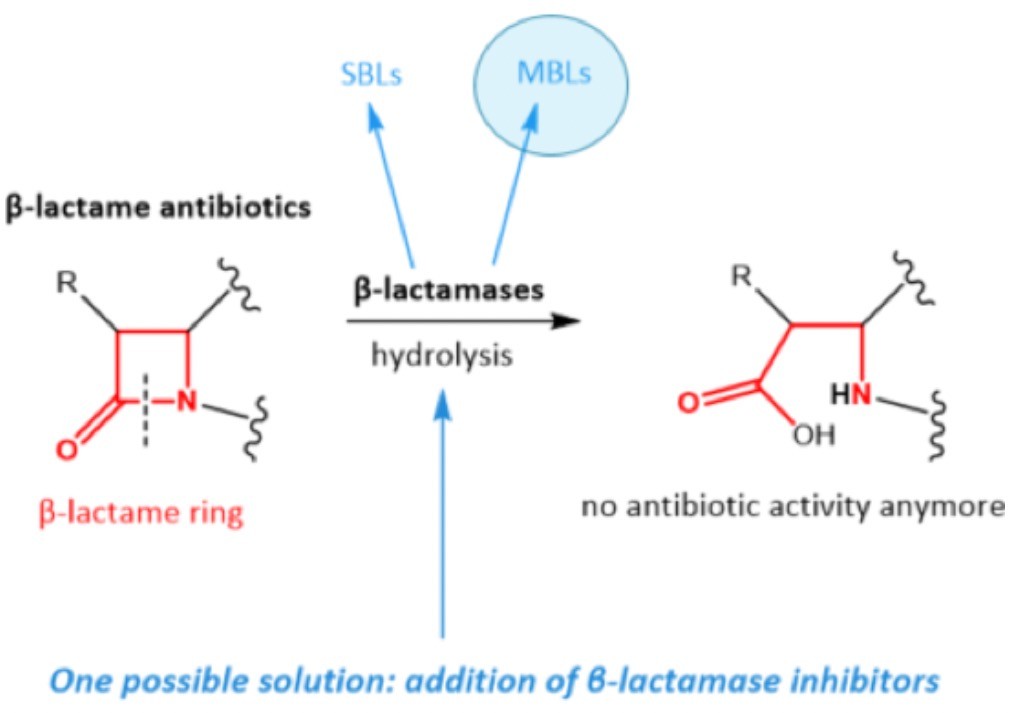 Tiến hoá của β-lactamases
Tiến hoá của β-lactamases
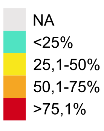
 Enterobacteriaceae
Enterobacteriaceae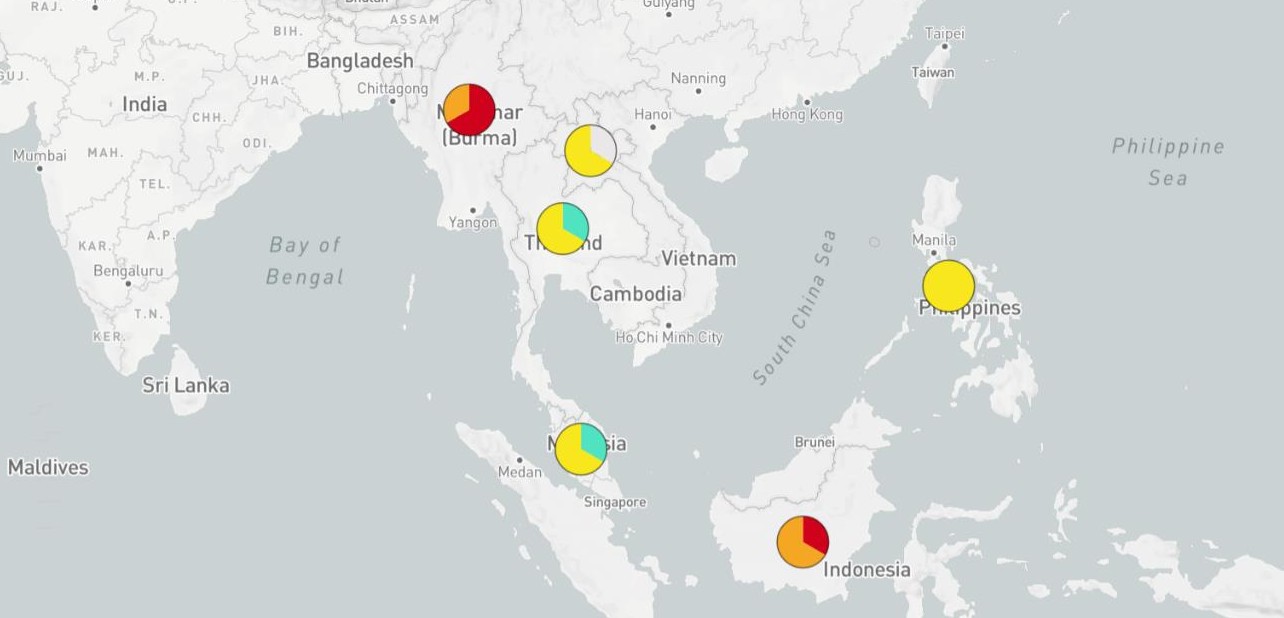
 ICU, Intensive Care Unit.
ICU, Intensive Care Unit.
 Enterobacteriaceae
Enterobacteriaceae
 Enterobacteriaceae
Enterobacteriaceae
 Viêm bàng quang không biến chứng TMP- SMX, Nitrofuratoin (hiệu quả) Levo, Cipro, carbapenem
Viêm bàng quang không biến chứng TMP- SMX, Nitrofuratoin (hiệu quả) Levo, Cipro, carbapenem







 2016-2018, châu Âu
2016-2018, châu Âu
 Figure 12-1. Enteric Bacilli: Bacilli and Pseudomonas With Known Susceptibilities (See Text for Interpretation)
Figure 12-1. Enteric Bacilli: Bacilli and Pseudomonas With Known Susceptibilities (See Text for Interpretation)
 ESCMID 2022: Ceftolozane-tazobactam
ESCMID 2022: Ceftolozane-tazobactam

 phối hợp 1 chất khác
phối hợp 1 chất khác 4. Carbapenem-resistant Acinetobacter baumannii Question 4.1: What is the antibiotic of choice for CRAB? Recommendations
4. Carbapenem-resistant Acinetobacter baumannii Question 4.1: What is the antibiotic of choice for CRAB? Recommendations