NGHIÊN CỨU ĐẶC ĐIỂM LÂM SÀNG, CẬN LÂM SÀNG VÀ ĐÁNH GIÁ KẾT QUẢ ĐIỀU TRỊ VIÊM MÀNG NÃO TẠI KHOA SƠ SINH BỆNH VIỆN NHI ĐỒNG CẦN THƠ
Bùi Thị Phương Anh1*, Trần Đức Long2, Trần Việt Hoàng2, Trần Thị Huỳnh Như2,
Trần Thị Kim Tuyền1, Huỳnh Thị Huyền Trang1
1Bệnh viện Nhi đồng Cần Thơ
2 Đại học Y Dược Cần Thơ
* Email: [email protected]
* SĐT: 0342238580
TÓM TẮT
Đặt vấn đề: Viêm màng não ở trẻ sơ sinh là một trong những bệnh nhiễm trùng thường gặp gây ra bệnh tật và tử vong phổ biến trên thế giới và Việt Nam. Việc chẩn đoán viêm màng não sẽ rất khó khăn đặc biệt trong thời kì sơ sinh vì biểu hiện lâm sàng không đặc hiệu và chọc dò tủy sống có thể trì hoãn do lâm sàng không ổn định. Mục tiêu: Nghiên cứu đặc điểm lâm sàng, cận lâm sàng và đánh giá kết quả điều trị viêm màng não tại khoa sơ sinh bệnh viện Nhi Đồng Cần Thơ. Phương pháp nghiên cứu: nghiên cứu mô tả cắt ngang được tiến hành trên 55 bệnh nhi được chẩn đoán viêm màng não tại khoa sơ sinh bệnh viện Nhi đồng Cần Thơ. Kết quả: Số trẻ nam chiếm 58,2%. Các triệu chứng lâm sàng thường gặp là sốt, bỏ bú, lừ đừ, vàng da. Xét nghiệm protein dịch não tủy tăng chiếm 60%, glucose dịch não tủy so với glucose mao mạch giảm gặp trong 23 trường hợp (41,8%), tế bào tăng chiếm 52,7% và bình thường chiếm 47,3%. Tỉ lệ điều trị thành công chiếm 92,7% và thất bại 1,8%. Kết luận: Viêm màng não là bệnh lý nhiễm khuẩn thường gặp ở trẻ sơ sinh, với các triệu chứng không đặc hiệu có thể nằm trong bệnh cảnh của bệnh lý khác. Bệnh có xu hướng thường gặp ở trẻ nam. Triệu chứng không đặc hiệu, trong đó triệu chứng lâm sàng thường gặp là sốt, bỏ bú, lừ đừ. Xét nghiệm dịch não tủy protein và bạch cầu tăng nhưng kết quả cấy dương tính thấp. Thời gian điều trị trung bình 3-4 tuần. Tỉ lệ thất bại 1,8%. Từ khóa: viêm màng não sơ sinh.
ABSTRACT
STUDY FOR CLINICAL AND PARACLINICAL FEATURES AND EVALUATION OF MENINGITIS TREATMENT RESULTS AT NEONATOLOGY DEPARTMENT OF CAN THO CHILDREN’S HOSPITAL
Bui Thi Phuong Anh1*, Tran Duc Long2, Tran Viet Hoang2, Tran Thi Huynh Nhu2, Tran Thi Kim Tuyen1, Huynh Thi Huyen Trang1
1Can Tho Children’s Hospital
2Can Tho University of Medicine and Pharmacy
*Email: [email protected]
*Phone number: 0342238580
Background: Neonatal meningitis is one of the common infections causing morbidity and mortality in the world and in Vietnam. Symptoms of meningitis patients will vary depending on the causative agent, age, gender and duration of the disease. The diagnosis of meningitis can be difficult, especially in the neonatal period, because the clinical presentation is nonspecific and lumbar puncture can be delayed due to clinical instability. Objectives: To study the clinical and paraclinical characteristics and evaluate the results of meningitis treatment in the neonatal department of Can Tho Children’s Hospital. Methods: A cross-sectional descriptive study was conducted on 55 pediatric patients diagnosed with meningitis at the neonatology department of Can Tho Children’s Hospital. Results: Male children accounted for 58.2%. Common clinical symptoms are fever, feeding intolerance, lethargy, and jaundice. Testing for CSF protein increased 60%, CSF glucose compared with capillary glucose decreased in 23 cases (41.8%),
increased cells accounted for 52.7% and normal accounted for 47.3%. Treatment success rate accounted for 92.7% and failure rate 1.8%. Conclusion: Meningitis is a common bacterial infection in neonates, with nonspecific symptoms that may be associated with other medical conditions. The disease tends to be more common in boys. Symptoms are not specific, in which the common clinical symptoms are fever, feeding intolerance, lethargy. Cerebrospinal fluid test protein and white blood cells are increased but positive culture results are low. The average duration of treatment is 3-4 weeks. 1.8% failure rate. Key word: Neonatal meningitis.
Đặt vấn đề
Viêm màng não (VMN) là một bệnh nhiễm khuẩn thường gặp ở trẻ sơ sinh đặc biệt là đối tượng trẻ sinh non nhẹ cân yêu cầu những can thiệp tích cực sau sinh. Bệnh đáp ứng với điều trị và tiên lượng tốt khi được chẩn đoán và điều trị sớm, chẩn đoán và điều trị chậm trễ có thể gây ra nguy cơ điều trị khó khăn và để lại di chứng nặng nề về sự phát triển tâm thần, vận động. Chẩn đoán viêm màng não dựa trên sự kết hợp của triệu chứng lâm sàng và xét nghiệm dịch não tủy của bệnh nhi, triệu chứng của bệnh nhân viêm màng não sẽ thay đổi tùy theo loại mầm bệnh, tuổi, giới và thời gian mắc bệnh. Chính vì vậy việc chẩn đoán viêm màng não sơ sinh rất khó khăn đặc vì biểu hiện lâm sàng thường không đặc hiệu và chọc dò tủy sống thường bị hoãn ở do tình trạng lâm sàng không ổn định. Hơn thế nữa, việc sử dụng kháng sinh rộng rãi trong cộng đồng đã làm cho triệu chứng lâm sàng và cận lâm sàng của viêm màng não không còn điển hình nữa, gây khó khăn cho việc chẩn đoán sớm và điều trị tích cực. Những đặc điểm của bệnh giúp chẩn đoán nhanh và điều trị kịp thời là rất cần thiết ở bệnh nhi viêm màng não. Chính vì vậy nhằm góp phần giúp các Bác sĩ lâm sàng chuyên nghành sơ sinh chẩn đoán sớm và điều trị tốt hơn viêm não màng não nên chúng tôi thực hiện đề tài: “Nghiên cứu đặc điểm lâm sàng, cận lâm sàng và đánh giá kết quả điều trị viêm màng não tại Khoa Sơ sinh Bệnh viện Nhi đồng Cần Thơ năm 2023” với 2 mục tiêu:
- Mô tả đặc điểm lâm sàng, cận lâm sàng bệnh viêm màng não ở trẻ sơ sinh tại Khoa sơ sinh Bệnh viện Nhi đồng Cần Thơ năm 2023.
- Đánh giá kết quả điều trị bệnh viêm màng não ở trẻ sơ sinh tại Khoa sơ sinh bệnh viện Nhi đồng Cần Thơ năm 2023.
- Đối tượng và phương pháp nghiên cứu
- Đối tượng nghiên cứu
- Lâm sàng: bệnh nhi được chẩn đoán viêm màng não tại khoa sơ sinh bệnh viện Nhi Đồng Cần Thơ.
- Dịch não tủy: gợi ý tình trạng viêm màng não.
- Gia đình bệnh nhân đồng ý tham gia vào nghiên cứu.
Tiêu chuẩn loại trừ
- Bệnh nhân có dị tật bẩm sinh hệ thần kinh
- Bệnh nhân có dị tật não úng thủy hoặc tật đầu nhỏ
- Bệnh nhân có cha mẹ suy giảm miễn dịch
- Bệnh nhi có ngạt khi sinh
Phương pháp nghiên cứu
- Thiết kế nghiên cứu: mô tả cắt ngang.
Cỡ mẫu:
p: tỉ lê ̣điều trị thành công viêm màng não ở trẻ sơ sinh. Theo nghiên cứu của Liu G và cộng sự (2020) tỷ lệ này là 87,7% nên chọn p = 0,878;
α: xác suất sai lầm loại 1. Với α = 0,05 thì độ tin cậy là 95%;
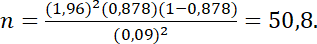
Z: hệ số tin cậy. Với độ tin cậy là 95% thì Z = 1,96; d: sai số cho phép, d = 9%. Áp dụng vào công thức:
Trên thực tế chúng tôi thu thập được 55 mẫu.
Nội dung nghiên cứu:
+ Đặc điểm chung của đối tượng nghiên cứu: giới, tuổi, nơi ở của mẹ, trình độ văn hóa của mẹ, nghề nghiệp, cân nặng
+ Đặc điểm lâm sàng: lí do vào viện, triệu chứng thần kinh ( lừ đừ, co giật..), triệu chứng hô hấp (thở nhanh, thở co lõm), triệu chứng tuần hoàn, triệu chứng tiêu hóa ( bỏ bú, nôn ói, chướng bụng ), triệu chứng da , niêm ( mụn mủ, vàng da)
+ Đặc điểm cận lâm sàng: thay đổi ở công thức máu, dịch não tủy, điện giải đồ
+ Đánh giá kết quả điều trị: tỉ lệ điều trị thành công, thời gian nằm viện, tỉ lệ thất bại.
Kết quả nghiên cứu
Đặc điểm chung của đối tượng nghiên cứu:
Nam (n=32), 41.2%


Nữ (n=23), 58.1%
Biểu đồ 1. Phân bố đối tượng theo giới tính
Nhận xét: Trẻ sơ sinh mắc bệnh viêm màng não giới tính nam chiếm 58,2% và nữ chiếm 41,8%.
Đặc điểm lâm sàng và cận lâm sàng
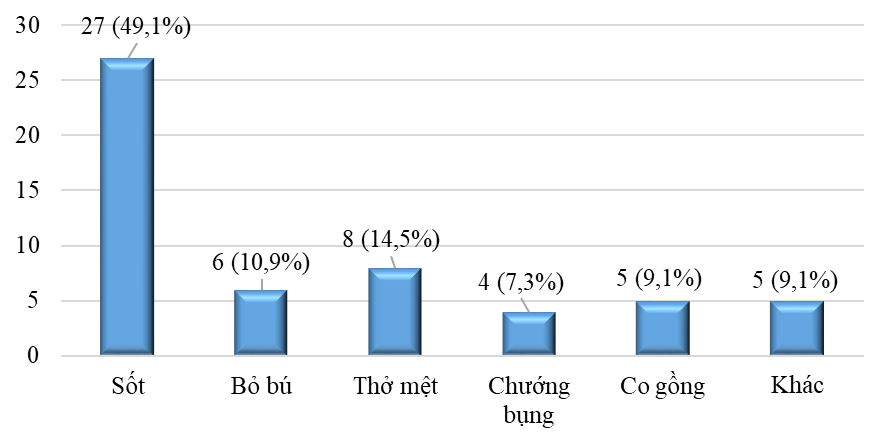
Biểu đồ 2. Phân bố lí do vào viện
Nhận xét: trẻ sơ sinh viêm màng não vào viện chủ yếu vì lí do sốt chiếm 49,1% và có 14,5% trường hợp vào viện vì thở mệt và 9,1% trẻ vào viện vì triệu chứng co gồng.
Các triệu chứng lâm sàng: sốt, lừ đừ, bỏ bú, chướng bụng, vàng da là những dấu hiệu lâm sàng thường gặp ở bệnh nhân viêm màng não.
Lí do vào viện chủ yếu là sốt, thở mệt, bỏ bú
3.2.2 Cận lâm sàng:
- Đặc điểm glucose DNT so với glucose mao mạch cùng lúc Bảng 1. Đặc điểm kết qủa glucose DNT so với glucose mao mạch
| Glucose DNT/máu |
Số lượng (n) |
Tỷ lệ (%) |
| Giảm |
23 |
41,8 |
| Bình thường |
32 |
58,2 |
| Tổng |
55 |
100 |
Nhận xét: Trẻ sơ sinh viêm màng não có glucose DNT so với glucose mao mạch giảm gặp trong 23 trường hợp (41,8%).
Đặc điểm phản ứng Pandy Bảng 2. Đặc điểm kết quả Pandy
| Pandy |
Số lượng (n) |
Tỷ lệ (%) |
| Dương |
49 |
89,1 |
| Âm |
6 |
10,9 |
| Tổng |
55 |
100 |
Nhận xét: Trẻ sơ sinh viêm màng não có kết quả pandy dương chiếm 89,1% và có 10,9% trường hợp kết quả pandy âm tính.
Đặc điểm tế bào trong DNT
Bảng 3. Đặc điểm tế bào trong DNT
| Tế bào/DNT |
Số lượng (n) |
Tỷ lệ (%) |
| Bình thường |
26 |
47,3 |
| Tăng |
29 |
52,7 |
| Tổng |
55 |
100 |
Nhận xét: Trẻ sơ sinh viêm màng não có kết quả tế bào tăng chiếm 52,7% và bình thường chiếm 47,3%.
– Đặc điểm xét nghiệm khác: Trẻ sơ sinh viêm màng não có triệu chứng thiếu máu chiếm 45,4%, bạch cầu tăng chiếm 23,6% và bạch cầu giảm 20%. Tiểu cầu giảm gặp ở 16,4% trường hợp. CRP tăng chiếm đến 45,5% trường hợp. Natri trong máu giảm chiếm đến 62,1% và tăng chiếm 5,5%. Trong khi đó ion kali trong máu tăng gặp 8 trường hợp chiếm 24,4% và giảm 5 trường hợp (13,5%). Trẻ sơ sinh viêm màng não có 100% trường hợp cấy DNT âm tính. Trong cấy máu có 14,5% (8 trường hợp) dướng tính, vi khuẩn burkhoderia cepacia được ghi nhận trong 4 trường hợp, Staphylococcus epidermidis ghi nhận ở 2 trường hợp, Staphylococcus capitis ghi nhận trong 1 trường hợp và Staphylococcus heamalyticus ghi nhận trong 1 trường hợp.
3.3 Điều trị:
- Đặc điểm kết quả điều trị
Bảng 4. Đặc điểm kết quả điều trị
| Kết quả điều trị |
Số lượng (n) |
Tỷ lệ (%) |
| Thành công |
51 |
92,7 |
| Di chứng |
3 |
5,5 |
| Thất bại |
1 |
1,8 |
Nhận xét: kết quả điều trị thành công ở trẻ sơ sinh viêm màng não chiếm 92,7% và thất bại 1,8%.
Số ngày điều trị
Bảng 5. Số ngày nằm viện
| Số ngày nằm viện |
Số lượng (n) |
Tỷ lệ (%) |
| ≤28 ngày |
35 |
63,6 |
| >28 ngày |
20 |
36,4 |
| Tổng |
55 |
100 |
| Trung bình 28,85 ± 10,9 ngày |
Nhận xét: Có 36,4% trường hợp trẻ viêm màng não có thời gian điều trị >28 ngày. Thời gian nằm viện trung bình là 28,85 ± 10,9 ngày.
Bàn luận
-
- Đặc điểm chung của đối tượng nghiên cứu
Trong nghiên cứu của chúng tôi ghi nhận tỷ lệ trẻ sơ sinh viêm màng não giới tính nam là 58,2%, nữ là 41,8%. Nhìn chung xu bệnh thường gặp nam nhiều hơn nữ. Tỷ lệ trẻ sơ sinh khởi phát >7 ngày tuổi chiếm 50,9%. Tỷ lệ bà mẹ sống ở nông thông chiếm 67,3% trong tổng số bà mẹ có con viêm mãng não. Về nghề nghiệp và trình độ học vấn của bà mẹ, chúng tôi nhận thấy đa số trường hợp là nội trợ và làm ruộng và trình độ học vấn của bà mẹ chủ yếu ở nhóm trung học cơ sở 45,5%.
Trong 55 trường hợp trẻ sơ sinh viêm màng não chúng tôi ghi nhận tuổi trung bình của bà mẹ là 29,9±7 tuổi, nhóm tuổi ≤35 tuổi chiếm đến 80%.
Đặc điểm lâm sàng và cận lâm sàng
-
-
- Đặc điểm lâm sàng Lí do vào viện
Trong các lí do vào viện chúng tôi ghi nhận triệu chứng sốt chiếm tỷ lệ cao nhất 49,1%. Tác giả Phạm Thị Phương cũng ghi nhận lý do vào viện của trẻ sơ sinh viêm màng não chủ yếu là sốt, li bì, bú kém, da tái và co giật. Tác giả Liu C và cộng sự cũng ghi nhận kết quả sốt chiếm đến 71,1% trẻ nhập viện [6]. Nhìn chung, ở trẻ viêm màng não sốt là triệu chứng khiến bố mẹ lo lắng và đưa trẻ nhập viện nhiều nhất.
Đặc điểm thân nhiệt của bệnh nhi
Qua nghiên cứu chúng tôi ghi nhận có 61,8% trẻ có sốt và 5,5% trường hợp hạ thân nhiệt. Tác giả Huỳnh Thị Ngọc Huyền cũng ghi nhận sốt chiếm 45,5% và hạ thân nhiệt chiếm 3% [1]. Tác giả Huỳnh Ngọc Khôi Cát báo cáo năm 2019 sốt gặp ở 100% trường hợp trẻ viêm màng não [4]. Tác giả Liu C và cộng sự báo cáo ghi nhận sốt trên 83,8% trẻ sơ sinh viêm màng não sớm và 97,3% ở trẻ viêm màng não muộn [6]
Đặc điểm nhóm triệu chứng hô hấp
Qua nghiên cứu trên 55 trường hợp viêm màng não, chúng tôi ghi nhận về rối loạn nhịp thở có 14 trường hợp thở thanh (chiếm 25,5%) và 1 trường hợp thở chậm và phải thở máy ngay lập tức khi vào viện. Tác giả Hassan B. ghi nhận trẻ viêm màng não có triệu chứng hô hấp chiếm đến 94,2% (80 ca), trong đó thở nhanh 27 ca [5].
Đặc điểm nhóm triệu chứng tuần hoàn
Về đặc điểm nhóm triệu chứng tuần hoàn, chúng tôi ghi nhận có 12,7% trẻ có nhịp tim nhanh và 7,3% trường hợp trẻ có da nổi bông, không ghi nhận trường hợp nào có CRT>3s. Nhìn chung triệu chứng tuần hoàn chiếm tỷ lệ thấp, đây không phải là triệu chứng điển hình viêm màng não ở trẻ sơ sinh.
Đặc điểm nhóm triệu chứng thần kinh
Triệu chứng trong nhóm thần kinh thường gặp nhất là lừ đừ, li bì chiếm 51,8%, kế tiếp là rối loạn về trương lực cơ chiếm 40% và co giật gặp trong 9,1% trường hợp, Không ghi nhận trường hợp nào hôn mê và thóp phồng.
Đặc điểm nhóm triệu chứng tiêu hóa
Về triệu chứng tại đường tiêu hóa, nghiên cứu của chúng tôi ghi nhận triệu chứng thường hặp nhất là bỏ bú chiếm 50,9%, kế tiếp là chướng bụng chiếm 40%, tiêu chảy 12,7%, nôn ói chiếm 9,1%. Nghiên cứu của Huỳnh Thị Ngọc Huyền ghi nhận triệu chứng tiêu hóa chiếm tỷ lệ cao nhất 69,7% [1]. Nghiên cứu của Liu và cộng sự lại ghi nhận bú kém gặp ở 78,4% trường hợp viêm màng não sớm và 62,2% trường hợp viêm màng não muộn [8].
Đặc điểm nhóm triệu chứng da niêm
Trong nghiên cứu của chúng tôi ghi nhận triệu chứng da niêm chủ yêu là vàng da 32,7%, xuất huyết dưới da 3,6%, rốn đỏ 7,3% và không có trường hợp nào cứng bì. Trong nghiên cứu tác giả Liu và Daniel ghi nhận vàng da gặp trong trẻ viêm màng não sớm lần lượt là 29,7% và 22,2% [7], [8].
4.2.2 Đặc điểm cận lâm sàng
* Đặc điểm công thức máu
Trong nghiên cứu của chúng tôi ghi nhận trẻ sơ sinh viêm màng não có Hb<13,5g/gL chiếm đến 45,5%, số lượng bạch cầu giảm chiếm 20%, số lượng bạch cầu tăng chiếm 23,6% và tiểu cầu giảm chiếm 16,4%.
Đặc điểm CRP
Trong nghiên cứu chúng tôi ghi nhận CRP tăng gặp trong 45,5% trường hợp. Giá trị CRP dao động từ 0,4-286 mg/L, trung bình là 33 mg/L. [3]. Tác giả Liu và cộng sự ghi nhận giá trị của CRP ở nhóm viêm màng não muộn tăng cao hơn có ý nghĩa thông kê so với nhóm viêm màng não sớm [8]. Kết quả của các nghiên cứu có thể thấy rằng CRP đều tăng ở kể cả nhóm viếm màng não sớm hay muôn. Chính vì vậy, các bác sĩ lâm sàng cần cân nhắc CRP như là một trong những xét nghiệm có thể thực hiện đầu tiên để đánh giá ở trẻ sơ sinh viêm màng não.
Đặc điểm điện giải đồ
Trong nghiên cứu của chúng tôi có 37 trường hợp được xét nghiệm điện giải đồ, chúng tôi ghi nhận natri giảm ở 62,1% trường hợp, tăng trong 5,5 trường hợp. Bên cạnh đó, chúng tôi cũng ghi nhận ion kali giảm ở 13,5% trường hợp và tăng trong 24,4%. Đa số các bệnh nhân đều không có triệu chứng lâm sàng ở nhóm rối loạn điện giải.
Cấy máu
Về cấy máu, chúng tôi ghi nhận có 8 trường hợp dương tính (chiếm 14,5%), trong đó vi khuẩn burkhoderia cepacia được ghi nhận trong 4 trường hợp, Staphylococcus epidermidis ghi nhận ở 2 trường hợp, Staphylococcus capitis ghi nhận trong 1 trường hợp và Staphylococcus heamalyticus ghi nhận trong 1 trường hợp.
Đặc điểm Dịch não tủy Màu sắc và áp lực DNT
Trong 55 trường hợp viêm màng não trong nghiên cứu của chúng tôi đều ghi nhận màu sắc DNT trong và áp lực DNT trung bình.
Protein/DNT
Trong nghiên cứu của chúng tôi ghi nhận tỷ lệ trẻ sơ sinh viêm màng não có protein trong DNT tăng chiếm 60%, Protein/DNT trung bình là 1,1 g/L. Trong nghiên cứu của Huỳnh Thị Thu Huyền ghi nhận nồng độ protein trong DNT là 1,24g/L [1]. Cho kết quả tương tự, tác giả Phạm Thị Phương báo cáo năm 2020 cho thấy tỷ lệ protein trong DNT xét nghiệm lần đầu trung bình là 1,79g/L [2]. Tại bệnh viện Nhi đồng 2,
theo tác giả Huỳnh Ngọc Khôi Cát và cộng sự báo cáo thì tỷ lệ trẻ viêm màng não không tăng protein chiếm đến 82,1% [4].
Glucose DNT/mao mạch
Nồng độ glucose trong DNT giảm <1/2 so với glucose mao mao trong nghiên cứu của chúng tôi là 41,8%. Theo báo cáo của tác giả Tan J năm 2015 cho thấy tỉ số glucose DNT/máu dưới 50% là 62,1% [9].
Pandy và tế bào trong DNT
Kết quả nghiên cứu của chúng tôi thể hiên qua bảng 3.18 và 3.19 cho thấy rằng tỷ lệ trẻ sơ sinh viêm màng não mủ có pandy dương tính chiếm 89,1% và tế bào trong DNT tăng chiếm đến 47,3%. Số lượng tế bào/DNT trung bình là 45 tế bào.
Cấy DNT
Trong nghiên cứu của chúng tôi 55 ca cấy DNT vi khuẩn không mọc sau 4 ngày.
Kết quả điều trị
Trong nghiên cứu của chúng tôi ghi nhận có 51 trẻ (chiếm 92,7%) điều trị thành công, có 1 ca trẻ tử vong (1,8%) và 3 trẻ có di chứng sau khi xuất viện, biểu hiện lâm sàng chủ yếu là co gồng tay chân và tăng trương lực cơ. Nghiên cứu của tác giả Huỳnh Ngọc Khôi Cát 2019 cũng ghi nhận tỷ lệ điều trị thành công ở trẻ viêm màng não là 92,86%, 7,14% trẻ có di chứng sau xuất viện và không có trẻ nào tử vong [4]. Theo báo cáo của tác giả Phạm Thị Phương cho thấy kết quả điều trị khỏi bệnh hoàn toàn không di chứng chiếm 65,63%, di chứng sau khi xuất viện chiếm 9,38%, nặng xin về chiếm 6,25% [2].
Kết luận
Viêm màng não là bệnh lý nhiễm khuẩn thường gặp ở trẻ sơ sinh, với các triệu chứng không đặc hiệu có thể nằm trong bệnh cảnh của bệnh lý khác. Bệnh có xu hướng thường gặp ở trẻ nam. Triệu chứng không đặc hiệu, trong đó triệu chứng lâm sàng thường gặp là sốt, bỏ bú, lừ đừ. Xét nghiệm dịch não tủy protein và bạch cầu tăng nhưng kết quả cấy dương tính thấp. Thời gian điều trị trung bình 3-4 tuần. Tỉ lệ thất bại 1,8%.
TÀI LIỆU THAM KHẢO
Huỳnh Thị Ngọc Huyền và Lê Thị Thúy Loan (2018), Nghiên cứu đặc điểm lâm sàng, cận lâm sàng và kết quả điều trị viêm màng não ở trẻ sơ sinh tại Bệnh viện Nhi đồng Cần Thơ năm 2017-2018, Luận văn tốt nghiệp Bác sĩ Đa khoa, Trường Đại học Y dược Cần Thơ, Cần Thơ.
Phạm Thị Phương (2019), Nghiên cứu một số đặc điểm dịch tễ, lâm sàng, cận lâm sàng và bước đầu nhận xét kết quả điều trị bệnh viêm màng não mủ ở trẻ sơ sinh bệnh viện Nhi Thanh Hóa, Tạp chí nghiên cứu và thực hành nhi khoa, 1, tr. 39-43.
Nguyễn Thị Quỳnh Nga (2021), Đặc điểm lâm sàng, cận lâm sàng của viêm màng não nhiễm khuẩn ở trẻ sơ sin“, Tạp chí Nhi Khoa, 14(2), tr. 54-61.
Huỳnh Ngọc Khôi Cát và Phạm Diệp Thùy Dương (2019), Viêm màng não muộn ở trẻ sơ sinh đủ tháng, Y học Thành phố Hồ Chí minh, 23(1), pp. 36-40.
Hassan B., Heidari E. and Zakeriham M. (2020), Etiology, clinical findings and laboratory parameters in neonates with acute bacterial meningitis, Iran Journal Microbiol, 12(2), pp. 89- 97.
Liu C. (2015), Epidemiology of neonatal purulent menigitis in Hebei Province, China: a multicenter study, Chinese journal of contemporary pediatrics, 17(5), pp. 419-424.
Daniel G. P., Barbara M. E., Ye-Tay J., et al (2020), Neonatal menigitis: a multicenter study in Lima, Peru, Rev Peru Med Exp Salud Pub, 37(2), pp. 210-219.
Liu G., He S., Zhu X., et al (2020), Early onset neonatal bacterial meningitis in term infants: the clinical features, perinatal conditions, and in-hospital outcomes, Medicine, 99(4), pp. 1-6.
Holmquist L., Russo C. A. và Elixhauser (2008), Meningitis-Related Hospitalizations in the United States, 2006, Healthcare cost and utilization Project, Healthcare cost and utilization, America.


