I. Hành chính:
– Họ và tên: Đặng Nguyễn Quỳnh Anh
– Giới: Nữ
– Ngày sinh: 29/09/2020 (26 tháng)
– Địa chỉ: Thủ Đức, TP Hồ Chí Minh
– Nhập khoa điều trị ban ngày, BV Nhi Đồng 2, lúc 20h ngày 22/12/2022
– Cấp cứu nhận lúc 23h30 ngày 22/12/2022
II. Lý do nhập viện: Thở mệt
III. Bệnh sử: là người khai bệnh, bệnh 5 ngày
– N1-2: bé ho đàm, sổ mũi, khò khè nhiều cuối kỳ thở ra -> khám bệnh viện NĐ 2 điều
trị với thuốc cepodoxim, azithromycin, montelukast, salbutamol PKD và prenisolon
trong 2 ngày, bé giảm khò khè.
– N3-4: bé sốt liên tục, cao nhất 39.3 độ C, đáp ứng hạ sốt, ho đàm tăng, ói sau ho, li
bì, thở mệt -> khám NĐ2, chẩn đoán: viêm phế quản phổi
-> nhập khoa điều trị ban ngày, điều trị amoxicillin + acid clavulanic + azithromycin,
PKD salbutamol 2.5mg 1 cử
– Sau 2h, bé tỉnh, SpO2 90%, thở co kéo vừa, phổi ran ẩm -> thở oxy canula 2l/p, chuyển
cấp cứu
– Trong quá trình bệnh, không đau bụng, không co giật, tiểu vàng trong 3-4 lần/ngày,
tiêu phân vàng đóng khuôn
IV. Tiền căn:
1. Bản thân:
A. Sản khoa:
– Con 1/1, PARA: 1001, tuần, sinh mổ bất xứng đầu chậu, 39 tuần , cân nặng lúc sinh:
3,5 kg, hậu sản ổn
– Không phát hiện bất thường của mẹ và thai nhi trong giai đoạn mang thai
B. Dị ứng
– Không dị ứng thuốc, thức ăn
– Bé không bị chàm da, không viêm mũi dị ứng
C. Bệnh lý
– NV NĐ2 cách 4 tháng vì viêm phế quản cấp, có đáp ứng với thuốc dãn phế quản
D. Dinh dưỡng: ăn uống ít, Cân nặng 10kg (WA : -1.73z), cao 85 cm (HA: -1.04z), W/H –
2.13z -> SDD cấp
E. Chủng ngừa: TCMR, chích ngừa 1 mũi phế cầu, 1 mũi cúm
F. Tâm thần vận động: nói được 2 từ, chạy vững
G. Dịch tễ
2. Gia đình: không ghi nhận cha mẹ có tiền căn hen
V. Khám: 23h30 22/12/2022
1. Đánh giá ấn tượng ban đầu:
– Tri giác: Bé tỉnh, khóc
Nhóm 1 – đợt 2 – BV NĐ2
– eHô hấp: Thở co lõm ngực vừa, lồng ngực di động theo nhịp thở, không tiếng thở bất
thường
– Tim mạch: Môi hồng/canula, da không tái/tím, không nổi bông
2. Tiếp cận ABCDE:
A:
Em tỉnh
Đường thở thông thoáng: lồng ngực di động, phế âm rõ
B:
Thở đều, tần số thở 40 l/ph, thở co lõm ngực vừa
Lồng ngực cử động theo nhịp thở
Phế âm đều hai bên
Phổi ran ngáy, ran ẩm 2 phế trường
SpO2: 95%/canula 2 l/p
C:
Môi hồng/canula 2 l/p
Chi ấm, CRT<2s
Tim đều, T1, T2 rõ, không âm thổi, không gallop T3, tần số 140l/phút.
Tĩnh mạch cổ không nổi
Mạch quay đều rõ 140l/p
D:
A theo AVPU (tỉnh), GCS 15 điểm
Trương lực cơ: bình thường
Đồng tử 2mm 2 bên, PXAS (+)
Không co giật
E:
Không sốt
Không ghi nhận hồng ban/xuất huyết da niêm
Không dấu mất nước
3. Khám toàn diện
a. Tổng trạng:
– Em tỉnh
– Môi hồng/Oxy canula 2 L/p.
– Cân nặng 10kg (WA : -1.73z), cao 85 cm (HA: -1.04z), W/H -2.13z ->
SDD cấp
– Không ban da, không dấu xuất huyết
b. Đầu mặt cổ:
– Cân đối, không dị dạng
– Kết mạc mắt không vàng, không xuất huyết dưới da.
– Hạch ngoại biên không sờ chạm
c. Lồng ngực
– Cân đối, di động đều theo nhịp thở.
– Nhịp tim đều, rõ, 140 lần/phút. T1, T2 rõ
– Thở đều, co lõm ngực vừa, 40 lần/phút
– Phổi ran ngáy, ran ẩm 2 phế trường
d. Bụng
– Bụng cân đối, di động theo nhịp thở
– Bụng mềm
e. Tiết niệu, sinh dục
Nhóm 1 – đợt 2 – BV NĐ2
– Cơ quan sinh dục ngoài là nữ
– Cầu bàng quang (-)
f. Thần kinh, cơ xương khớp
– Tứ chi cân đối, không biến dạng
– Không sưng đỏ các khớp
– Không dấu thần kinh định vị
– Cổ mềm
VI. Tóm tắt bệnh án:
Bé gái, 26 tháng tuổi, nhập viện vì thở mệt, ngày thứ 5 của bệnh. Qua hỏi bệnh và thăm khám
ghi nhận:
– Triệu chứng cơ năng:
• Sổ mũi
• Ho đàm
• Nôn ói
• Thở mệt
• Sốt 39.3
– Triệu chứng thực thể:
• SpO2 90%
• Thở co lõm ngực vừa, 40 lần/phút
• Ran ngáy, ran ẩm
– Tiền căn
• Viêm phổi NV NĐ2 cách 4 tháng
VII. Đặt vấn đề:
1. Suy hô hấp
2. Hội chứng tắc nghẽn hô hấp dưới
3. Hội chứng nhiễm trùng hô hấp dưới
4. Tiền căn: viêm phổi cách 4 tháng
VIII. Chẩn đoán
Chẩn đoán sơ bộ: Cơn hen nặng bội nhiễm
Chẩn đoán phân biệt: Viêm phế quản phổi nặng
IX. Biện luận:
1) Suy hô hấp:
Bé gái 26 tháng, khám có dấu hiệu tăng công thở: co lõm ngực vừa, thở nhanh
ts 40 l/p, SpO2 90% => có suy hô hấp => đề nghị KMĐM
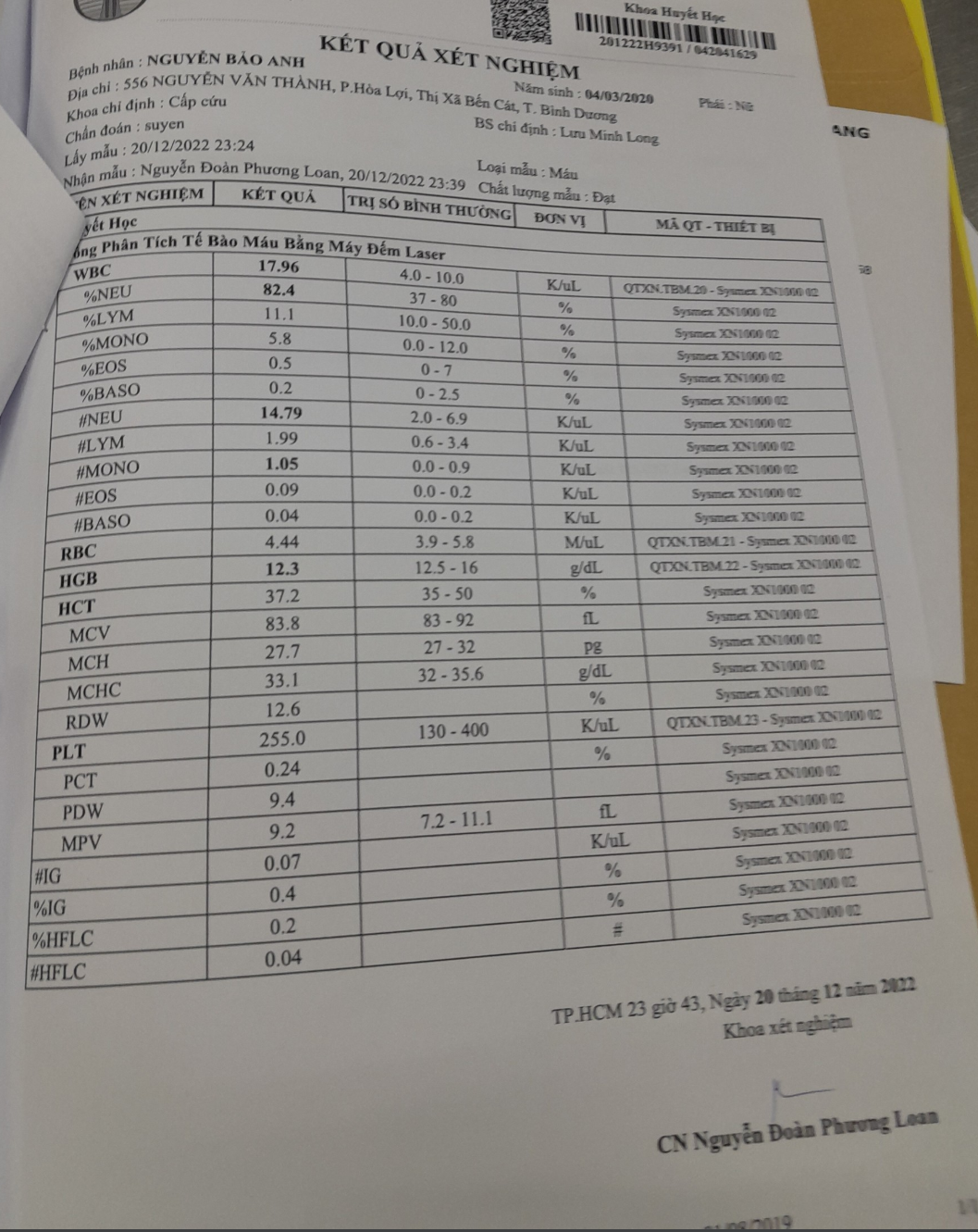
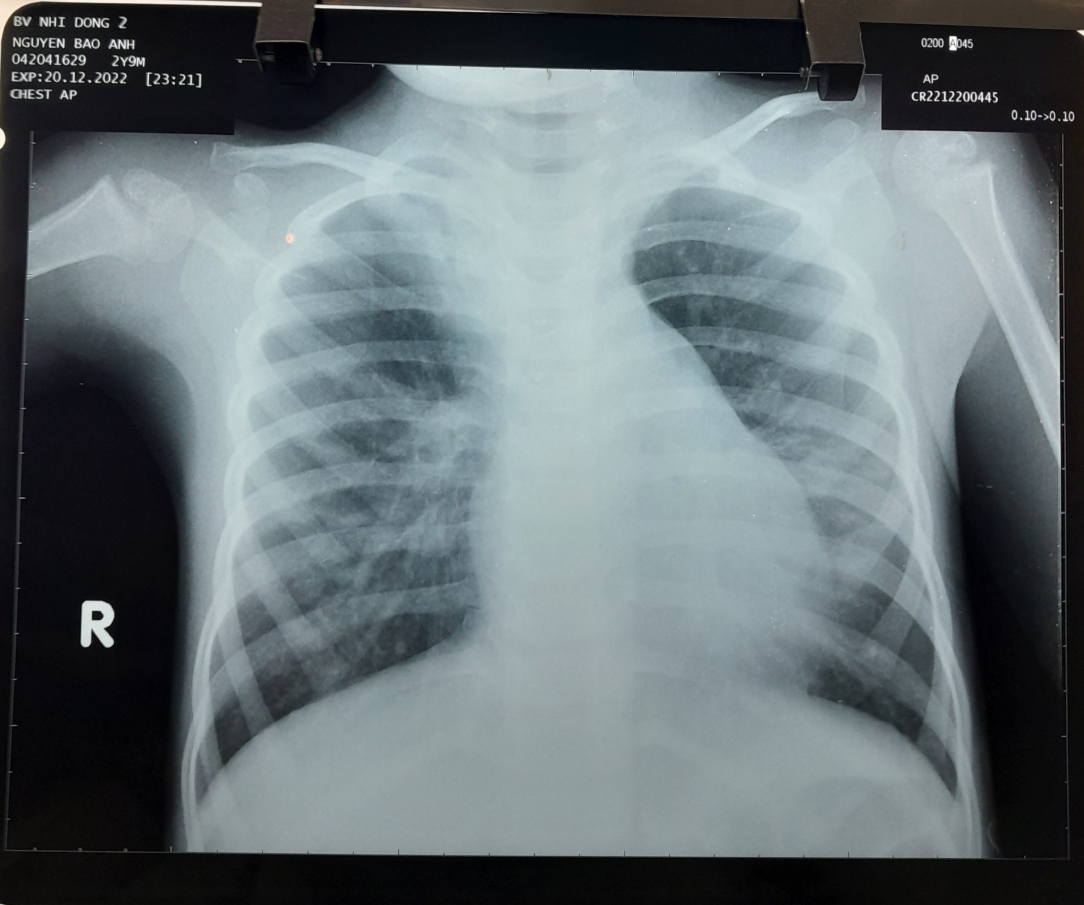
2) HC nhiễm trùng hô hấp dưới: BN có sốt cao 39.3, thở mệt, ho đàm tăng dần, khám
thấy phổi có ran ẩm lan toả 2 phế trường —> nghĩ nhiều -> đề nghị ctm, crp,
xquang ngực thẳng
3) HC tắc nghẽn hô hấp dưới: phổi rale ngáy cuối kì thở ra lan tỏa 2 phế trường,
không rít thanh quản. Nguyên nhân HC tắc nghẽn hô hấp dưới:
• Hen: nghĩ nhiều vì khò khè, có tiền căn khò khè nhiều lần đáp ứng PKD, khám ran
ngáy 2 phế trường. Mức độ: nặng (thở nhanh, SpO2 90%). Nghĩ bội nhiễm vì có HC
NT hô hấp dưới
• Viêm tiểu phế quản cấp: không nghĩ vì bé > 2 tuổi, đã có tiền căn khò khè từ trước
• Viêm phế quản phổi: không loại trừ vì bé có HC NT hô hấp dưới và HC tắc nghẽn hô
hấp dưới