Nguyễn Đình Thắng – YA 2014 -2020.
PHẦN NHI LÂY.
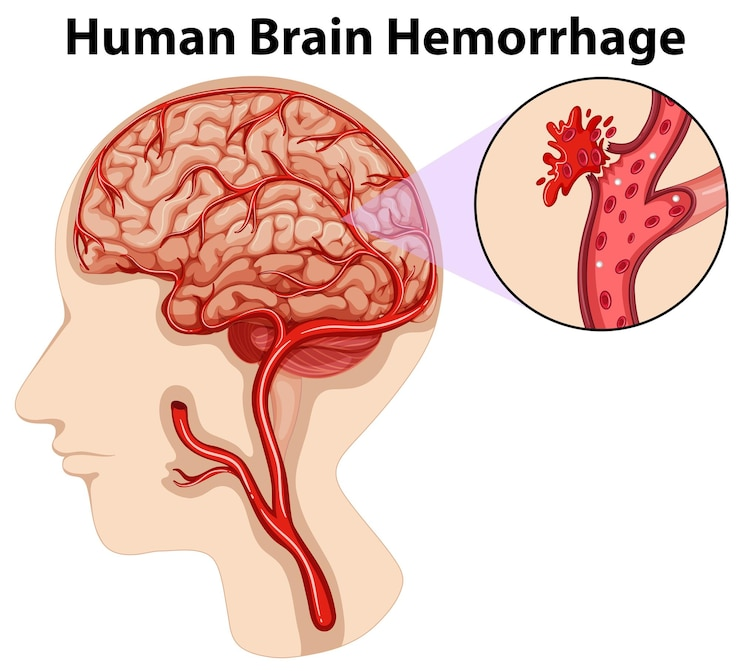
1. Tại sao khi sốt xuất huyết làm tăng HA tâm trương ?
– Do khi huyết tương thoát ra khỏi lòng mạch sẽ làm thể tích máu trong lòng mạch giảm, cơ thể sẽ phản ứng bằng cách:
+ co mạch ngoại biên
+ ưu tiên máu cho những cơ quan, quan trọng như : tim, não
Kết quả : làm tăng hậu gánh dẫn đến tăng HA tâm trương.
2. Tại sao trong sốt xuất huyết Dengue thường giảm bạch cầu ?
Nguồn : thầy Châu Đức
– Do khi virus xâm nhập vào cơ thể, virus sẽ tới tủy xương , ức chế tủy xương sản xuất chủ yếu là ức chế sản xuất bạch cầu ( ức chế hồng cầu, tiểu cầu rất ít hầu như không đáng kể ). Do vậy bạch cầu thường giảm và giảm trong mấy ngày đầu ?
3. Tại sao trong SXH Dengue thường giảm tiểu cầu ?
Nguồn : thầy Châu Đức
– Giảm tiểu cầu ở SXH không phải nguyên nhân do tủy xương.
– Tiểu cầu giảm thực chất do phức hợp KN – KT.
– Virus sau khi xâm nhập vào máu, cơ thể sẽ sản sinh ra kháng thể, KT sinh ra sẽ kết hợp với KN tạo ra phức hợp KN – KT, phức hợp này gắn vào thụ thể Sc trên màng tiểu cầu, làm cho tiểu cầu bị bắt dính và đánh dấu.
– tiểu cầu sau khi bị đánh dấu, khi chuyển động trong hệ liên võng nội mô, sẽ bị đại thực bào bắt giữ và tiểu cầu sẽ chết
– Tiểu cầu chết đa số ở lách. Ngoài ra còn có ở gan.
4. Sốt Dengue là gì ? sốt xuất huyết Dengue là gì ?
– Sốt Dengue là hội chứng lành tính, thường mới nhiễm lần đầu, nhiễm 1 type, ít khi gây ra xuất huyết ( có thể có xuất huyết nhưng ít khi gây shock) , có đặc điểm : sốt hai pha, đau cơ, đau khớp, phát ban, giảm bạch cầu, và nổi hạch.
– Sốt xuất huyết Dengue : thường xảy ra sau khi nhiễm 2 type lần thứ 2, thường gây ra shock nhiều hơn, là một nhiễm trùng cấp tính nặng nề, có thể gây tử vong.
5. Sốt xuất huyết có mấy type? Việt nam có những type nào ? theo nghiên cứu type nào thường gây bệnh nặng ? trung gian truyền bệnh ? đặc điểm virus Dengue ?
– SXH có 4 type huyết thanh : DEN 1, DEN 2, DEN 3, DEN 4.
– Việt nam có tất cả 4 loại
– Type 2, 3 theo nghiên cứu tại các vụ dịch thì thường gây bệnh nặng.
– Trung gian truyền bệnh : muỗi Aedes aegypti.
– Đặc điểm virus : đây là một chủng virus họ RNA, có thể đào thải được ra khỏi cơ thể, tuy nhiên tỷ lệ ĐB của virus này khá cao. Cứ qua một người virus sẽ ĐB lên 10^6 lần , do vậy nó có khả năng tạo ra đông lực mới.
– Ở VN tỷ lệ mắc SXH ở miền nam quanh năm, hay gặp ở trẻ nhở. Còn ở MB thường tháng 4 – tháng 11 ( nhiều nhất 8, 9, 10 – hay gặp người lớn).
Chính vì vậy nên ở miền nam tỷ lệ ĐB rất nhiều, các ca shock cũng hay gặp ở miền nam hơn.
Update: tháng 10/2013 công bố có thêm type 5 do virus DEN. Do đó hiện tại virus DEN có 5 type:
6. Tại sao SXH gặp ở miền nam và miền trung quanh năm, trong khi miền bắc chỉ gặp vào tháng 4 đến tháng 11 và nhiều nhất là tháng 8, 9, 10 ?
– Nguyên nhân do trung gian truyền bệnh là muỗi Aedes aegypti.
– Chu kì sinh sản của muỗi này phụ thuộc rất nhiều vào nhiệt độ.
– Muỗi chỉ sống khi nằm trong dải nhiệt độ 10 độ C.
– nếu như miền nam, miền trung khoảng cách giữa 4 mùa gần như không rõ rệt, nhiệt độ dao động vừa phải, muỗi có thể phát triển được.
– Trong khi miền bắc, 4 mùa gần như rõ rệt : xuân – hạ – thu – đông. Đặc biệt khoảng thời gian từ tháng 12 – tháng 3, nhiệt độ miền bắc rất lạnh, có nơi xuống tới 0 độ C như ở Sâp, do vậy ức chế sự phát triển của muỗi, làm cho không có SXH xảy ra.
7. Tại sao sau 48h kết thúc giai đoạn nguy hiểm trong SXH, người ta chống chỉ định bù dịch ?
– Trong giai đoạn nguy hiểm của SXH thường có thoát huyết tương
– sau 24- 48h khi kết thúc giai đoạn nguy hiểm này, cơ thể sẽ có phản ứng gọi là tái hấp thu lại dịch huyết tương này.
– Trong giai đoạn này, nếu mình tiếp tục bù dịch cho bệnh nhân, sẽ dẫn đến hiện tượng quá tải, gây phù phổi cấp, suy tim, có thể dẫn đến sốc và bệnh nhân có thể tử vong .
8. Tại sao trong SXH lại gây suy đa tạng ?
Nguồn : Thầy Châu Đức
– Nguyên nhân do khi virus xâm nhập, cơ thể phản ứng lại bằng cách tạo kháng thể, huy động TCD4, TCD8, tạo ra các cytokin.
– Chính các cytokin tạo ra như : Interleukin – 1, Interleukin – 6 , Interleukin – 10.
– Khi nó tạo ra 3 cái này kết hợp lại với nhau, tạo ra phức hợp, ảnh hưởng trực tiếp đến rất nhiều tạng gây suy đa tạng.
9. Vậy làm sao biết khi nào kết thúc giai đoạn nguy hiểm để sau ngưng truyền dịch ?
– Trong SXH thường có tăng HA tâm trương, mạch nhanh, yếu và HCT tăng do cô đặc máu.
– Nếu bệnh nhân mà có dấu hiệu cảnh báo thường người ta sẽ xét nghiệm HCT 1 ngày/ 1 lần.
– Tuy nhiên khi có dấu hiệu nguy hiểm thường xét nghiệm HCT 3 giờ / 1 lần.
– Do vậy nếu HA trở về bình thường, mạch bình thường, HCT bắt đầu giảm ( do tái hấp thu huyết tương gây tăng thể tích tuần hoàn) , tiểu nhiều thì ngưng truyền dịch.
10. Nêu cơ chế sốt ?
( File ghi âm thầy Châu Đức )
– Do VSV từ bên ngoài vào, nó sẽ phá vỡ các hàng rào tự nhiên của cơ thể, lúc đó ĐTB sẽ mang nó lên gan, sau đó tấn công tạo ra các yếu tố gây sốt nội sinh : IL – 1, IL – 6…
– Những Interleukin này tác động lên trung tâm hạ đồi ( trung tâm điều nhiệt ) làm thay đổi điểm điều nhiệt của cơ thể.
– Điểm điều nhiệt bình thường của cơ thể là 37 độ C.
– Nhưng chính các yếu tố gây sốt nội sinh này, nó bắt buộc cơ thể phải điều chỉnh lên 39 độ C nhờ các receptor tại hệ thống điều hòa thân nhiệt
– Do vậy gây ra sốt.
11. Sốt đột ngột là gì ? sốt cao liên tục là gì ?
– Sốt đột ngột là tự nhiên sốt, ví dụ sáng vẫn bình thường nhưng chiều sốt mà không có dấu hiệu gì báo trước .
– Sốt cao liên tục là nhiệt độ lúc nào cũng trên 39 độ, không giảm, chêch lệch nhiệt độ giữa ngày và đêm không quá 1 độ C.
12. Nghiệm pháp Lacet dương tính khi nào ?
Nguồn : File ghi âm thầy Đức.
– Đầu tiên đo HA tâm thu, HA tâm trương sau đó lấy HA trung bình của cả hai HA này.
– Sau đó giữ HA trung bình này trong 5 phút rồi xả ra, sau 2 phút đọc kết quả.
– Nếu như đoạn dưới dây thắt ( băng đo HA), > 20 chấm / 2,5 cm2 ( nước ngoài > 20 chấm / 1 inch2) thì được coi là dương tính. (SXH ).
Còn bình thường chỉ cần > 1 chấm / 1 inch2 đã được coi là dương tính.
Một số lưu ý :
– Muỗi của SXH thường đốt vào ban ngày
– Muỗi của sốt rét thường đốt vào ban đêm.
13. Tại sao tay chân miệng nếu sang thương càng ít bệnh càng nặng ?
– Nguồn : File ghi âm thầy Đức
– Do nếu mà sang thương càng nhiều chứng tỏ , virus đi theo đường máu, bạch huyết…..
– Còn nếu sang thương ít, chứng tỏ nó đi theo trục axon thần kinh, đặc biệt EV71 cực kì có ái tính với thân não.
– Thân não là bao gồm cầu não và hành não. Nơi đây xuất phát của trung tâm hô hấp và tuần hoàn do vậy một khi tổn thương rất nặng và các biểu hiện chủ yếu thuộc về hô hấp và tuần hoàn.
14. Phân biệt loét miệng do TCM và loét miệng do viêm loét miệng ( áp – tơ ?
Nguồn :File ghi âm thầy Đức
– Thường loét miệng do áp – tơ chỉ loét 1 đến 2 ổ, loét sâu và gây đau nhiều.
– còn loét do TCM thường loét nông, loét nhiều nơi, hầu như nơi nào có niêm mạc nó đều gây loét : vòm hầu họng, niêm mạc má miệng 2 bên, môi. Đặc biệt dễ bỏ sót 2 bên, đầu lưỡi….
15. Tại sao khi tăng đường huyết trong TCM, tăng > 8,9 mmol / l thường gây biến chứng nặng ?
– Câu này tham khảo thôi, do tìm nhiều nguồn mà không chắc ?
– Theo thầy Đức, khi virus xâm nhập, đặc biệt khi tải lượng quá cao sẽ gây ảnh hưởng đến cơ quan nào tạo đường huyết ? Do khi virus xâm nhập nhiều, nó như một stress gây tăng tiết catecholamin , kích thích giao cảm tăng tiết glucagon, giảm tiết insulin gây tăng đường máu.
– Trên mạng người ta nói, khi virus xâm nhập đặc biệt nó quá nhiều nó như một stress gây kích thích giao cảm, gây tăng glucagon, giảm tiết insulin nên gây ra tăng đường máu.
16. Trong biến chứng thần kinh trong bệnh TCM có nói đến liệt dây TK sọ não? Vậy dây TK nào dễ liệt nhất ? biểu hiện ?
– Theo file ghi âm thầy Đức, thầy bảo : đa số TCM sẽ liệt dây III, V, VI {còn ở trên lớp thì thầy bảo liệt dây III ( rung giật nhãn cầu ), liệt dây V và IX}
+ Liệt dây III : gây sụp mi, lác ngoài, đồng tử giãn, nhìn đôi.
+ liệt dây V : …………………………………………………………………………………………
+ Liệt dây VII:
* liệt VII trung ương :
Khi nghỉ ngơi : nhân trung lệch về bên lành, nếp nhăn mũi má bên liệt mờ
Khi làm động tác : uống nước, nước chảy ra phía mép bên liệt, nhăn mặt thì mép bên liệt ko nhấc lên được, làm méo miệng sang bênh lành, thè lưỡi ra lệch về bên liệt.
Bệnh nhân nhắm mắt, bên nào lông mi dài hơn thì bên đó liệt.
Liệt VII TW thường kèm liệt nửa người cùng bên.
* liệt VII ngoại biên : liệt toàn bộ nửa mặt nên dấu hiệu của nó toàn bộ triệu chứng của liệt VII TW + hai dấu chứng của nửa mặt trên : nếp nhăn da trán bên liệt mờ hoặc mất và mắt nhắm không kín .
17. Nếu 3 virus thường gặp nhất của viêm não do virus.? Cơ quan cảm thụ ? lâm sàng ?
– Nguồn : file ghi âm thầy Đức.
– Viêm não thường 80 % do virus.
– hay gặp nhất do 3 loại : EV 71, herpes, Viêm não NB.
– Về EV 71 ái tính với thân não nên biểu hiện lâm sàng chủ yếu là hô hấp, tim mạch.
– Viêm não do herpes, herpes thường tổn thương thùy trán, thùy thái dương .
+ Thùy trán : nơi chứa vùng vận động ( vùng vận động chính nằm ở hồi trước trung tâm chi phối cảm giác vận động có ý thức), vùng ngôn ngữ Broca ( vùng 44, 45 ) cũng nằm ở thùy trán.
+ thùy thái dương : chứa vùng thính giác ( vùng 22, 41, 42 ), chứa vùng ngôn ngữ Wernike.
– Viêm não nhật bản thường tổn thương lan tỏa , tổn thương cả chất trắng lẫn chất xám.
18. Dấu rung giật cơ trong biến chứng TK của TCM ?
Nguồn : file ghi âm thầy Đức + sách nhi Y Huế.
– Dấu giật mình ( dấu rung giật cơ ): từng cơn ngắn 1- 2s, là biểu hiện đầu tiên của viêm não ( giật mình trước khi ngủ say ), dễ xuất hiện khi bắt đầu giấc ngủ hay khi cho trẻ nằm ngửa.
– Còn nếu ngủ say rồi mà giật mình thì không phải.
– Ôm trẻ , trẻ vẫn giật.
– Khác với những cơn giật vô ý ở trẻ do não chưa hoàn thiện, thì trẻ thường rung giật kéo dài, khoảng 5- 10s.
+Chỉ cần chạm, ôm trẻ thì trẻ sẽ không còn rung giật nữa
– Giật mình càng nhiều, bệnh càng nặng.
– Dấu hiệu của viêm não.
19. Trong lỵ thì có co giật không? tính chất như nào? Cơ chế co giật ?
– Trong lỵ có co giật
– co giật thường xảy ra trước khi đi cầu ra máu và tiêu chảy nên thường được gọi lỵ trực trùng thể co giật sớM.
– Cơ chế : (sgk y TP HCM )
Có 4 cơ chế :
+ do độc tố của vi khuẩn
+ do sốt
+ do hạ đường huyết
+ do rối loạn điện giải : mất Na +, Ca 2+……
20. 3 điểm đau kinh điển của quai bị là gì ?
– 3 điểm đau của Rillet – Barthez :
+ Mỏm chũm
+ Khớp thái dương hàm
+ Góc dưới của xương hàm
21. Có mấy nhóm lỵ (shigela) kể tên ra?
– Lỵ có 4 nhóm
+ S. Flexneri (nhóm B)
+ S. dysenteriae (nhóm A)
+ S. boydii (nhóm C)
+ S. sonei (nhóm D)
– trong đó, S. flexneri là nhóm bệnh phổ biến nhất ở các nước đang phát triển.
– Còn S. dysenteriae typ 1 thường gây bệnh nặng nhất và gây ra các vụ dịch.
22. Trong lỵ thì làm gì để chẩn đoán xác định?
– Dựa vào lâm sàng : + hội chứng nhiễm trùng, hội chứng lỵ
– Dựa vào phân :
+ soi phân : hồng cầu và bạch cầu trong phân.
+ cấy phân ( chẩn đoán xác định )
23. Một bệnh nhân vào viện có sốt, nôn và co giật , em nghĩ đến gì đầu tiên?
– em sẽ nghĩ đến :
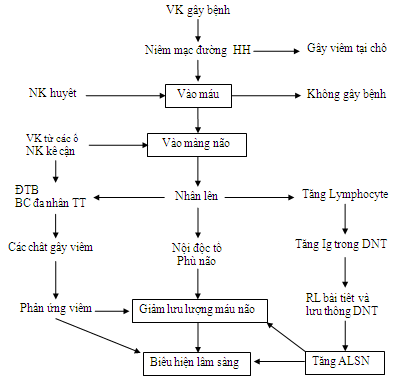
+ nhiễm trùng hệ TKTW: Viêm màng não mủ, viêm màng não lao, viêm não….
+ lỵ có biến chứng co giật
24. Shigella chết ở nhiệt độ bao nhiêu? Trong bao nhiêu phút ? ( câu hỏi thi ls của thầy Đức ).
– Shigella chết ở nhiệt độ 100 độ C trong 2 phút.
– Shigella chết ở nhiệt độ 60 độc C trong 10-30 phút.
25. tại sao trong sốt xuất huyết vào khoảng ngày thứ 4 có một thời điểm gọi là “ khoảng trống MD” khi test NS1, IgM, IgG đều (-).
– Vì NS1 xuất hiện từ ngày đầu bị bệnh sau đó tăng dần đến ngày thứ 3 rồi giảm dần đến ngày thứ 9 là hết.
– Còn IgM, IgG bắt đầu xuất hiện từ ngày thứ 2-4, và đến ngày thứ 5 trở đi mới đạt ngưỡng phát hiện được.
Do vậy có thời điểm xét nghiệm âm tính cả, do NS1 giảm dưới mức phát hiện, IgM, IgG tăng nhung chưa đạt ngưỡng phát hiện được.
26. Phân biệt viêm tuyến nước bọt và quai bị ?
|
Quai bị |
Viêm tuyến nước bọt |
| Giống nhau |
– đều là 2 bệnh có biểu hiện ở tuyến nước bọt, thường là tuyến nước bọt mang tai. |
| Nguyên nhân |
– Virus thuộc họ Paramyxo virus . |
– Do vi khuẩn : tụ cầu vàng….
– Do sỏi |
| Nguồn lây |
– Qua đường HH: bụi, nước, hơi thở…
– Truyền trực tiếp từ người sang người. |
|
| Lâm sàng |
– Sốt: 38-39 độ
– đau đầu, chán ăn, khó nuốt, khó nói
– tuyến mang tai sưng to, màu sắc bình thường,có tính đàn hồi
Không nóng và đỏ, và thường sưng 2 bên
– Khám miệng thấy ống stennon phù nề, đỏ nhưng không có chảy mủ
– Tổn thương khác : viêm tinh hoàn, viêm màng não…. |
– sốt
– nói nuốt đau, viêm hạch phản ứng góc hàm và sau tai 2 bên.
– tuyến mang tai sưng nóng, đỏ đau và thường chỉ sưng một bên
– khám miệng, ấn tuyến mang tai thấy mủ chảy xuống ống stennon.
– Không lây thành dịch. |
27. Vị trí ống tuyến stennon?
– Ống stennon : chạy ở mặt ngoài cơ cắn, đổ vào miệng ở mặt trong má, tương ứng với vị trí răng số 5, số 6 hàm trên.
28. Cơ chế kháng thuốc của E.coli?
– Kháng qua trung gian Plasmid.
29. Thi Ls: Kể tên các bệnh có sốt + xuất huyết ?
– sốt xuất huyết dengue.
– sởi xuất huyết.
– nhiễm trùng huyết não mô cầu.
– nhiễm trùng huyết, tắc mạch do nhiễm trùng.
– viêm mao mạch dị ứng ; có thể sốt.
– bệnh về máu : bạch cầu, suy tủy… thường kèm theo sốt.
– xuất huyết não màng não : có thể không sốt, nhưng khi đã xuất huyết thường có sốt kèm theo.
– xuất huyết giảm tỷ prothrombin: thường k sốt, nhưng khi sốt cảnh giác xuất huyết não màng não.
– chảy máu tiêu hóa : lỵ, viêm ruột hoại tử,…
– xuất huyết kết mạc : gặp trong ho gà.
– các sang chấn sau đẻ.
Nguồn: sách nhi khoa tập 2, bài sốt ở trẻ em.
30. Phân biệt lỵ amip và lỵ trực trùng?
| Lỵ amip |
Lỵ trực trùng |
| – tiêu chảy có máu đỏ tươi
– Lỵ đi chơi
– tổn thương khu trú, không lan tỏa, phân thành khuôn, máu bao quanh phân. |
– tiêu chảy có máu đỏ thẫm
– Lỵ nằm
– phân lỏng, phân và máu lẫn lộn |
31. Câu hỏi thi lâm sàng thầy Đức : ăn dặm là gì ? cho ăn như thế nào ?
– Ăn dặm: là ăn dần dần những thức ăn người lớn kèm với sữa mẹ.
– Cách cho ăn :
+ phù hợp với sinh lý, giúp trẻ có đủ năng lượng, protein và các chất khác để phát triển đầy đủ. Bên cạnh đó cần tiếp tục cho bú sữa mẹ.
+thời kỳ cho ăn dặm hợp lý nhất là khi trẻ tròn 6 tháng.
+ bắt đầu cho ăn từ ít đến nhiều. 2 tuần đầu cho ăn hỗn hợp cơ bản sau đó cho ăn hỗn hợp phong phú.
+ hàng ngày phải đủ 4 nhóm thức ăn : glucid, lipid, protid, vitamin và muối khoáng.
+ khi mới cho ăn , ăn thức ăn đơn, ăn liên tục từ 3-5 ngày để quen mùi và để biết trẻ có bị dị ứng với thức ăn đó không.
+ lúc đầu cho ăn ngày 1 bữa, sau đó đến khoảng 7 tháng thì cho ăn từ 2-4 tháng, và nên chia nhỏ bữa ăn ( vì dạ dày bé còn nhỏ).
+lúc đầu cho ăn thức ăn lỏng sau đó đặc, khi có răng nên cho thức ăn cứng.
+ đến 2 tuổi có thể cho ăn như người lớn.
+ lúc 2 tuổi, có thể cho ăn bằng ½ khẩu phần người lớn.
+ nên tự tập cho trẻ ăn và theo dõi.
+ không nên ép trẻ ăn, phải kiên nhẫn nếu trẻ từ chối.
+ cho ăn bằng các dụng cụ bát , thìa… hợp vệ sinh, dễ rửa, rẻ tiền, dễ kiếm.
+ cho ăn dặm sau khi bú mẹ, để trẻ bú mạnh hơn.
32. tại sao khi trẻ có răng, nên cho ăn thức ăn cứng ?
– Để cho hàm trẻ hình thành và phát triển đúng, cần cho trẻ nhai thức ăn cứng khi mọc đủ răng
– Nếu không, xương hàm sẽ chậm phát triển làm cho 2 hàm răng cắn vào nhau không khớp.
33. Tại sao vacxin bại liệt có khuynh hướng chuyển từ dạng tiêm sang dạng uống ?
– Do vacxin bại liệt là vacxin giảm độc lực, nên sau 1 thời gian sẽ có hiện tượng thải loại virus.
– Đường tiêm, không có hiện tượng thải loại virus nhưng lại không đúng khuynh hướng con đường tự nhiên ( bại liệt lây qua đường tiêu hóa).
Do vậy tại việt nam, vẫn đang khuynh hướng, chứ chưa áp dụng rộng rãi.
34. Tại sao việt nam đã thanh toán uốn ván rồi mà vẫn còn phải uống vacxin uốn ván ( vacxin 5 trong 1 )?
– tại vì việt nam mặc dù đã thanh toán, nhưng hiện nay cơ chế kinh tế thị trường mở cửa, hàng năm khách du lịch từ vùng khác đến ( có thể nơi họ đến uốn ván chưa được thanh toán ) nên vẫn phải tiêm.
35. Thầy Đức: Cách tiêm vaccin Dengue ?
– Nguồn: WHO bản cập nhật tháng 04/2018.
– Dengvaxia : (CYD-TDV) là vaccin SXH đầu tiên được cấp phép, và cấp phép đầu tiên tại Mexico tháng 12/2015 dùng cho người có độ tuổi từ 9-45 tuổi, sống ở vùng lưu hành của bệnh, hiện tại đang dùng ở trên 20 quốc gia.
– nó là vaccin tái tổ hợp sống.
– Dùng 3 mũi theo thứ tự 0-6-12 tháng.
Còn tại sao lại là 9 tuổi, thì nhóm tuổi của đối tượng tham gia thử nghiệm, thì những người từ 9 tuổi trở lên hiệu quả bảo vệ là 65,6%, còn ở những người dưới 9 tuổi là 44%. Do đó chọn độ tuổi là 9, do liên quan đến hiệu quả bảo vệ và đối tượng chọn nghiên cứu.
Lưu ý: Vắc-xin sốt xuất huyết sống CYD-TDV đã được chứng minh trong các thử nghiệm lâm sàng là có hiệu quả và an toàn ở những người bị nhiễm virut sốt xuất huyết trước đó (những người mắc bệnh huyết thanh dương tính), nhưng có nguy cơ mắc sốt xuất huyết nặng ở những người bị sốt xuất huyết tự nhiên đầu tiên.
Đối với các quốc gia coi tiêm chủng là một phần của chương trình kiểm soát sốt xuất huyết, sàng lọc trước tiêm chủng là chiến lược được khuyến cáo. Với chiến lược này, chỉ những người có bằng chứng nhiễm trùng sốt xuất huyết trong quá khứ mới được tiêm vắc-xin (dựa trên xét nghiệm kháng thể hoặc trên phòng thí nghiệm được ghi nhận trong quá khứ)
36. Vài nét sơ sơ về sốt xuất huyết?
– Nguồn: WHO, bản cập nhật tháng 04/2019.
– Bệnh nhận bị nhiễm virus sốt xuất huyết có thể truyền bệnh trong khoảng (4-5 ngày, tối đa 12 ngày) qua trung gian muỗi Aedes sau khi các triệu chứng đầu tiên xuất hiện.
– Muỗi Aedes aegypti sống ở môi trường đông đúc và đẻ trứng chủ yếu trong các thùng chứa nhân tạo.
– Không giống như muỗi khác, thời gian cắn cao điểm của nó là vào sáng sớm và buổi tối trước hoàng hôn.
– Muỗi cắn: muỗi cái
– Sốt xuất huyết nên nghi ngờ khi sốt cao (40 ° C / 104 ° F) kèm theo 2 triệu chứng sau: nhức đầu dữ dội, đau sau mắt, đau cơ và khớp, buồn nôn, nôn, sưng hoặc nổi mẩn. Các triệu chứng thường kéo dài trong 2-7 ngày, sau thời gian ủ bệnh là 4-10 ngày sau khi bị nhiễm virus do muỗi đốt.
38. Cô Na: Các dấu hiệu cảnh báo của sốt xuất huyết ?
– Các dấu hiệu cảnh báo:
+ vật vã, lừ đừ, li bì.
+ Gan to >2cm
+ Đau bụng nhiều và liên tục hoặc tăng cảm giác đau, đặc biệt vùng gan
+ Nôn nhiều: ≥ 3 lần trong 1 h hoặc ≥ 4 lần trong 6 h
+ xuất huyết niêm mạc: ( chảy máu mũi, chảy máu họng, đái máu, nôn ra máu, xuất huyết âm đạo….)
+ có bằng chứng tràn dịch màng phổi hoặc tràn dịch màng bụng trên phim x quang hoặc siêu âm.
+ tiểu ít
Công thức máu:
+ tiểu cầu giảm nhanh.
+ HCT tăng cao.
+ AST, ALT ≥ 400 UI/L
39. Cô Na: Định nghĩa sốt cao, đột ngột, liên tục:
– Sốt cao là sốt trên 39 độ.
– đột ngột là không có dấu hiệu báo trước, ví dụ sáng bình thưỡng chiều sốt, hoặc trước khi ngủ bình thường, dậy sốt.
– liên tục; là nhiệt độ lúc nào cũng trên 39 độ, và dao động sáng chiều không quá 1 độ C.
40. Cô Na: Trong các type của SXH, type nào nguy hiểm nhất?
41. cô Na: test dengue gồm những test gì? IgM khác gì với igG?
– test dengue:
+ Kháng nguyên NS1
+ kháng thể IgM, IgG.
M là cấp, G là mạn.
Nguồn: hahoangkiem.com
Kháng nguyên NS1 (NS1-Ag) xuất hiện trong máu từ ngày thứ 1 đến ngày thứ 9 của bệnh. Đáp ứng miễn dịch với kháng nhuyên NS1 tạo ra kháng thể IgM và IgG kháng virus Dengue.
– IgM được tìm thấy từ ngày thứ 3 đến ngày thứ 5 của bệnh từ khi có triệu chứng và tồn tại khoảng 30 đến 60 ngày
– IgG xuất hiện vào ngày thứ 6 của bệnh, tăng nồng độ lên sau vài tuần, nhiều nhất ở tuần thứ 2 đến tuần thứ 3 và tồn tại suốt đời. Nhiễm virus thứ phát làm tăng IgG trong vòng 2 ngày sau khi có triệu chứng.
42. cô Na: NS1 là viết tắt của từ gì?
NS1 là 1 kháng nguyên của virus dengue.
Nguồn: hahoangkiem.com
Virus Dengue thuộc nhóm Flavivirus (họ Arbovirus nhóm B hay Flaviviridae), có cấu trúc hình khối đa diện đường kính 35-50 nm
– Nhân là 1 chuỗi ARN, bộ gene có khối lượng phân tử 11 kb, mã hóa cho 10 loại protein của virus gồm:
+ 3 loại protein cấu trúc là protein lõi C (Core), protein màng M (membrane), protein vỏ E (envolope).
+ 7 loại protein phi cấu trúc (non structure – NS) là NS1, NS2A, NS2B, NS3, NS4A, NS4B, NS5.
– Do đó NS1 viết tắt của Non structure 1 antigen.
43. Các phương pháp phát hiện virus Dengue?
– Nguồn: hahoangkiem.com
– Xét nghiệm đặc hiệu:
+ Xét nghiệm phân lập virus bằng nuôi cấy
+ Xét nghiệm PCR Tìm RNA của virus Dengue trong máu
Những xét nghiệm trên chỉ có thể thực hiện được ở các phòng xét nghiệm hiện đại và rất tốn kém.
– Xét nghiệm phát hiện nhanh và sớm:
+ Kháng nguyên Dengue NS1 (NS1-Ag)
+ Kháng thể Dengue IgM, IgG
Các xét nghiệm này giúp sàng lọc và hỗ trợ chẩn đoán sớm nhiễm virus Dengue.
44. thầy Đức: Con đường lây truyền của SXH?
– qua vật chủ trung gian; Muỗi Aedes
45. thầy Đức: cần chẩn đoán phân biệt sốt xuất huyết Den với gì? Làm sao để phân biệt?
– Nguồn: sách bài giảng lâm sàng mới 2019
– Vector trung gian gây bệnh SXH là muỗi Aedes aegypti và Aedes albopictus . 2 loại này cũng gây bệnh sốt vàng, zika , chikungunya. Nên cần chẩn đoán phân biệt với 3 bệnh này.
* Chẩn đoán phân biệt
+ dựa vào yếu tố dịch tễ
+ Nếu bệnh nhân có SXH do DENGUE thì có dấu hiệu thoát huyết tương, còn 3 loại còn lại không có.
46. Thầy Phú: Hỏi thi Y6: Điều trị lỵ trực trùng?
Nguồn: Sách Nhi Y Huế.
– Điều trị trên 4 điểm chính: Kháng sinh, bù dịch, nuôi dưỡng và theo dõi.
– Kháng sinh:
Ciprofloxacin 15 mg/kg/ lần * 2 lần / ngày dùng trong 3 ngày. ( Một số chế phẩm hay dùng: thuốc viên 250mg, 500mg, dịch truyền 500ml).
Có thể dùng Ceftriaxone 50-100 mg/kg * 1 lần /ngày * 2-5 ngày ( tiêm tĩnh mạch hoặc tiêm bắp). chế phẩm lâm sàng 1g.
– Bù dịch: Đánh giá mất nước và điều trị theo bậc mất nước.
– Nuôi dưỡng; vẫn phải tiếp tục cho ăn đề phòng suy dinh dưỡng.
– Theo dõi: thường trẻ sẽ cải tiến sau 2 ngày, nếu không đỡ phải đổi kháng sinh.
+ Những trẻ nguy cơ cao ( không được bú mẹ, suy dinh dưỡng hay mất nước) cần được theo dõi ở phòng khám hoặc bệnh phòng.
+ Nếu suy dinh dưỡng nặng cần nhập viện.
47. Thầy Đức hỏi thi Y6: Vì sao giả mạc bạch hầu không tan trong nước, còn bạch cầu (giả mạc mủ) thì có?
– Nguồn: uptodate.
– Thành phần của giả mạc bạch hầu bao gồm: Fibrin hoại tử, bạch cầu, hồng cầu, tế bào biểu mô và xác vi khuẩn.
– vì có Fibrin nên nó không tan trong nước.
Còn giả mạc mủ thành phần là bạch cầu nên tan trong nước.
48. Thầy Đức hỏi thi Y6: Chẩn đoán phân biệt viêm họng liên cầu và bạch hầu?
Nguồn: slide YHCM
– Bạch hầu: sinh độc tố, không xâm lấn, tổn thương niêm mạc, da toàn thân hay khu trú, ít số có ho, khám họng thấy giả mạc, bỏ giả mạc không tan trong nước.
– Liên cầu: xâm lấn, không ho, Nuốt đau, amydale xung huyết , xuất tiết có mủ, nổi hạch cổ, hạch góc hàm, sốt cao không ho, mủ tan trong nước.
– Theo uptodate
| Dữ kiện |
Bạch hầu |
Liên cầu tan huyết nhóm A |
| Khởi phát
Đau họng
Sốt
Sưng nề lưỡi gà
Đánh giá tổn thương lưỡi gà
Hạch cổ
Triệu chứng ngoài họng
Chẩn đoán xác định |
Từ từ
+
+
+/-
Xám, bám dính, chảy máu khi cạo
+
Tim mạch, TK
Cấy, PCR |
Nhanh
+++
+++
+ ( phù nề lưỡi gà)
Lấm chấm, màu xám tới vàng
++
Đau đầu, dạ dày – ruột.
Cấy, test nhanh. |
49. Thầy Đức hỏi thi Y6: Biến chứng của bệnh bạch hầu? Biến chứng nào tử vong nhanh nhất ?
– Nguồn: uptodate + slide Y HCM.
– Biến chứng tim mạch: rối loạn nhịp tim kiểu nhịp nhanh xoang, block nhĩ thất cấp 3, suy tim, suy tuần hoàn, viêm màng ngoài tim, viêm cơ tim….
– biến chứng thần kinh: tổn thương dây Tk sọ và viêm dây thần kinh ngoại biên
– biến chứng thận: gây suy thận do hoại tử trực tiếp hoặc hạ HA trong những trường hợp nghiêm trọng.
Theo mình, biến chứng tử vong nhanh nhất là viêm cơ tim.
50. Em có cần uống thuốc dự phòng bạch hầu hay không ? tên thuốc ? Liều lượng?
– Nguồn; Cục y tế dự phòng, bộ y tế việt nam
– Quản lý người lành mang vi khuẩn, người tiếp xúc:
+Những người tiếp xúc mật thiết với bệnh nhân phải được xét nghiệm vi khuẩn và theo dõi trong vòng 7 ngày.
+ Tiêm 1 liều đơn Penicillin hoặc uống Erythromycin từ 7-10 ngày cho những người đã bị phơi nhiễm với bạch hầu, bất kể tình trạng miễn dịch của họ như thế nào.
+ Nếu xét nghiệm vi khuẩn (+) thì họ phải được điều trị kháng sinh và tạm nghỉ việc tại các trường học hoặc cơ sở chế biến thực phẩm cho đến khi có kết quả xét nghiệm vi khuẩn (-).
+ Những người tiếp xúc đã được gây miễn dịch trước đây thì nên tiêm nhắc lại một liều giải độc tố bạch hầu.
+ Xử lý môi trường: Phải sát trùng tẩy uế đồng thời và sát trùng tẩy uế lần cuối tất cả các đồ vật có liên quan tới bệnh nhân. Tẩy uế và diệt khuẩn phòng bệnh nhân hàng ngày bằng cresyl, chloramin B; bát đĩa, đũa, chăn màn, quần áo… phải được luộc sôi; sách, vở, đồ chơi v.v… phải được phơi nắng.
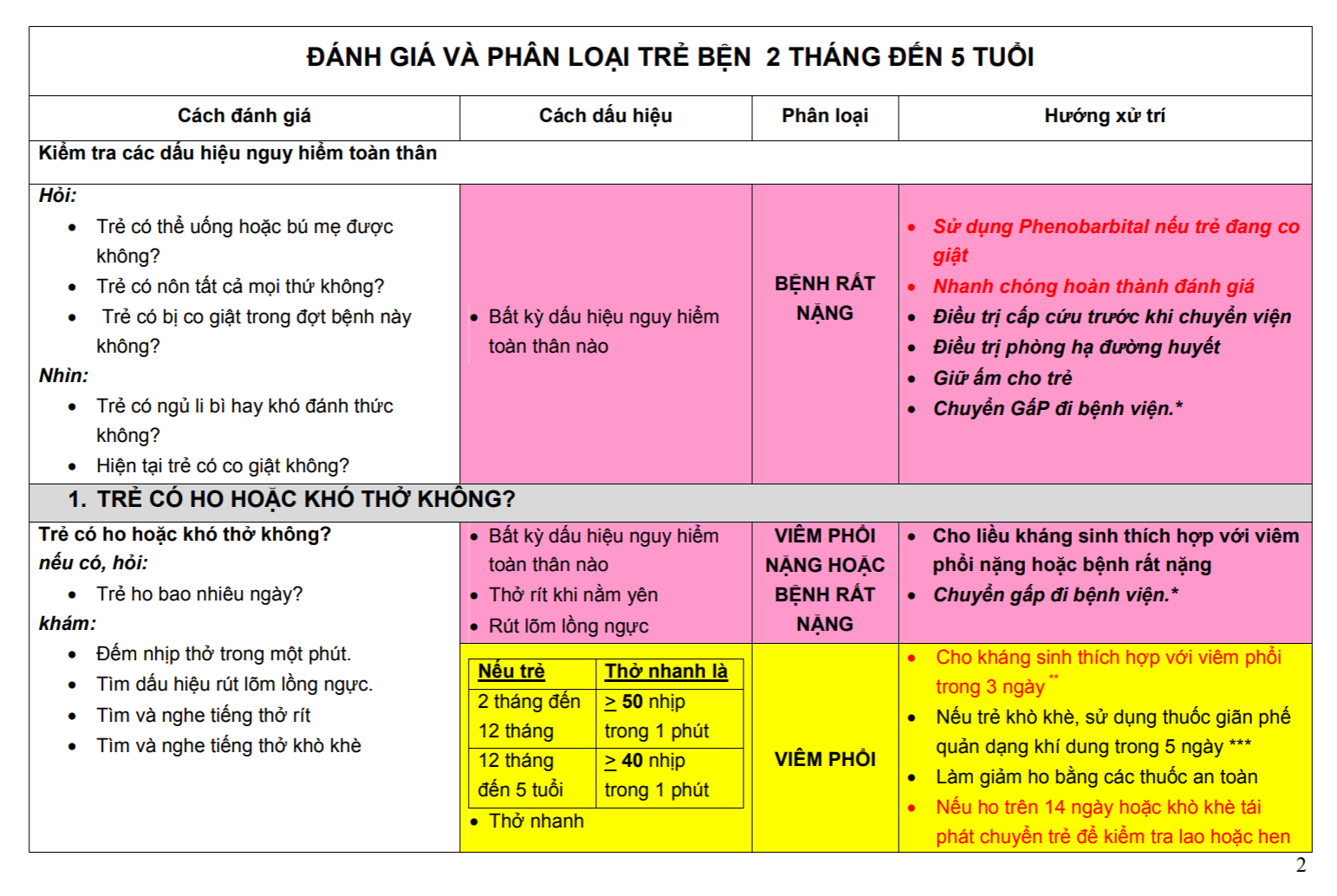
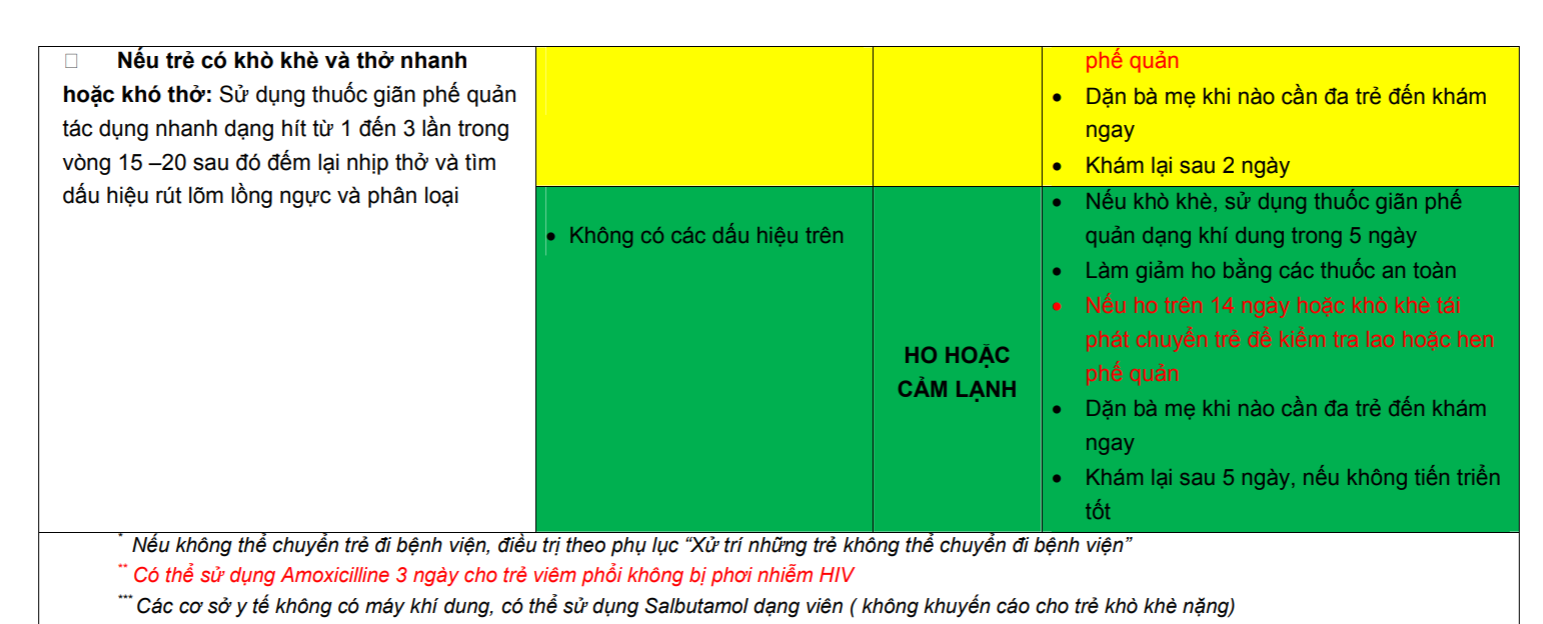
51. Thầy Đức hỏi thi Y6: Kể tên các dấu hiệu nguy hiểm toàn thân?
– Theo IMCI + slide thầy Đức
1. Trẻ không uống hoặc bú được: khi trẻ không thể mút hoặc nuốt được khi cho uống hoặc bú mẹ.
2. Trẻ nôn tất cả mọi thứ: khi trẻ không thể giữ lại bất cứ thứ gì đã ăn hoặc uống.
3. Trẻ co giật: tay chân trẻ co cứng, trẻ có thể mất ý thức hoặc không đáp ứng với tiếng động.
4. Trẻ li bì khó đánh thức: trẻ không thức hoặc không tỉnh táo, ngủ gà gật không quan tâm đến những gì xảy ra chung quanh.
52. Thầy Đức hỏi thi Y6: Thế nào gọi là kém đáp ứng với thuốc hạ sốt ?
– Chép bài giảng thầy Đức:
– Uống hạ sốt thường sau 30 phút là hạ, nếu sau 2 tiếng mà nhiệt độ không giảm thì gọi là kém đáp ứng với thuốc hạ sốt.
53: Thầy Đức hỏi thi Y6: Sốt gây co mạch hay giãn mạch ?
Nguồn: Slide thầy Đức
Sốt tăng : sinh nhiệt mạnh hơn thải nhiệt. Thường có hiện tượng cường giao cảm, co mạch ngoại vi, da nhợt nhạt, lạnh, nổi da gà, các thớt thịt co lại, ngưng chảy mồ hôi, rét run.
• Sốt đứng : sinh nhiệt bằng thải nhiệt. Khi sốt cao, các mao mạch ngoài da dãn, mặt đỏ bừng, da khô nóng, nước tiểu giảm.
• Sốt lui : sinh nhiệt giảm, quá trình thải nhiệt tăng mạnh. Có hiện tượng cường phó giao cảm (giãn mạch) , mạch chậm lại , ra mồ hôi nhiều, tiểu nhiều.
54. Thầy Đức hỏi thi Y6: bệnh nhân SXH có đau đầu nhiều tại sao em không chẩn đoán SXH thể não ?
Nguồn; bệnh viện Vinmec, ko biết đúng hay sai.
– Bệnh nhân SXH chỉ được chẩn đoán SXH thể não khi có rối loạn tri giác, co giật hoặc có dấu thần kinh khu trú.
– Khả năng bệnh nhân này trong không có cả 3.
Nguồn BỘ Y TẾ:
– Chẩn đoán SXH thể não: bệnh nhân rối loạn tri giác, co giật hoặc có dấu thần kinh khu trú, loại trừ các nguyên nhân khác: hạ đường huyết, rối loạn điện giải, kiềm toan, giảm oxy máu nặng, xuất huyết não, màng não, viêm não, màng não do nguyên nhân khác.
55. Thầy Đức hỏi thi Y6: Dự phòng sốt xuất huyết?
Nguồn: sách y Huế tập 1+ WHO 2018
– Tiêm vaccin: Dengvaxia
– Diệt muỗi: ngủ màn, hương trừ muỗi, bình xịt muỗi, xe phun thuốc dạng phun sương dùng cho cộng đồng, kem bôi da, đập muỗi bằng tay……
– Diệt lăng quăng: dọn dẹp các nơi nước đọng quanh nhà, các vật có chứa nước ( chén bể, vỏ chai, vỏ bia,…), những nơi trữ nước có nắp đậy, thả cá ở các chậu cây cảnh có chứa nước. người ta đang thử nghiệm loài giáp xác mesocyslop để ăn bọ gậy Aedes.
– Khi có dịch, chẩn đoán và điều trị kịp thời.
56. Thầy Phú hỏi thi Y6: Lacet (-) có còn nghĩ đến SXH không ? tại sao?
– Lacet (-) không loại trừ SXH.
– Theo các tác giả, Cao XT, Ngo TN, Wills B, Kneen R, Nguyen TT, Ta TT, Tran TT, Đoan TK, Solomon T, Simpson JA, White NJ, Farrar JJ, Nhóm nghiên cứu bệnh viện nhi đồng Nai , thực hiện ở 1136 bệnh nhi nghi mắc SXH ở các bệnh viện các tỉnh miền nam.
Kết quả:
Phương pháp Lacet có độ nhạy 41,6% đối với nhiễm sốt xuất huyết, với độ đặc hiệu 94,4%. Nên không thể loại trừ SXH.
57. Thầy Phú hỏi thi Y6: Vì sao chẩn đoán bệnh nhân giai đoạn nguy hiểm? Nếu hết sốt bệnh nhân đã qua giai đoạn nguy hiểm chưa?
– Chẩn đoán giai đoạn nguy hiểm: vì bệnh nhân nằm trong khoảng từ ngày thứ 3-7 của bệnh.
– Giai đoạn nguy hiểm: bệnh nhân có thể còn sốt hoặc giảm sốt, và hết sốt giai đoạn này ko đặc trưng. Và nó ko phải chỉ điểm cho gđ nguy hiểm, nên nếu hết sốt chưa chắc là đã qua gđ nguy hiểm.
58. Thầy Phú hỏi thi Y6: theo dõi gì trong GĐ nguy hiểm của SXH?
– Nguồn; sách bài giảng nhi khoa 2019
– theo dõi: mạch, nhiệt, HA => theo dõi sốc
– theo dõi 10 dấu hiệu cảnh báo.
– Theo dõi thời gian và liều sử dụng thuốc hạ sốt, tránh quá liều, tái hấp thu dịch ở GĐ sau
59. Đánh giá shock SXH Dengue nặng?
– Có 3 trường hợp;
+ Mạch =0, HA=0.
+ HA tụt nặng <70mmHg đối với trẻ >1 tuổi.
+ Hiệu áp <10 mmHg.
60. Đánh giá shock SXH Dengue?
61. Tiêu chuẩn xuất viện của bệnh nhân SXH?
– Hết sốt ít nhất 2 ngày, tỉnh táo.
– Ăn uống được
– Mạch, HA bình thường.
– Không khó thở hoặc suy hô hấp do tràn dịch màng bụng hay tràn dịch màng phổi.
– Không xuất huyết tiến triển
– AST, ALT < 400 U/L
– HCT trở về bình thường và số lượng tiểu cầu có khuynh hướng phục hồi >50.000/mm3.
62. Tại sao SXH Dengue có thể gây shock?
– Theo thầy Đức do 2 cơ chế:
+ Bão cytokin
+ Suy đa tạng
* Bão cytokin: gặp trong 2 trường hợp
– TH1: Ngay lần đầu tiên bị bệnh, bệnh nhân đáp ứng sản xuất quá nhiều cytokin.
-TH2: tăng cường miễn dịch phụ thuộc kháng thể: gặp ở bệnh nhân trước đó đã từng mắc SXH
* Suy đa tạng: tổn thương gan ( cần làm AST,ALT để theo dõi) -> khi tổn thương gan gây kích thích bổ thể C3, C5 => bệnh nhân thoát huyết tương.
63. Một vài điểm về SXH DEN thể não?
– SXH thụ thể receptor ở mạch máu.
– SXH thể não: do cytokin phù mạch làm tổn thương não gây TALNS và gây viêm não làm thay đổi tri giác.
64. Shock trong GĐ còn sốt?
– Thường shock thường xảy ra từ ngày thứ 3 trở đi, khi trẻ đã đỡ sốt.
– Ctyotkin của bệnh nhân SXH: Il-1, Il-6, TNF-alpha.
– Yếu tố tiên lượng nặng:
+ Do tải lượng virus quá nhiều
+ Cytokin kích hoạt nhiều quá, hoạt hóa bạch cầu => làm khả năng shock diễn ra càng cao
65. Thế nào gọi là cải thiện lâm sàng, ra sốc trong truyền dịch ở BN sốc SXH?
– Cải thiện lâm sàng: mạch giảm, HA bình thường, hiệu áp > 20 mmHg.
– Ra sốc: mạch bình thường, HA bình thường, Nước tiểu ≥ 0,5ml/kg/giờ.
66. Hai trường hợp được xem xét như shock SXH là gì?
– Mạch nhanh, HA kẹt 25 mmHg.
– SXHD có dấu hiệu cảnh báo kèm chi lạnh ẩm, thời gian làm đầy mao mạch ≥ 3 giấy, lừ đừ hay vật vã, bứt rứt, huyết áp bình thường hoặc hiệu áp = 25mmHg
=> Cả 2 trường hợp này điều trị như Shock SXH.
67. Thi ls: tại sao trong dấu hiệu cảnh báo lại có nôn, gan lớn và đau
68. Thầy Đức: thi ls: Xử trí chảy máu mũi ở bệnh nhân SXH?
– Theo bệnh viện truyền máu huyết học
+ SXH có chảy máu mũi, thì dùng gạc nhét vào vách mũi để cầm máu.
– theo uptodate, nếu chảy máu quá nặng có thể cần phải truyền máu: 5ml/kg hồng cầu khối hoặc 10ml/kg máu toàn phần ở trẻ em. Theo dõi đáp ứng lâm sàng và HCT sau truyền máu.
Xem xét có thể cần truyền thêm tiểu cầu
69. Thầy Đức: Thi LS: Lồng ruột hay gặp ở vị trí nào ? tại sao?
Theo sách ngoại bệnh lý của YHN, bài lồng ruột cấp tính ở trẻ còn bú
Lồng ruột hay gặp ở vị trí hồi mạnh tràng.
Do theo giải phẫu, trẻ 4-12 tháng, manh tràng phát triển to và nhanh hơn nhiều so với hồi tràng => khác nhau về nhu động giữa hồi tràng và manh tràng => lồng ruột cấp hay gặp ở vùng hồi manh-tràng.
70.Thầy Đức: Thi LS: Nêu các tiêu chuẩn chẩn đoán mất nước (6 cái theo WHO chứ ko phải 4 cái theo IMCI)?
– Nguồn sách bài giảng Nhi Khoa ĐH YHN.
+ Toàn trạng: tốt, tỉnh táo/ vật vã kích thích/ lì bì, hôn mê, mệt lả
+ Mắt: bình thường/ trũng/ rất trũng và khô.
+ Nước mắt: có / không có nước/ không
+ Miệng lưỡi: Ướt/ Khô/ Rất khô
+ Khát: uống nước bình thường/ uống nước háo hức/ uống kém, không uống được.
+ Nếp véo da: mất nhanh/ mất chậm<2s/ mất rất chậm>2s.
Ngoài ra đánh giá thêm thóp.
71. Thầy Đức: Thi LS: Kể tên 5 dấu hiệu lâm sàng để phân biệt lỵ trực trùng với E.coli?
Theo sách bài giảng Nhi Khoa YHN, cái bảng
1) Sốt
E.coli (EHEC,ETEC,EAEC,EIEC): sốt: thường thấp hoặc +/-
Lỵ Trực trùng Shigella: Sốt cao
2) Nôn
Ecoli: Có nôn ETEC
Shigella: không nôn
3) Thời gian bệnh
Ecoili: dài hơn từ 1-8 ngày
Shigella ngắn hơn: 0-2 ngày.
4) Vị trí tổn thương
– Ecoli: thường tổn ruột non( trừ EIEC có đại tràng).
– Shigella: tổn thương đại tràng.
5) Thời gian kéo dài tiêu chảy
– Ecoli: khoảng 3-6 ngày
– Shigella: khoảng 2-5 ngày
72. Thầy Đức: hỏi thi ls:Triệu chứng cơ năng điển hình của lồng ruột?
Nguồn: Ngoại bệnh lý YHN
– Giai đoạn sớm: triệu chứng cơ năng: khóc thét từng cơn, trong cơn khóc trẻ ưỡn người, bỏ bú kèm nôn, nôn sữa , thức ăn vừa ăn và ỉa máu đỏ tươi
– Giai đoạn muộn: Cơn khóc kéo dài hơn nhưng ít dữ dội hơn. Kèm nôn ra dịch mật hoặc nước phân và ỉa máu nâu đen nhiều lần.
73. Thầy Đức: Thi LS Ngoài 4 dấu hiệu mất nước của IMCI, kể thêm 5 dấu hiệu mất nước khác?
– 4 dấu hiệu IMCI: toàn trạng, mắt trũng, uống nước, véo da.
Kể thêm các dấu hiệu: Theo sách giáo khoa Nhi Khoa của hội Nhi Khoa VN
+ Nước mắt: khóc có nước mắt ?
+ Miệng lưỡi: khô ?
+ Thóp trước: xem có bị lõm không?
+ Chân tay: bình thường bàn tay chân ấm khô, móng tay có màu hồng. Khi mất nước nặng và bị shock bàn tay chân lạnh ẩm, móng tay màu tím, da có nổi vân tím khi trẻ bị shock.
+ Mạch: khi mất nước nặng mạch quay rất nhanh và yếu, khi shock có thể không bắt được mạch.
+ Thở: có thể có thở nhanh, khi trẻ bị mất nước nặng do tăng chuyển hóa, cần phân biệt với viêm phổi.
74.Thầy Đức: Hỏi thi ls: Cách khám búi lồng ruột?
– Theo sách Ngoại Bệnh lý YHN:
+ sờ thấy khối lồng hình quai ruột dọc theo khung đại tràng, ấn đau, thường thấy nhiều nhất ở vùng hạ sườn phải
– Theo tụi đi thi review về là: khám ở gầm gan.
75. Thầy Đức thi ls : Cipro, Ceftriaxone thuộc nhóm kháng sinh nào?
– Ciprofloxacin: Nhóm Quinolon thế hệ mới:Flouroquinolon
– Ceftriaxone: Nhóm Cephalosporin thế hệ 3.
76. Thầy Đức hỏi thi ls: Bình thường có lỵ trực trùng trong cơ thể người hay không?
– Không chắc, vì chưa nghe bao giờ. Nếu lỵ amip thì có.
– Bởi vì chỉ cần 10 con VK Shigella trong cơ thể ng thôi là đủ gây triệu chứng cho bệnh nhân rồi.
77. Thầy Đức hỏi thi ls: Kể tên các type vi khuẩn E.coli?
E.coli có 5 typ gây bệnh:
+ E.coli sinh độc tố ruột (ETEC) Entero Toxigenic escherichia coli.
+ E.coli bám dính (EAEC) Entero Adherent escherichia coli.
+ E.coli gây bệnh (EPEC) Entero Pathogenic escherichia coli.
+ E.coli xâm nhập (EIEC) Entero Invasive escherichia coli.
+ E.coli gây chảy máu ruột (EHEC) Entero Hemorrhagia escherichia coli.
– Hiện nay tại bệnh viện trung ương huế, chỉ định danh được 1 typ duy nhất đó là EPEC.
78. Thầy Đức hỏi thi ls: ,,,,,,,,,, Xuất huyết giảm tỷ em khám gì trên lâm sàng? Biến chứng nguy hiểm nhất của xuất huyết giảm tỷ? Em khám những gì để loại trừ những biến chứng đó?
Theo slide của Thầy PGS.TS Nguyễn Văn Thắng, giảng viên trường ĐH YHN.
* Biểu hiện lâm sàng:
Bệnh xảy ra cấp tính với các biểu hiện sau:
– Trẻ quấy khóc, khóc thét cơn, khóc rên.
– Nôn trớ, bỏ bú.
– Da xanh nhanh
– Trẻ co giật hoặc hôn mê
– Có thể có sốt hoặc NKHH trên.
* Khám lúc vào viện:
– Biểu hiện thần kinh:
+ Trẻ li bì hoặc hôn mê
+ Thóp phồng hoặc giãn khớp sọ
+ co giật toàn thân hoặc cục bộ
+ Có triệu chứng thần kinh khu trú thường do tụ máu.
– Biểu hiện thiếu máu cấp; Trẻ thường thiếu máu nặng và cấp tính.
– Rối loạn chức năng sinh tồn trong trường hợp nặng:
+ Rối loạn hô hấp: ngừng thở, tím tái
+ Rối loạn tuần hoàn: da lạnh, nổi vân tím, loạn nhịp tim.
+ Rối loạn nhiệt độ: tăng hoặc hạ nhiệt độ
=> Biến chứng nguy hiểm nhất là xuất huyết não màng não. Trên lâm sàng biểu hiện chủ yếu thần kinh, sinh tồn. khám y chang mô tả ở trên, ngoài ra có thể đề nghị thêm 1 số xét nghiệm như tỷ prothrombin, công thức máu, siêu âm thóp, CT não…..
79. Thầy Đức hỏi thi lâm sàng: E.coli dùng kháng sinh gì để điều trị? Ecoli và Shigella thuộc gram gì?
-Ecoli là vi khuẩn gram âm, nên chọn lựa kháng sinh ưu tiên đánh vào nhóm gram âm: ví dụ như cephalosporin thế hệ 3,4, quinolon tiêu hóa như ciprofloxacin, ofloxacin…..
– Ecoli và shigella đều là vi khuẩn gram âm.
80. Yếu tố nguy cơ của lỵ?
– Mùa nóng và mùa mưa
– Vệ sinh ăn uống không sạch sẽ, đường lây truyền phân miệng
– Qua trung gian tay hoặc vật dụng bị nhiễm, qua thức ăn nước uống.
– Người thân hoặc người tiếp xúc trực tiếp bị lỵ.
81. Cô Na hỏi thi: Trong các type SXH, type nào thường gây bệnh nặng nhất?
– Thầy Đức giảng bài: Type 2,3 là type nguy hiểm nhất, thường được phát hiện trong các vụ dịch nặng.